Wunden und die verschiedenen Wundarten
Eine Wunde (lateinisch: vulnus, griechisch: trauma) ist eine Verletzung, die durch eine Durchtrennung oder oberflächliche Beschädigung der Haut oder Schleimhaut und ggf. der darunter liegenden Strukturen entsteht. Dabei kommt es zu einer Unterbrechung der wichtigen Schutzbarriere zwischen dem Körperinneren und der Umgebung.1
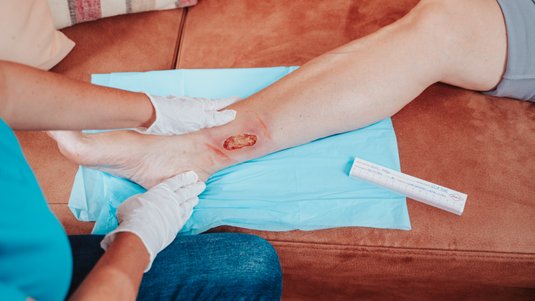
Eine Wunde stört die wichtige Schutzbarriere der Haut. Umso wichtiger ist es, mithilfe der richtigen Versorgung die Wundheilung zu fördern. Dabei gibt es nicht die eine Wunde, die es zu versorgen gilt: Von der offenen oder geschlossenen Wunde bis hin zur akuten oder chronischen Wunde gibt es eine Vielzahl an verschiedenen Wunden. Sie zu klassifizieren, ist mit Blick auf eine adäquate Behandlung wichtig. Lesen Sie hier mehr über die gängigsten Wundarten und ihre Besonderheiten.
Was ist eine Wunde?
Die Haut umhüllt den Menschen wie ein Mantel. Sie bewahrt ihn vor schädlichen Umwelteinflüssen und bietet unter anderem auch Schutz vor Druck, Stößen oder Verletzungen.
Als Wunde wird die Verletzung bezeichnet, die durch eine Durchtrennung oder oberflächliche Beschädigung der Haut oder Schleimhaut und ggf. der darunter liegenden Strukturen entsteht.
Dieser pathologische Zustand beeinträchtigt oder verhindert wichtige Funktionen der Haut. Ist sie nicht mehr intakt, können Keime ungehindert in tiefere Hautschichten gelangen und unter Umständen zu einer Infektion führen, die schlimmstenfalls lebensbedrohlich sein kann. Zudem gehen Wunden oftmals mit Schmerzen, aber auch Mobilitäts- und Aktivitätsminderungen einher. Damit werden sie zu einem Faktor, der die Lebensqualität erheblich einschränken kann.
Umso wichtiger ist die richtige Wundversorgung, die zum Ziel hat, die beste und schnellstmögliche Heilung zu unterstützen. Das ist in der Regel umso wichtiger, je älter ein Patient ist. Denn Alter, aber auch Begleiterkrankungen, können die Wundheilung empfindlich stören – ein Problem, das sich vor allem im Zusammenhang mit chronischen Wunden zeigt. Daher spricht man bei dieser Art der Wunde oftmals auch von einem Symptom einer systemischen Erkrankung. Demgegenüber steht die akute Wunde, die meist komplikationslos in einem kürzeren Zeitraum abheilt.
Aufbau einer Wunde
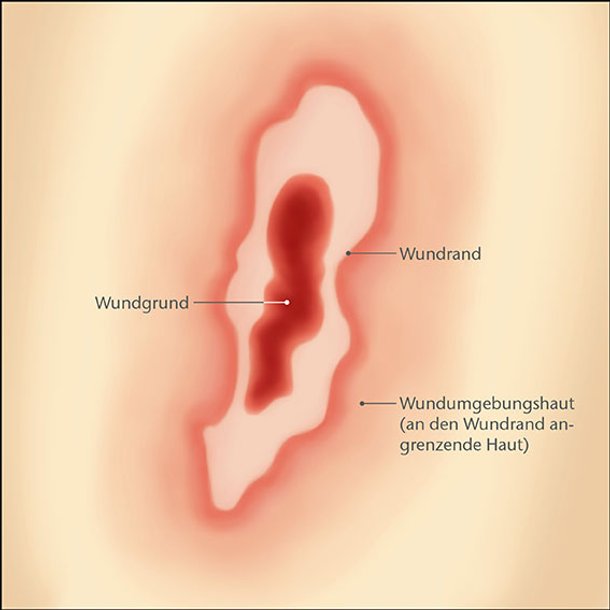
Jede Wunde setzt sich aus folgenden Komponenten zusammen:
- dem Wundrand (Übergang zwischen der Wunde und der intakten Haut),
- der Wundumgebungshaut, die an den Wundrand angrenzt,
- und dem Wundgrund, der vom Wundrand umgeben ist und auch Wundbett genannt wird.
Dieser grundlegende Aufbau einer Wunde ist immer gleich. Dennoch ist es wichtig, in der Wundversorgung zwischen den verschiedenen Wundarten zu unterscheiden.
Erfahren Sie in unserem Artikel Wundrand und Wundumgebungshaut mehr darüber, wie eine fachgerechte Beurteilung des Wundrandes sowie der Wundumgebungshaut Rückschlüsse auf den Heilungsverlauf ermöglicht und rechtzeitig Wundheilungsstörungen erkennen lässt.
Definition einer kleinen bzw. großen Wunde
Eine kleine Wunde hat folgende Eigenschaften:
- Länge < 3 cm
- Fläche < 4 cm²
- Raum < 1 cm³
Dementsprechend können folgende Eigenschaften einer großen Wunde zugeordnet werden:
- Länge > 3 cm
- Fläche > 4 cm²
- Raum > 1 cm³
Die Ausnahme bilden Wunden an Kopf (einschl. sichtbarer Hals) und Händen. Diese werden immer als große Wunden definiert. Alle Wunden bei Kindern bis zum 6. Geburtstag sind laut der aktuellen UV-GOÄ Kapitel L., Allgm. Bestimmungen grundsätzlich als groß zu bezeichnen.
Übersicht von DRACO Wundauflagen für großflächige Wunden
Wundbeläge
Je länger die Wunde besteht, desto größer ist die Wahrscheinlichkeit, dass sich ein Wundbelag bildet. Einige dieser Beläge neigen dazu, sich dauerhaft mit dem Wundgrund zu verbinden – die Wundheilung wird verlangsamt.
Folgende Beläge können als Ablagerung auf der Wunde zu sehen sein:
Mehr über Eigenschaften und Merkmale der verschiedenen Wundbeläge finden Sie in unserem ausführlichen Artikel.
WundbelägeWundarten im Überblick
Akute Wunden | Aseptische Wunden | Chronische Wunden | Eitrige Wunden | Feuchte/exsudierende Wunden | Geschlossene Wunden | Iatrogene Wunden | Infizierte Wunden | Kutane Artefakte | Mit Keimen besiedelte Wunden | Offene Wunden | Primär heilende Wunden | Riechende Wunden | Sekundär heilende Wunden | Stagnierende bzw. schlecht heilende Wunden | Tiefe Wunden | Traumatische Wunden
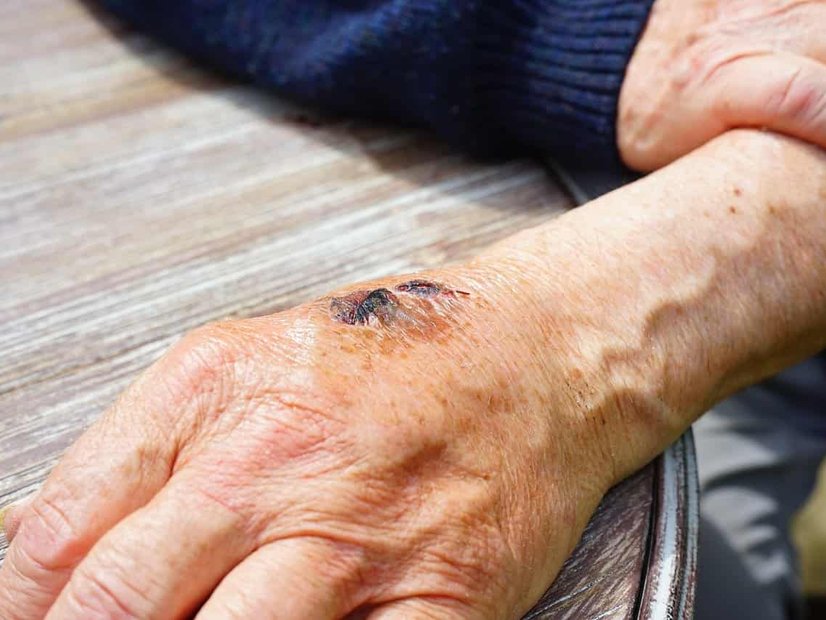
Akute Wunden
Akute Wunden werden durch ein unmittelbares Ereignis hervorgerufen, wie z. B. einen Sturz, einen Schnitt oder ein ähnliches Trauma. In den meisten Fällen heilen diese Wunden innerhalb von drei Wochen komplikationslos ab.
Laut Definition der ICW (Initiative chronische Wunde) gilt jede Wunde, die nicht chronisch ist, als akute Wunde.
Aseptische Wunden
Eine aseptische Wunde ist eine akute Wunde. Sie entsteht meist durch einen medizinischen Eingriff, wie beispielsweise Operationen oder die Anlage eines zentralen Venenkatheters. Der Entstehungsmechanismus dieser Wunde verleiht ihr ihren Namen. Diese Wunde entsteht unter aseptischen („keimfreien“) Bedingungen.
Merkmale einer aseptischen Wunde:
- Sie ist nahezu keimfrei
- es liegen keine Entzündungszeichen vor
- die Wundränder sind glatt
- sie heilt primär ab
Akute Wunden versorgen - Schnittwunden
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
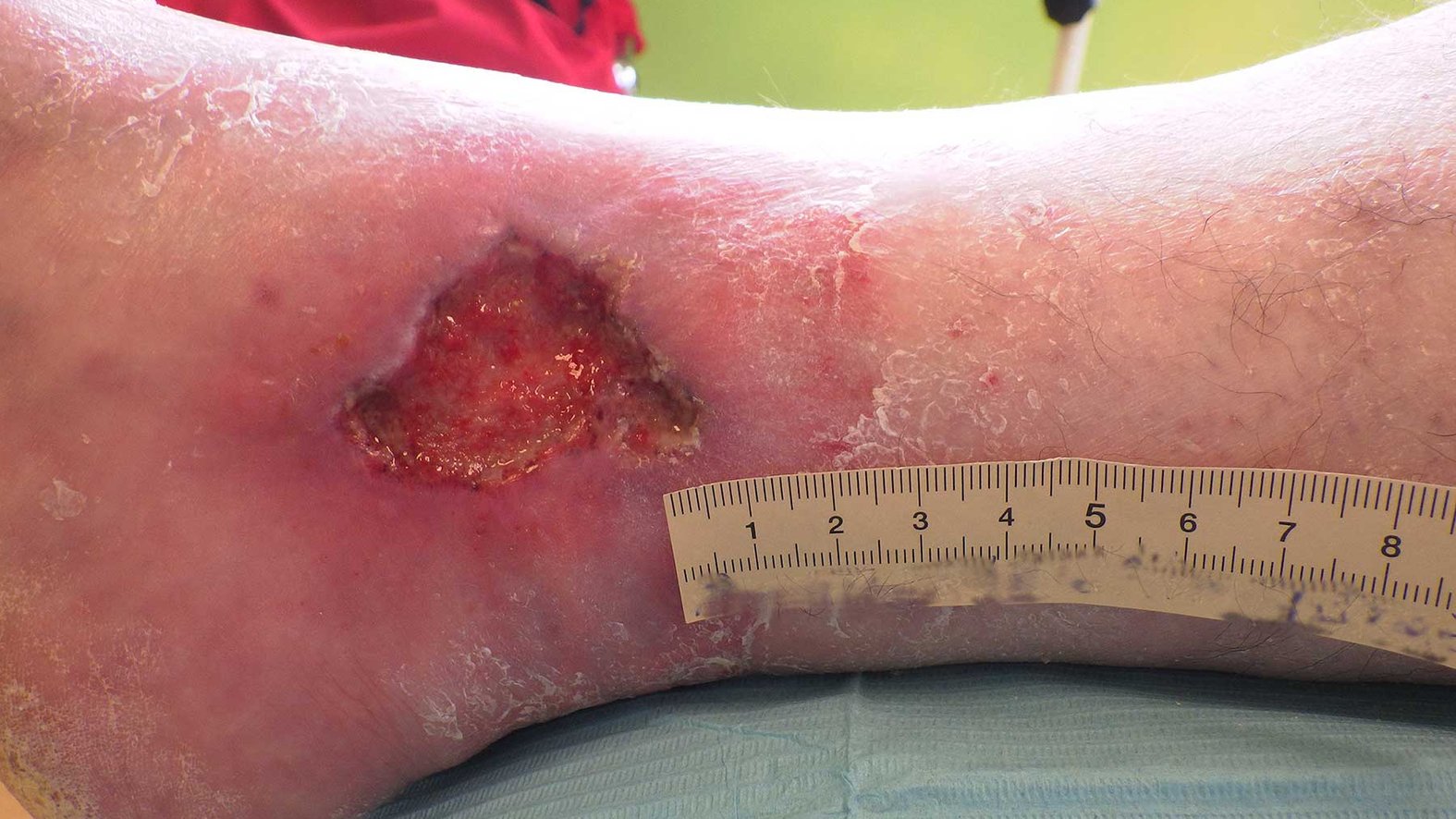
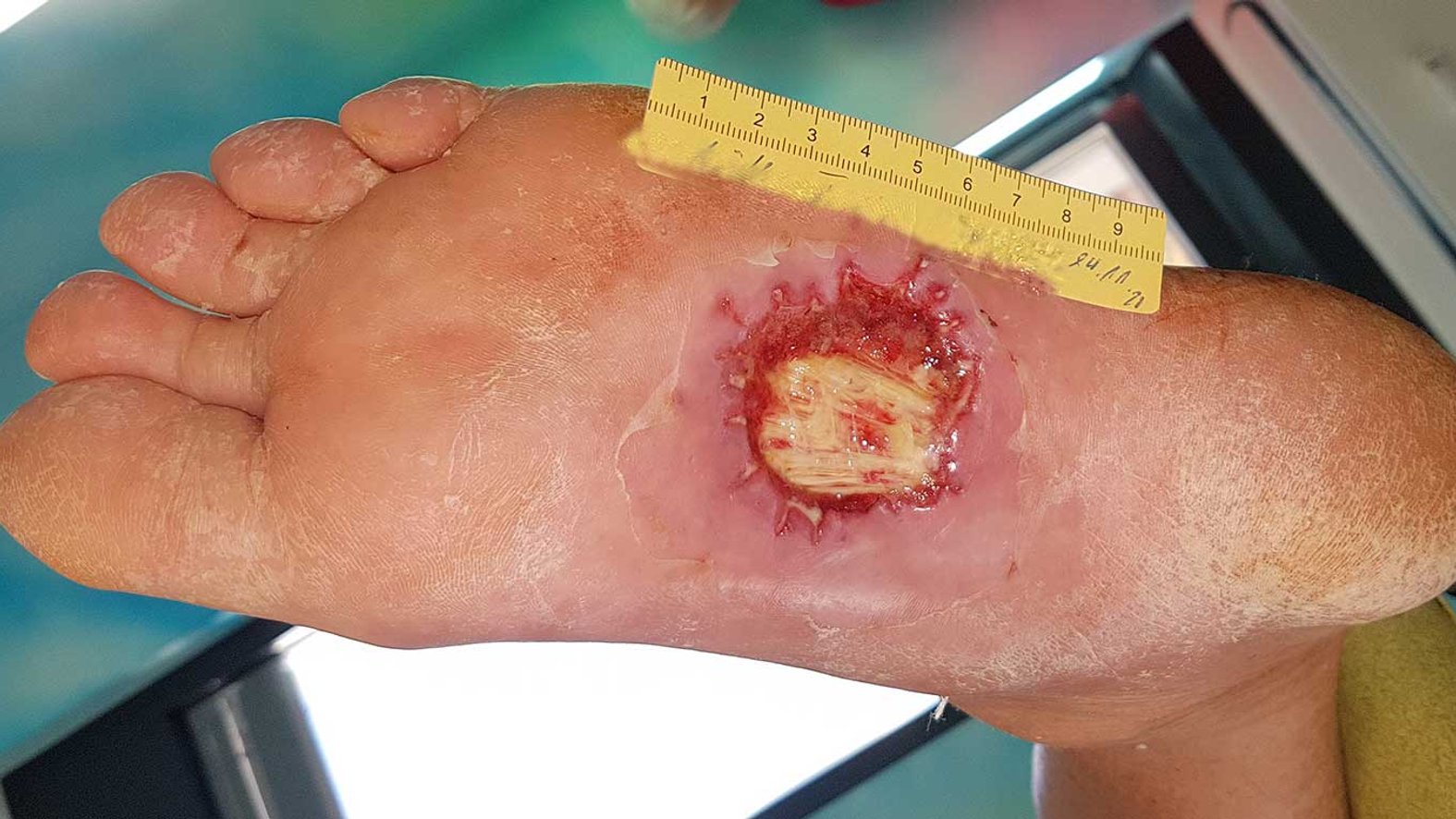
Chronische Wunden
Jede Wunde, die nach einem Zeitraum von acht Wochen noch nicht abgeheilt ist, gilt als chronische Wunde. Abgesehen von diesem zeitlichen Rahmen gibt es Wunden, die schon ab Entstehungszeitpunkt als chronisch anzusehen sind. Dazu zählen beispielsweise das Ulcus cruris venosum, Ulcus cruris arteriosum, Ulcus cruris mixtum, der Dekubitus sowie die diabetische Fußwunde.
Diesen Wunden liegt eine Ursache oder chronische Erkrankung zu Grunde, deren Mitbehandlung für den Abheilungserfolg zwingend notwendig ist. Für die Planung der damit verbundenen Kausaltherapie steht deshalb an erster Stelle eine differenzierte Diagnosestellung.
Ausführlicher Fachartikel:
Eitrige Wunden
Eiter ist ein Abbauprodukt, das bei Entzündungsreaktionen entsteht und sich in Höhlen oder abgekapselten Bereichen sammelt. In der Wundversorgung ist Eiter somit eher bei tiefen Wunden oder – im Zuge lokaler Wundinfekte – bei verschlossenen OP-Wunden vorzufinden.
Da Eiter meist ein gelbliches Sekret ist, kommt es immer wieder vor, dass ein vorhandener Fibrinbelag der Wunde mit Eiter verwechselt wird. Eiter tritt immer im Zusammenhang mit einer bakteriellen Infektion auf als Folge der Entzündungsreaktion und besteht aus Leukozyten und eingeschmolzenem Gewebe. Eiter kann sowohl bei oberflächlichen als auch tiefen Wunden auftreten. Viskosität, Geruch und Farbe können sich dabei je nach Bakterienart und Zusammensetzung unterscheiden.
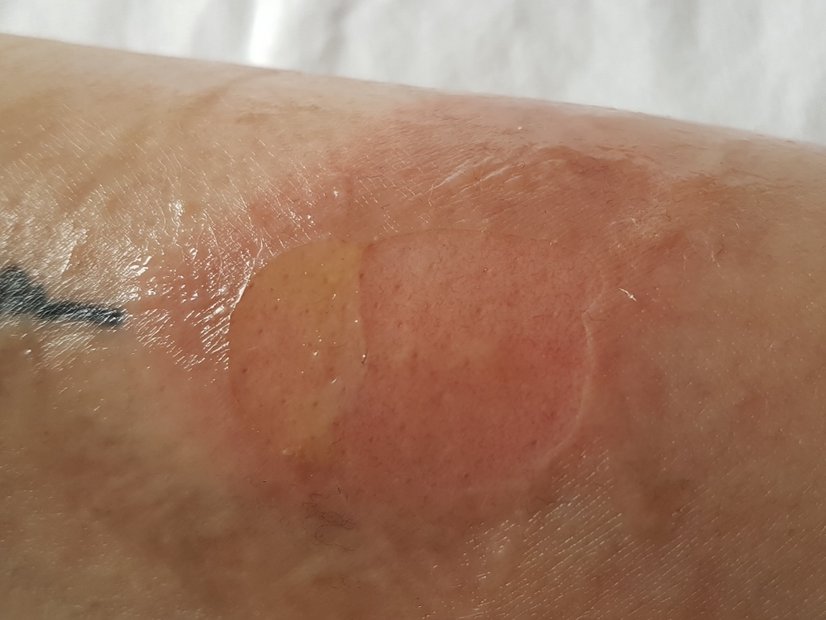
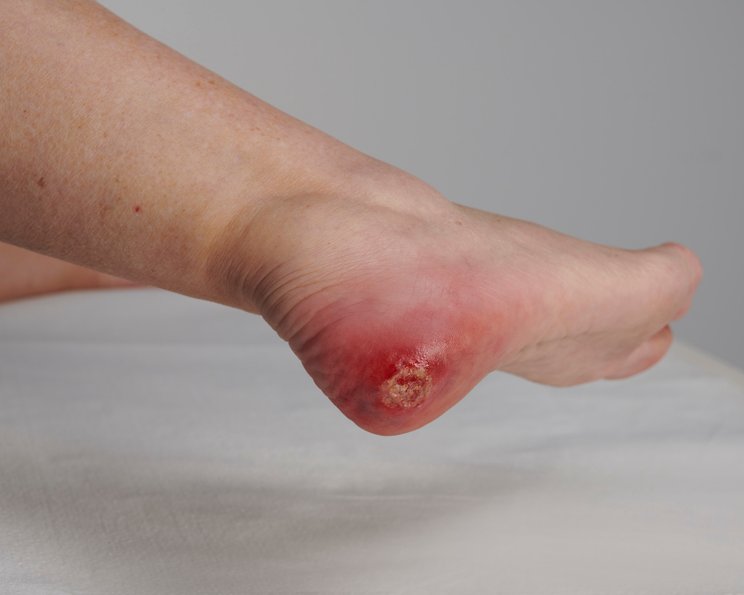
Feuchte/Exsudierende Wunden
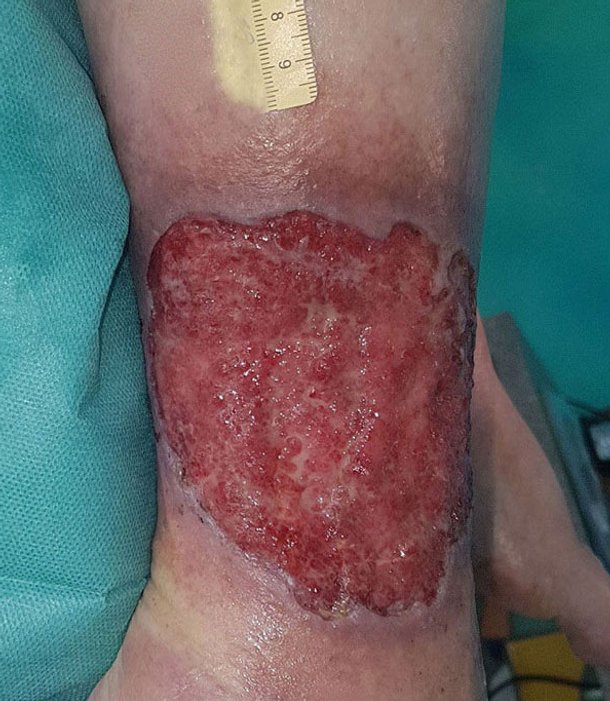
Wunden, die sich in der Exsudationsphase befinden, weisen – wie der Name vermuten lässt – viel Wundexsudat auf. Hier ist es besonders wichtig, die Wunde mit einer gut absorbierenden Wundauflage zu versorgen, um die Bildung von Mazeration zu verhindern.
Zu den stark exsudierenden Wunden gehören vor allem infizierte Wunden, stark verunreinigte Wunden oder auch Wunden bei Ödemen. Gerade bei Vorliegen eines Ödems (z.B. Phlebödem oder Lymphödem) können die Mengen an Wundexsudat und Lymphe so beträchtlich sein, dass ein einmaliger Verbandswechsel am Tag unter Umständen nicht ausreicht. Für diese Patienten ist ein gutes Exsudatmanagement auch in Bezug auf deren Lebensqualität sehr wichtig.
Geschlossene Wunden
Bei einer geschlossenen Wunde befindet sich die Schädigung des Gewebes unter intakter Haut, wie es z. B. bei Hämatomen, Quetschungen, Prellungen, geschlossenen Frakturen oder Organverletzungen der Fall ist.
Iatrogene Wunden
Iatrogene Wunden entstehen durch eine ärztliche Behandlung zu therapeutischen oder diagnostischen Zwecken, z.B. bei einer Operation. Der Großteil dieser Wunden wird mit einem primären Wundverschluss versorgt und heilt komplikationslos ab.
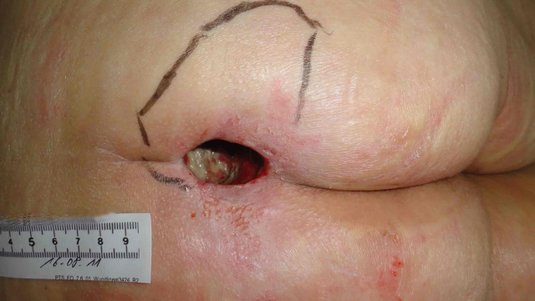
Es gibt aber auch iatrogene Wunden, wie beispielsweise eine Spalthautentnahmestelle oder ein eröffneter Abszess, die sekundär verheilen müssen und dadurch einer anderen Versorgung bedürfen als die klassische OP-Naht. Gerade bei Letzterem handelt es sich nicht selten um eine recht tiefe Wunde, die vom Körper von unten nach oben aufgefüllt werden muss, bis sie komplett zuheilen kann.
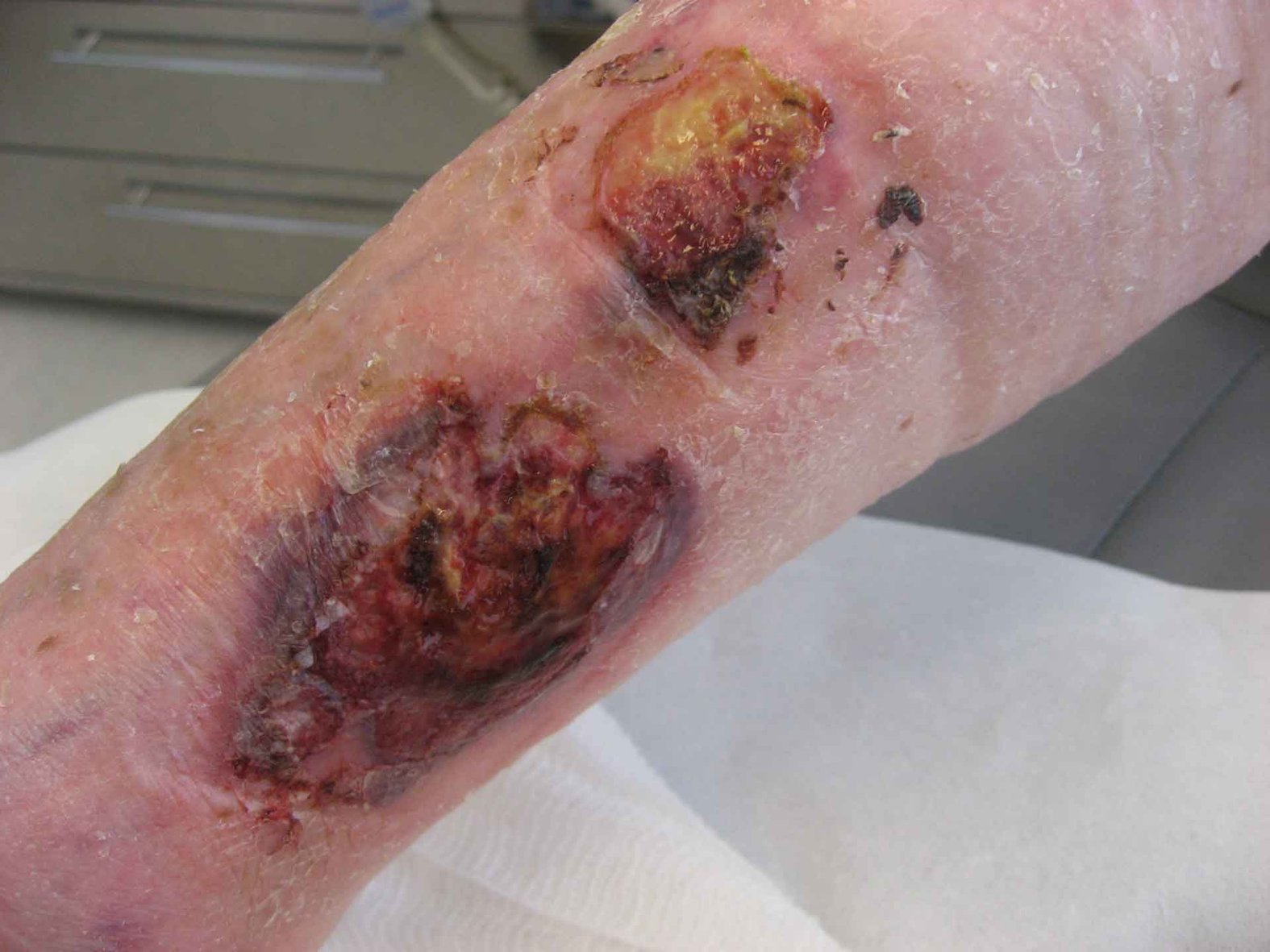
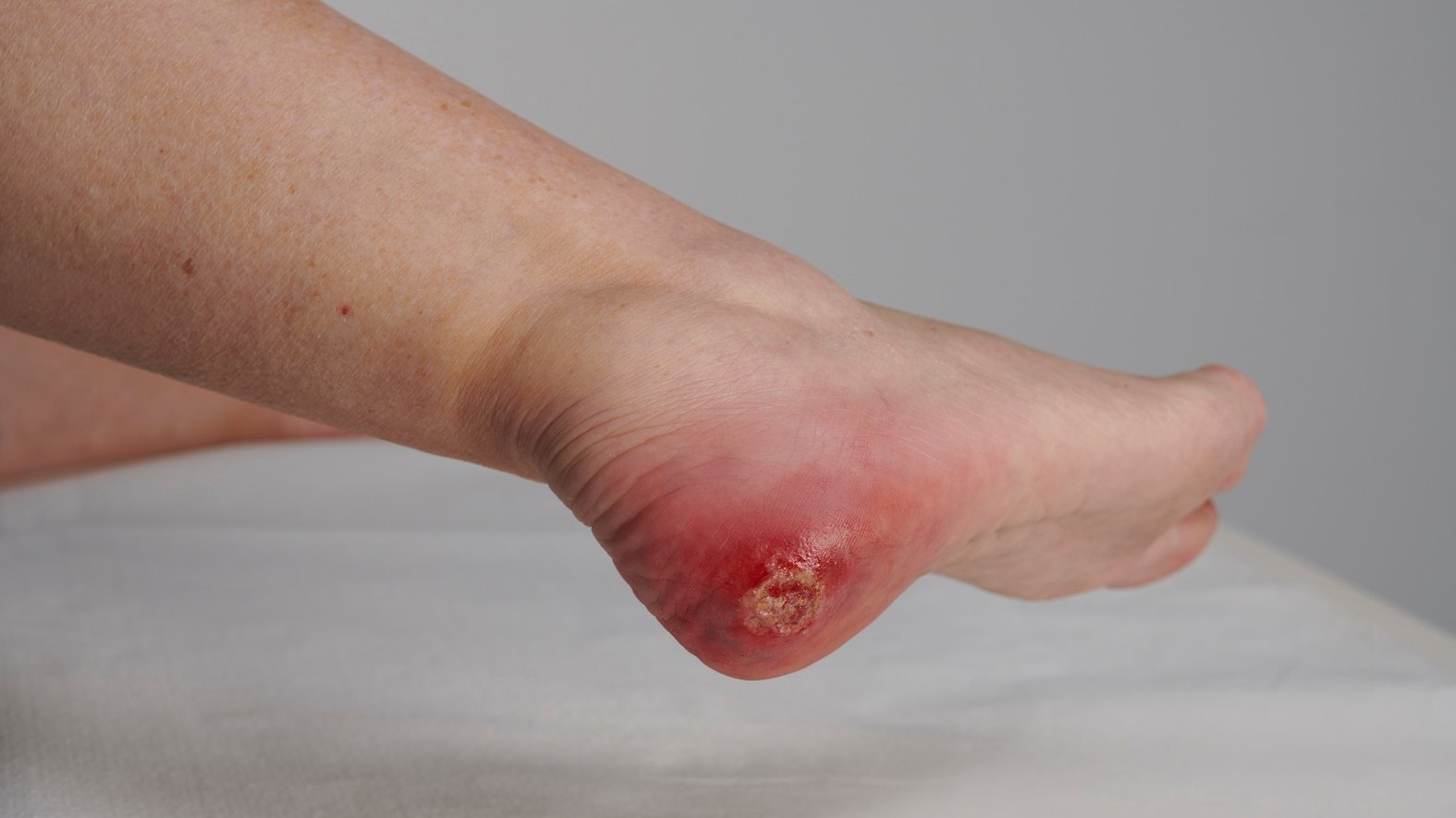
Infizierte Wunden
Die Infektion einer Wunde ist die am häufigsten auftretende Komplikation bei der Wundheilung und kann von einer rein lokalen Infektion bis zu einer systemischen Infektion (Sepsis) fortschreiten. Die Erkennungsmerkmale einer Wundinfektion sind: rubor (Rötung), dolor (Schmerz), calor (Wärme), tumor (Schwellung), functio laesa (Funktionseinschränkung).
Liegt eine diagnostizierte systemische Infektion vor, sollte auch eine systemische Antibiotikatherapie nach Antibiogramm erfolgen.
Kutane Artefakte
Wunden, die durch autoaggressives Verhalten hervorgerufen werden, werden als kutane Artefakte bezeichnet. Sie entstehen durch bewusst durchgeführtes Schneiden, Kratzen, Quetschen, Reiben oder Verbrennen und können somit ein vielfältiges Bild aufweisen. Meist finden sich die Wunden an gut zugänglichen Stellen und werden nicht selten durch weitergehende Manipulation bei der Abheilung behindert.
Mit Keimen besiedelte Wunden
Wie unsere intakte Haut, sind auch alle Wunden von Keimen besiedelt. Je nach Höhe der Keimanzahl und den daraus resultierenden Auswirkungen auf den Körper/Organismus unterscheidet man folgende Abstufungen:
- Kontaminierte Wunde
- Kolonisierte Wunde
- Kritisch kolonisierte Wunde
- Lokal infizierte Wunde
- Systemische Infektion bei einer infizierten Wunde
Kontaminierte/ kolonisierte Wunden
Jede Wunde weist eine gewisse Besiedelung mit Keimen unserer Hautflora auf, bei der sich im Abstrich auch ggf. pathogene Keime finden lassen. Die Anzahl der Keime ist hierbei meist gleichmäßig, so dass in der Wunde erstmal ein Gleichgewicht besteht. In dieser Phase hat das reine Vorkommen von Keimen in der Wunde keine Verschlechterung der Wundheilung zu folge.
Kritisch kolonisierte Wunden
Nimmt die Anzahl eines bestimmten Keimes in der Wunde in dem Maße zu, dass er Oberhand gewinnt und sich immer weiter vermehren kann, spricht man von einer kritischen Kolonisation. Sie ist quasi die Vorstufe der Wundinfektion, in der noch keine lokalen Infektionszeichen feststellbar sind. Jedoch kann es hier schon zu einer feststellbaren Wundheilungsstörung kommen.
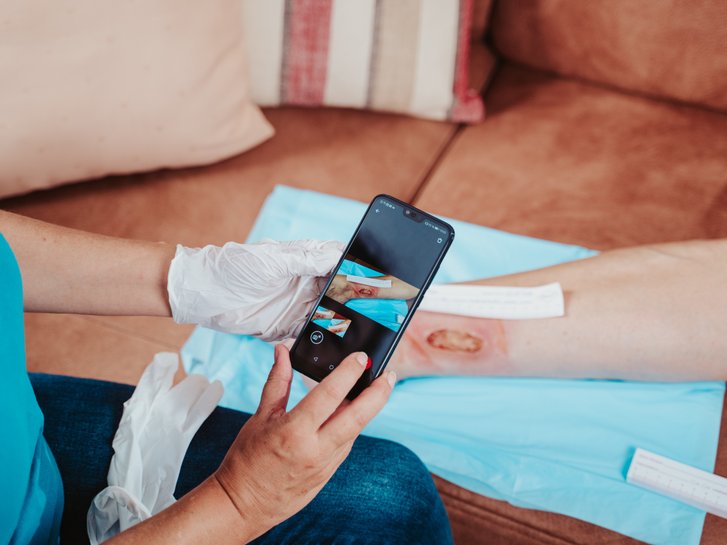
Mithilfe der DRACO® WundDoku App dokumentieren Sie die Wunden Ihrer Patienten schnell, einfach und datenschutzkonform.
Mehr erfahrenOffene Wunden
Bei einer offenen Wunde besteht immer eine Verletzung der Haut. Je nachdem, ob eine weitere Verletzung tieferer Strukturen vorliegt, wird zwischen einer einfachen oder komplexen Wunde unterschieden.
- Unter einer einfachen Wunde versteht man eine oberflächliche Verletzung der Haut ohne eine Mitbeteiligung tieferer Gewebestrukturen.
- Gibt es Verletzungen an Muskeln, Sehnen, Knochen, Gelenken, inneren Organen oder Nerven, so handelt es sich um eine komplexe Wunde.
Primär heilende Wunden
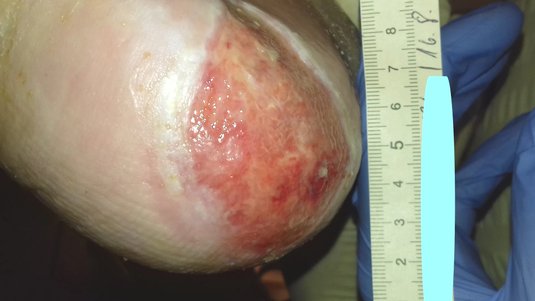
Eine primäre Wundheilung kann erfolgen, wenn eine Wunde sauber ist und sie wenig Gewebsverlust sowie glatte Wundränder aufweist. So können die Wundränder direkt unter Bildung einer schmalen Narbe zusammenwachsen, der Wundspalt heilt störungsfrei ab. Zu den klassischen primär heilenden Wunden zählen z.B. iatrogene bzw. postoperative Wunden.
Dies ist aber nicht bei allen Wundarten möglich und abhängig vom Auslöser und dem Erscheinungsbild der Wunde. Je nach Wundursache ist es möglich, den erforderlichen Zustand operativ herzustellen, um die Wunde dann verschließen zu können.
Riechende Wunden
In den meisten Fällen wird der Geruch einer Wunde von den dort kolonisierten Keimen hervorgerufen. Manche Keime rufen so charakteristische Gerüche hervor, dass man den Keim fast schon olfaktorisch identifizieren könnte. Allerdings muss bei stark riechenden Wunden nicht automatisch eine Wundinfektion vorliegen. Deshalb gehört Geruch auch nicht zu den klassischen Infektionszeichen.
Andere Wunden, die einen starken Geruch aufweisen, sind Tumorwunden. Gerade bei exulzerierenden Tumoren findet sich meist ein starker fauliger, jauchiger Geruch, der durch den Gewebszerfall hervorgerufen wird.
Wundgeruch ist für die Patienten eine schwerwiegende und nur schwer auszuhaltende Komplikation. Der Geruch ist immer präsent und im Gegensatz zur Wunde an sich nur sehr schlecht „zu verstecken“. Scham und die Angst vor Zurückweisung führen in diesen Fällen nicht selten zur Selbstisolation.
Sekundär heilende Wunden
Ist ein primärer Wundverschluss nicht möglich, muss die Wunde sekundär abheilen. Das ist vor allem bei großflächigen und klaffenden Wunden mit größerem Gewebeverlust der Fall. Für die Wundheilung ist es hierbei zunächst notwendig, dass die Wunde durch Granulationsgewebe vom Grund her aufgefüllt wird – die Wundheilung ist von der Tiefe nach oben und von außen nach innen zu beobachten. Das wiederum geht mit einer breiteren Narbenbildung einher, da die Wundränder nicht direkt zusammenwachsen können. Sekundäre Heilungsprozesse, deren Heilungsdauer von vielen Faktoren beeinflusst wird, kommen in der Regel bei chronischen Wunden vor.
Stagnierende bzw. schlecht heilende Wunden
Wie lang eine Wunde braucht, um vollständig zu verheilen, ist von vielen verschiedenen Faktoren abhängig, welche sowohl intrinsisch (von innen herkommend) als auch extrinsisch (von außen kommend) sein können.
Intrinsische Faktoren, die die Wundheilung nachteilig beeinflussen, sind zum Beispiel Durchblutungsstörungen oder Nebenerkrankungen wie Diabetes. Faktoren wie bestehende Ängste oder Schmerzen können aber ebenso dafür mit verantwortlich sein, wenn eine Wunde plötzlich stagniert.
Zu den extrinsischen Faktoren gehören beispielsweise Druck oder Verunreinigungen, die nicht durch eine gründliche Reinigung entfernt oder durch eine nicht fachgerechte Versorgung in die Wunde gelangt sind.
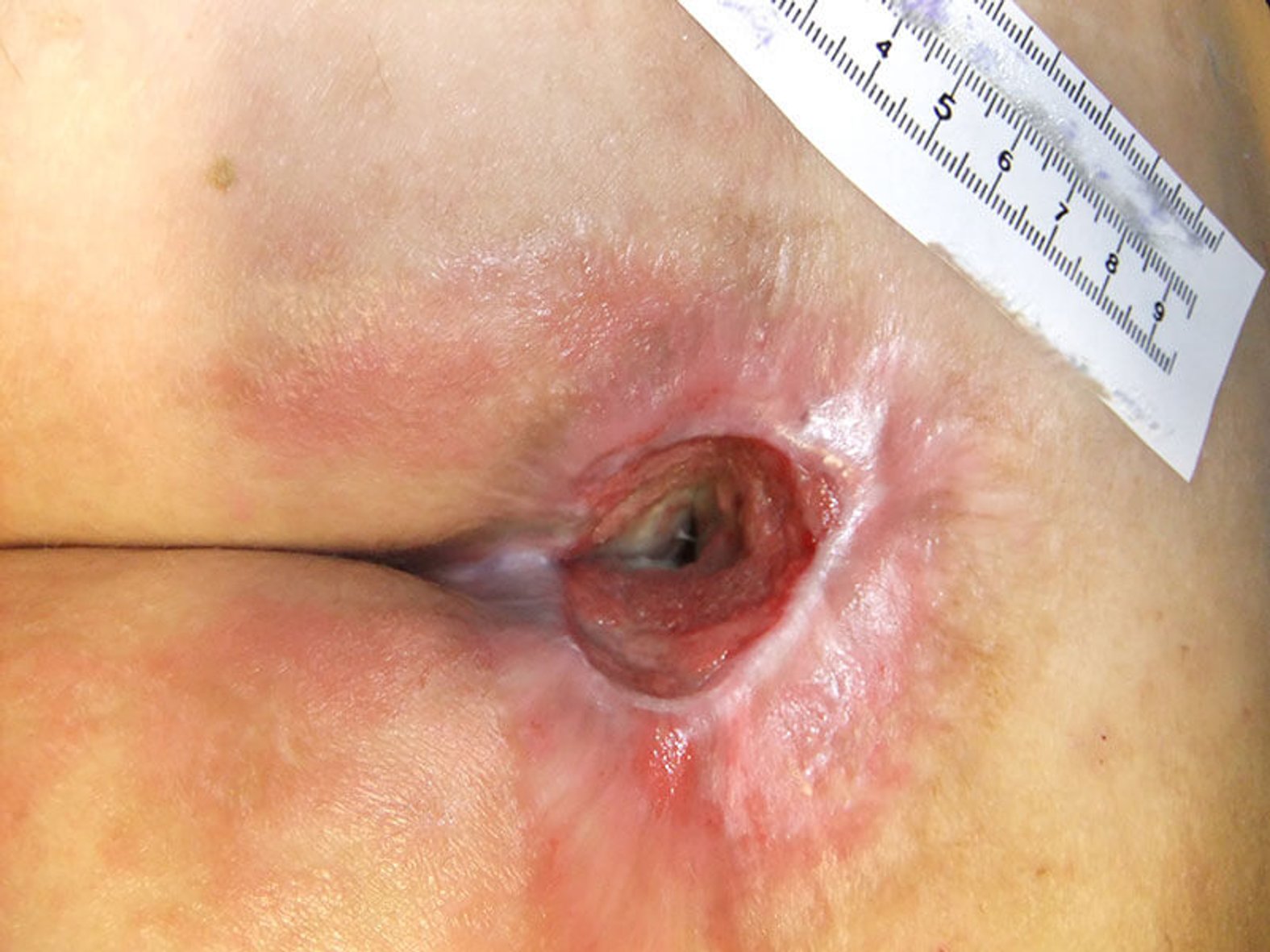
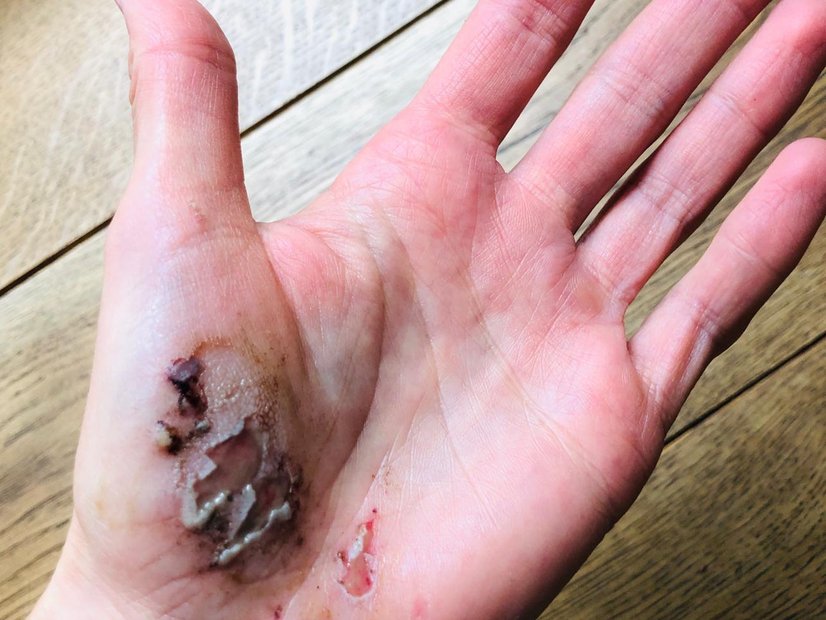
Tiefe Wunden
Solange der Defekt in der Tiefe noch vorhanden ist, sollte es zu keinem vorzeitigen oberflächlichen Verschluss kommen. Denn tiefe Wunden, egal welcher Genese, müssen vom Körper zunächst von unten nach oben aufgefüllt werden, um vollständig verheilen zu können. Daher ist es erforderlich, die Wunden auszutamponieren. Gleichzeitig erfüllt die Tamponade eine Dochtfunktion, die das Exsudat aus der Tiefe der Wunde in die Sekundärauflage ableitet.
Ausführlicher Fachartikel:
Traumatische Wunden
Eine traumatische Wunde entsteht immer durch eine Verletzung von außen. Man unterscheidet hier zwischen mechanischen, thermischen, chemischen oder aktinischen (strahlenbedingten) Wunden.