Fibrin und Fibrinbelag
Auf chronischen Wunden können harte Fibrinbeläge entstehen, die das Zellwachstum behindern. Während der Körper dünne Fibrinschichten noch selbst abbauen kann, müssen größere oder gar feste Beläge in der Regel mechanisch oder chirurgisch entfernt werden.
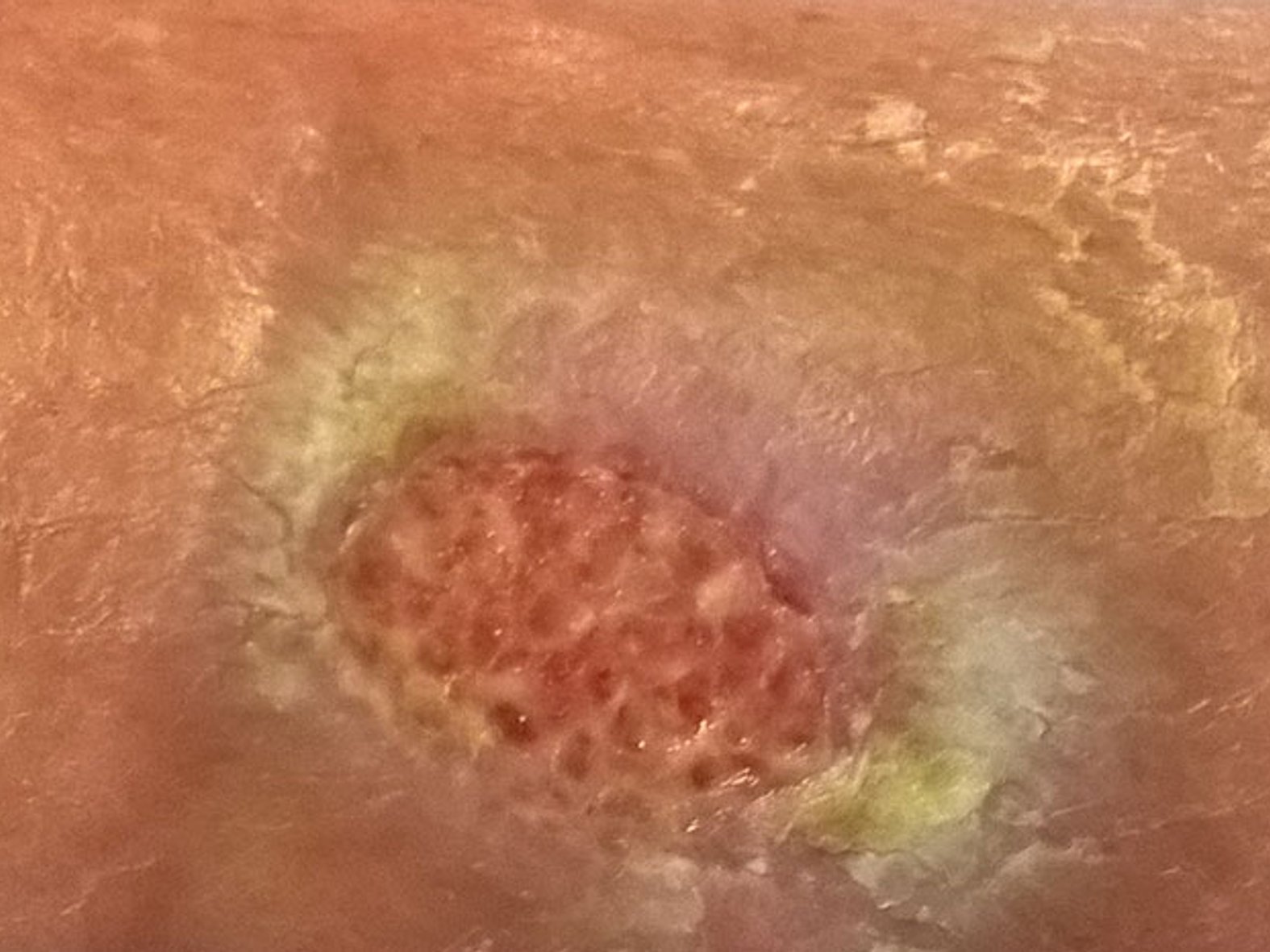
Fibrin ist ein Eiweiß (Protein), das während der Blutgerinnung eine wichtige Rolle spielt und für einen ersten natürlichen Wundverschluss sorgt. Das Eiweiß besteht aus vielen dünnen Fäden, die sich zu einem stabilen Fibrinnetz verdichten. Das Fibrinnetz schützt die verletzte Haut vor Wärmeverlust, mechanischen Reizen und dem Eindringen von Keimen. Eine übermäßige Fibrinbildung – ein Fibrinbelag kann mitunter mehrere Millimeter dick sein – kann jedoch die Wundheilung entscheidend stören und sollte daher entfernt werden. Ausgeprägte Fibrinbeläge findet man oft bei chronischen Wunden, da diese einem ständigen Reiz (etwa durch Entzündungsreaktionen) ausgesetzt sind1 oder nicht fachgerecht gereinigt worden sind.
Was ist Fibrin?
Fibrin ist ein wasserunlösliches Eiweiß im Blut. Es ist Teil des Gerinnungsystems und entsteht bei Aktivierung der Blutgerinnung, z.B. durch Verletzung oder bei Entzündungen. Fibrin hilft dabei, die Wunde zu schließen, indem es eine Netzstruktur aus Fibrinfäden bildet.
Erythrozyten (rote Blutkörperchen) verfangen sich in dem Netz und bilden einen Thrombus. Sobald sich die Wundschließung stabilisiert hat, wird das überflüssige Fibrinnetz durch Fibrinolyse wieder abgebaut.
Behandlung und Entfernung von Fibrinbelag
Fibrinbeläge sind wasserunlöslich.
Mögliche Débridement-Verfahren sind:
- Autolytisches Débridement: Feuchte Wundauflagen wie Hydrogele schaffen ein feuchtwarmes Wundklima. Fibrinbeläge und Nekrosen verlieren durch die Rehydration ihre innere Festigkeit und lösen sich langsam vom Wundgrund. Zusätzlich zersetzen körpereigene Enzyme die Beläge. Das autolytische Débridement zählt zu den schonendsten, aber auch langwierigsten Methoden zur Wundreinigung. Es eignet sich besonders für die Entfernung dünner Fibrinbeläge.
- Mechanisches Débridement: Eine mechanische Entfernung des Fibrinbelags ist gut möglich, wenn der Belag möglichst feucht ist. Mit Spritze bzw. Spülkatheter und Wundspüllösung kann die Wunde ausgespült werden. Ebenfalls geeignet ist das Auswischen der Wunde mit befeuchteten grobporigen Polyurethanschäumen oder Reinigungspads bzw. tensidhaltigen Reinigungstüchern. Sterile Kompressen können ebenfalls dazu benutzt werden, überschüssiges Exsudat, Beläge und avitales Gewebe zu entfernen.
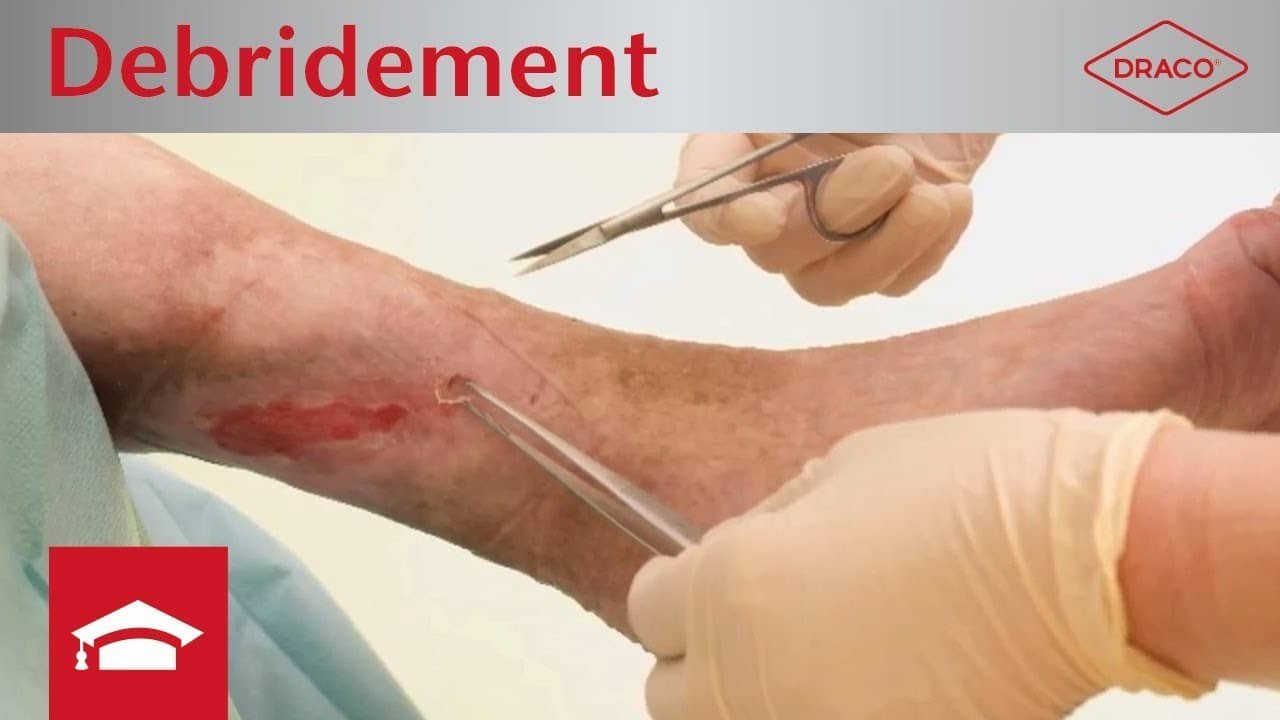
- Chirurgisches Débridement: Trockene oder dicke Fibrinbeläge sind schwer zu entfernen. In den meisten Fällen erfolgt hier ein chirurgisches Débridement. Dies geschieht z.B. mit einem Skalpell und einer Pinzette oder einer Ringkürette. Das chirurgische Débridement gilt als die schnellste und effektivste Art der Wundreinigung.
- Technisches Débridement: z.B. die Verwendung einesniederfrequenten Leistungs-Ultraschalls in Kombination mit einer Spüllösung, die durch die Ultraschall-Impulse bis in die tieferen Wundregionen gelangt.
- Reinigung mit Wasserstrahl: Die Wunde wird mit einem Wasserstrahl unter erhöhtem Druck gereinigt.
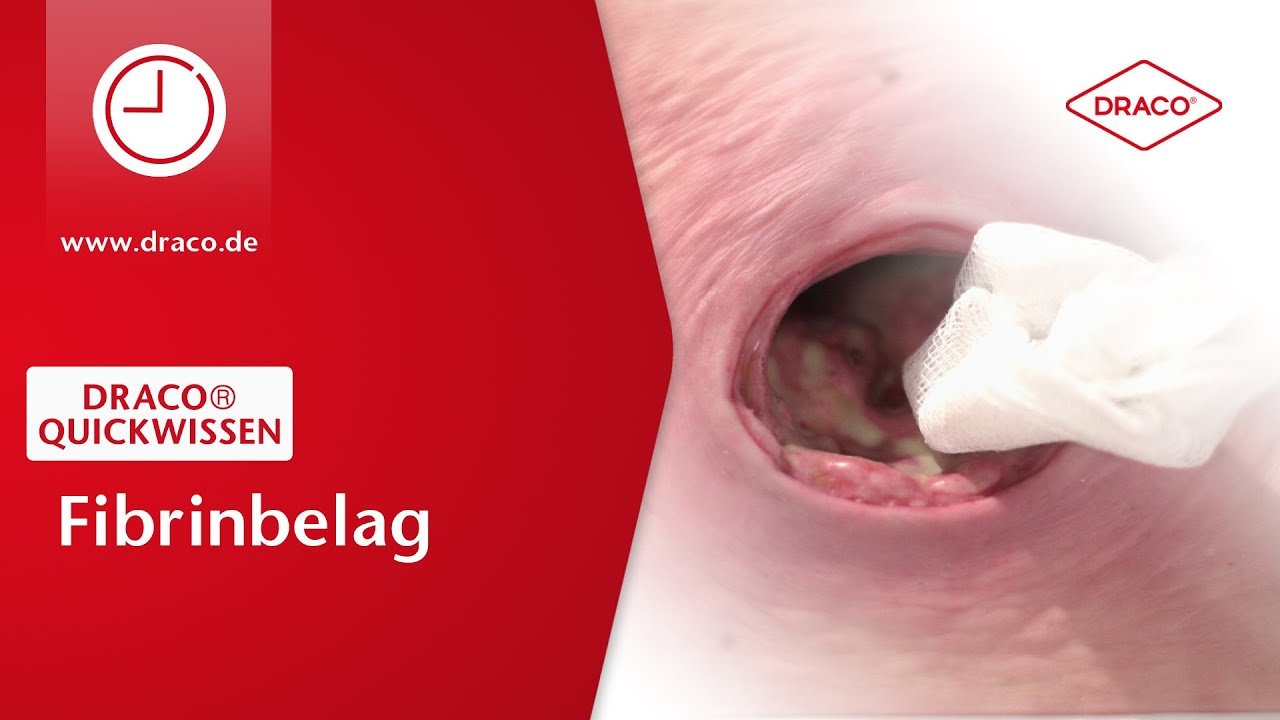
Video: Fibrinbelag
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Fibrin ist ein wasserunslösliches Eiweiß im Blut. Es ist Teil des Gerinnungsystems und entsteht bei Aktivierung der Blutgerinnung, z.B. durch Verletzung oder bei Entzündungen.
Video: Débridement
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Unter einem Débridement versteht man das Entfernen von Nekrosen und Belägen. Es gibt verschiedene Débridementarten, die in diesem Video erläutert werden.
Wie erkenne ich Fibrin?
Fibrin hat generell eine weiche bis zähe Konsistenz. Die Farbe kann dabei von hellgelb bis zu einem leicht bräunlichen Ton variieren.1 Meist ist es geruchlos. Werden Fibrinbeläge trocken, ist die Entfernung hartnäckiger. Fibrin ist von dem sogenannten Infektfibrin, das einen schmierigen, hell- bis dunkelgelben, teilweise übelriechenden Belag bildet, zu unterscheiden.
Was ist Infektfibrin?
Infektfibrin entsteht durch permanente, nicht sichtbare Mikroentzündungen im betroffenen Gewebe und muss in jedem Fall entfernt werden. Bei Infektfibrin sollte zusätzlich die Mikrozirkulation (arterielle Zufuhr) überprüft werden, um die Mikroentzündungen mit einer Wiederherstellung der Durchblutung im besten Fall zu stoppen. Infektfibrin kann sich bei der Abdeckung mit einer trockenen Auflage mit dem dickflüssigen Wundexsudat zu einer festen Auflagerung verbinden. Infektfibrin muss so schnell wie möglich entfernt werden.
Welche Wundauflage ist die richtige?
Die Wahl der passenden Wundauflagen und -füllern hängt von verschiedenen Faktoren ab, etwa wie tief die Wunde ist, ob sie infiziert ist oder wie viel Wundexsudat sie absondert. Eine idealfeuchte Wundbehandlung kann den Débridement-Prozess unterstützen. Calciumalginate oder Hydrofasern wie DracoAlgin und DracoHydrofaser können als Wundfüllstoff das idealfeuchte Wundmilieu stabiliseren. Bei Kontakt mit Wundexsudat wirkt z. B. die DracoHydrofaser stark absorbierend, unterstützt die Wundheilung und fördert den Reinigungseffekt. Das Anschwellen der Fasern schließt Bakterien und Zelltrümmer ein. Das feuchtwarme Wundmilieu sollte, wenn möglich, unter dem Verband 1 bis 2 Tage, je nach Exsudatmenge und Zustand der Wunde bis zu 7 Tage erhalten werden, da eine längere Wundruhe für die Wundheilung förderlich ist. Zudem ist darauf zu achten, dass die Wunde keinen unnötigen Bewegungsreizen ausgesetzt sowie vor Keimen und Schmutz geschützt wird. Auch sollte sie gegen Druck und Stöße gepolstert werden.
Wann muss Fibrin von einer Wunde entfernt werden?
Sobald der Fibrinbelag trocknet, z.B. durch Auflage einer trockenen Kompresse, kann das Enzym Plasmin die normalerweise weichen bis zähflüssigen Fibrinfäden bzw. den nun fest anhaftenden Belag nicht mehr spalten. Außerdem können bei schlechter Durchblutung wichtige Faktoren für die Fibrinolyse - und damit die Wundheilung - nicht mehr ausreichend zwischen dem Wundgebiet und dem restlichen Organismus ausgetauscht werden. Dann muss das Fibrin entfernt werden. Die feste Anhaftung von Fibrin kann ein Zeichen für eine Unterversorgung der Wunde sein.
Außerdem kann aus einem Fibrinbelag schnell und überraschend Infektfibrin entstehen, z.B. durch die Verschlechterung der lokalen Durchblutung oder eine Lymphabflussstörung. Infektfibrin sollte so schnell wie möglich entfernt werden.
Bei einer physiologischen Wundheilung wird die Fibrinschicht im Normalfall nicht übermäßig dick und trocknet auch nicht aus. Scheint das darunterliegende Granulationsgewebe durch den Fibrinbelag durch oder beschränkt sich das Fibrin auf nadelkopfgroße Flecken, ist die Entfernung nicht notwendig. Der Körper kann dann mithilfe von Enzymen das Fibrin abbauen (Fibrinolyse).
Video: Versorgung fibrinbelegter Wunden
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Die natürliche Funktion von Fibrin
Fibrin steht am Ende der Blutgerinnungskaskade und dient letztlich der Blutstillung: Die Blutplättchen (Thrombozyten) bilden ein Netz, welches mit Fibrin aufgefüllt wird. Einzelne Fibrinmonomere entstehen durch Abspaltung aus Fibrinogen. Dieser Vorgang ist Teil der natürlichen Blutgerinnung nach einer (Gefäß-)Verletzung.
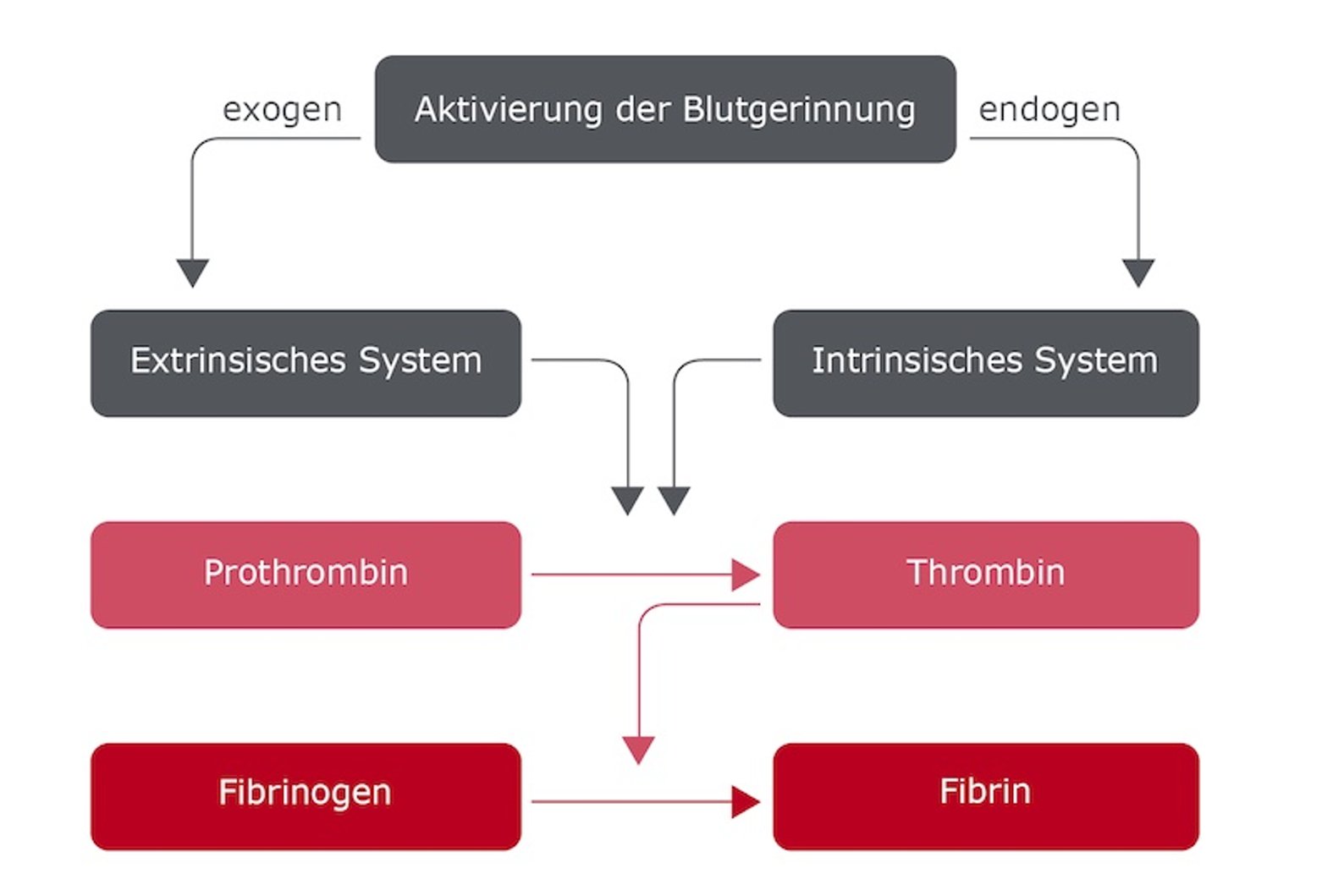
Der erste Gefäßwundverschluss wird zunächst durch eine Verengung (Vasokonstriktion) betroffener Gefäße und das Zusammenballen der Thrombozyten erreicht. Nach dieser spontanen Blutstillung beginnen sich die Gefäße wieder zu weiten (Vasodilatation), damit das Wundgebiet durch einen erhöhten Blutfluss optimal versorgt ist. Die frisch gebildeten Fibrinfäden umspannen dann die aggregierten Thrombozyten und erhöhen dadurch die Festigkeit, sodass das Netz nicht durch den steigenden Blutdruck weggespült werden kann.
Nein, Eiter und Fibrin gehören neben Biofilm, Nekrose und Detritus zu den gängigsten Wundbelägen, die bei chronischen Wunden häufig vorkommen. Eiter – in der medizinischen Fachsprache auch Pus genannt – ist eine Flüssigkeit, die bei Entzündungen durch bestimmte Bakterien (u. a. Stapyhlokokken, Streptokokken, Pneumokokken) vom Körper produziert und abgesondert wird. Eiter besteht aus einer Mischung von weißen Blutkörperchen (Leukozyten), etwas Serum und durch körpereigene Enzyme aufgelöstem Gewebe. Je nach Erregertyp erscheint der Eiter dickflüssiger, gelblich bis grünlich. Oftmals ist Eiter durch einen intensiven Geruch erkennbar.
Körpereigene Fibrinolyse
Bei der Fibrinolyse handelt es sich um die Spaltung von Fibrin. Ziel dieses Prozesses ist es, Blutgerinnsel im Rahmen eines körpereigenen Vorgangs aufzulösen. Dabei spaltet das Enzym Plasmin das Fibrin, welches zuvor das Blutgerinnsel zusammengehalten hat. Plasmin trägt zum Abbau vieler Proteine im Blutplasma bei.
Die Fibrinolyse beginnt – mit leichter Verzögerung – mit der Aktivierung der Blutgerinnung und setzt damit ein Gegengewicht zur Gerinnung. So sorgt der Körper für ein Gleichgewicht im Blutfluss.
Eine gute Blutgerinnung und Fibrinolyse erfordern einen gesunden Körper
Sowohl die Blutgerinnung mit der Bildung von Fibrin als auch die Fibrinolyse sind regulierte Prozesse, die ein abgestimmtes Zusammenspiel im ganzen Organismus erfordern. Dafür ist es einerseits wichtig, dass die Wunde gut durchblutet und versorgt ist. Andererseits müssen auch Organe wie Leber und Niere gut funktionieren, da sie wichtige Aktivatoren produzieren. Eine gesunde und bewusste Lebensweise mit ausreichend Bewegung und ausgewogener Ernährung beeinflusst also nicht nur die allgemeine Gesundheit, sondern auch die Wundheilung positiv.
FAQ
Ab wann bildet sich Fibrin?
Ist Fibrin gefährlich?
Wird Fibrin vom Körper abgebaut?
Fibrin und Fibrinogen - was ist der Unterschied?
Was sagt der Fibrinogen-Wert aus?
Wann sollte Fibrinogen substituiert werden?
Literatur
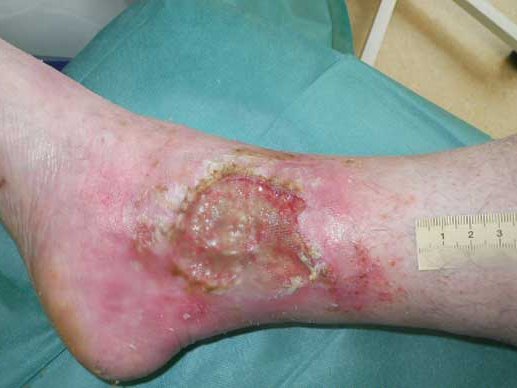
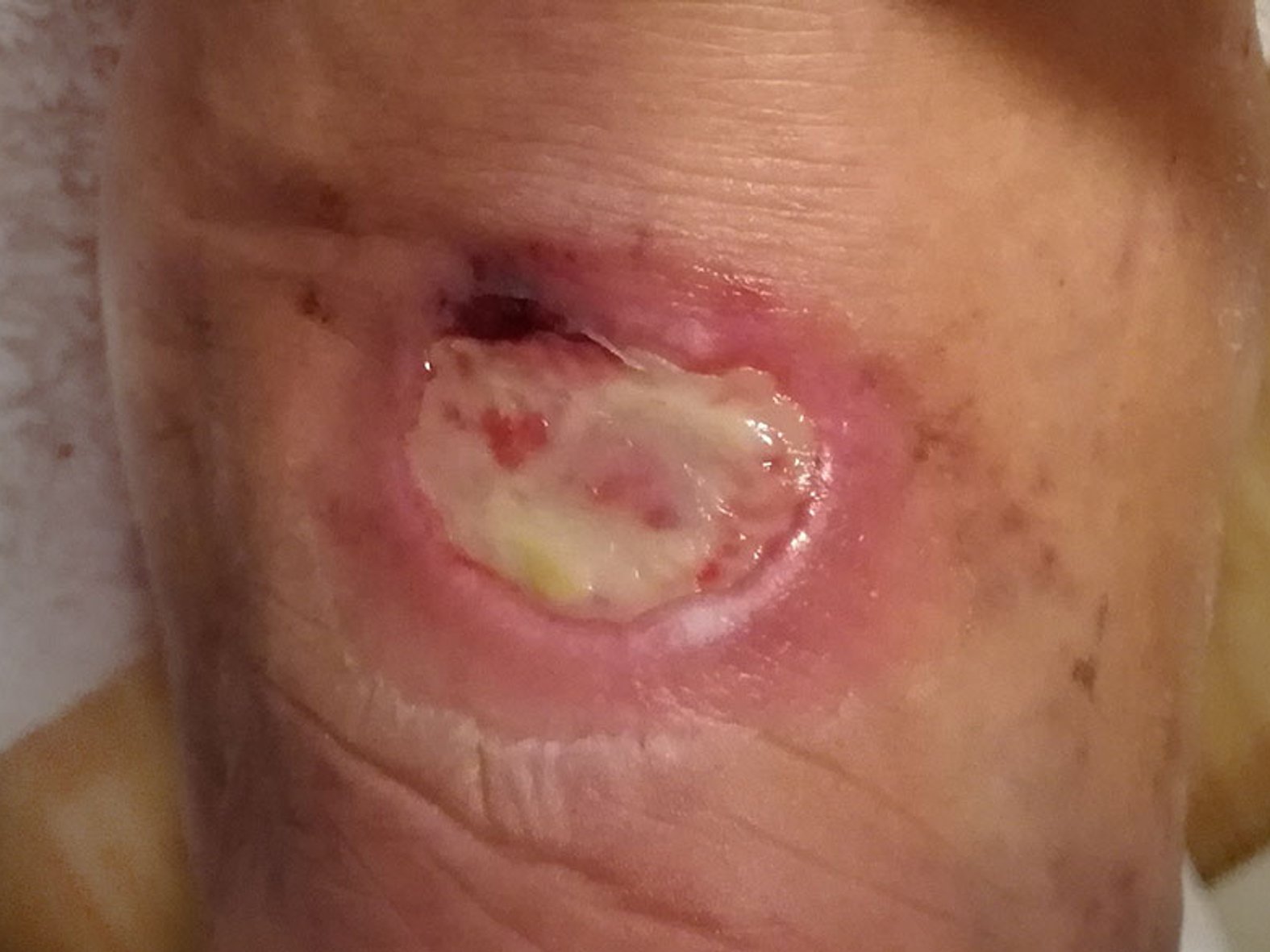
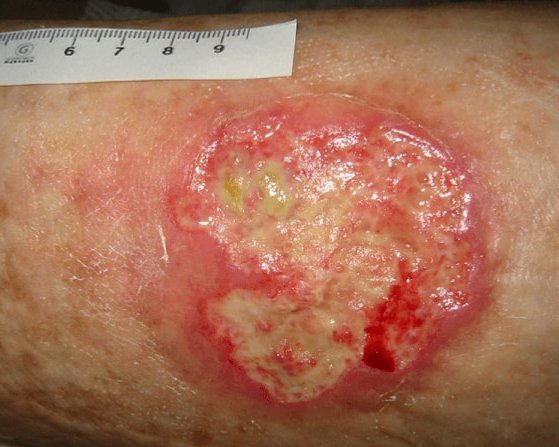
In diesem Fallbeispiel ist die Wunde mit Fibrin und Biofilm zugleich belegt.
Fallbeispiel lesen