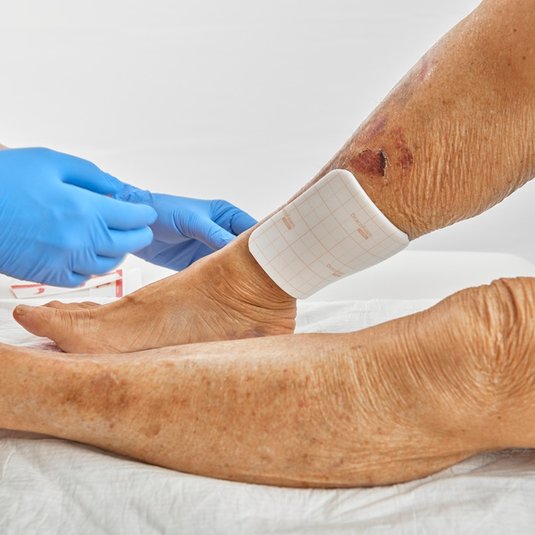
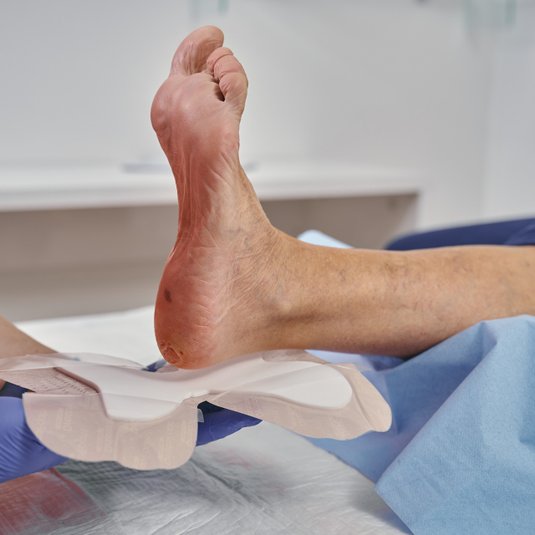
Ulcus cruris (Offenes Bein)
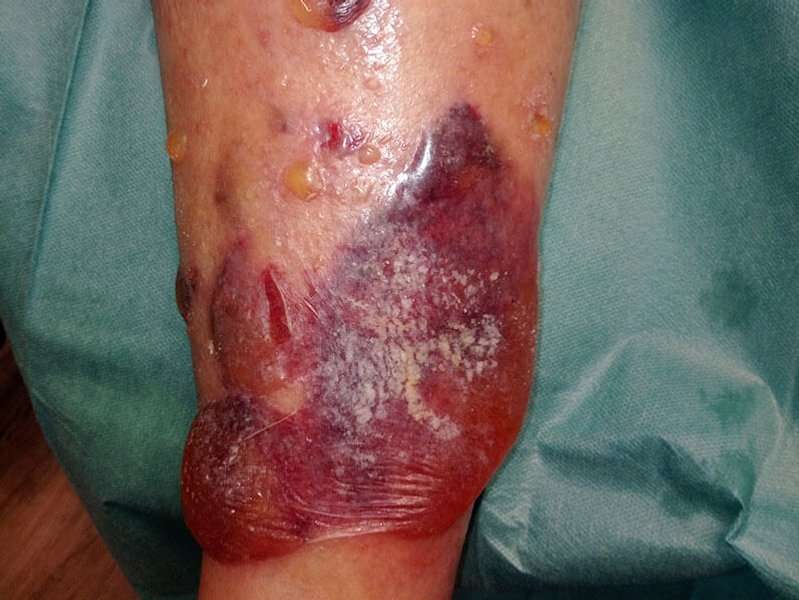
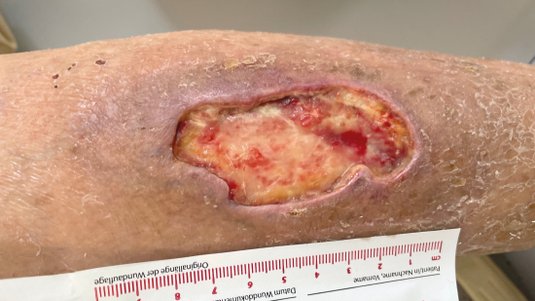
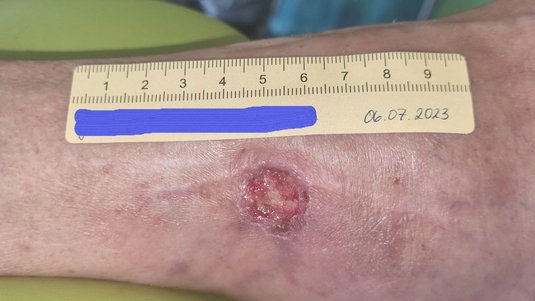
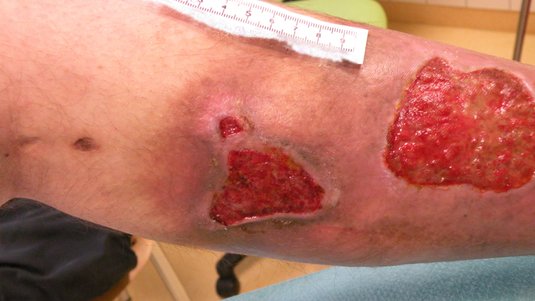
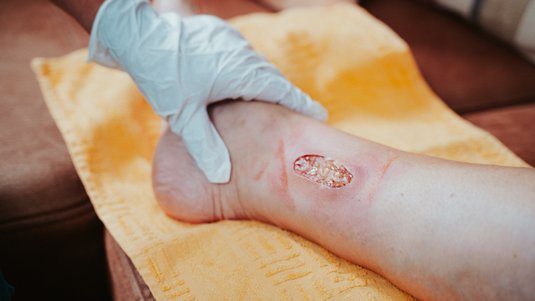
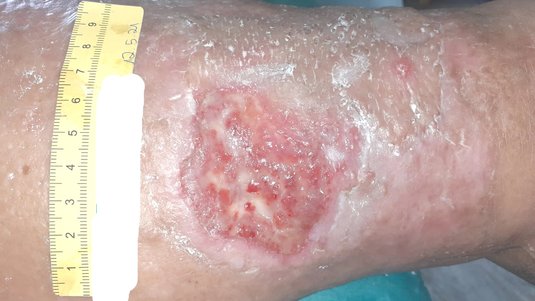
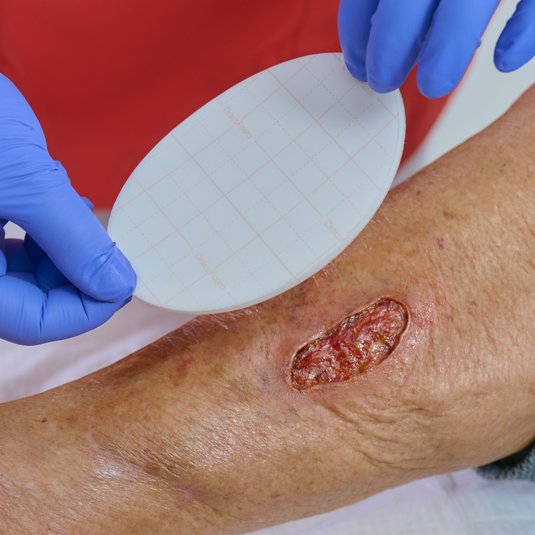
Das Ulcus cruris ist eine chronische Wunde und tritt am Unterschenkel auf, weshalb sie auch umgangssprachlich als “offenes Bein” oder Unterschenkelgeschwür bezeichnet wird. Häufigste Ursache ist eine Erkrankung der Blutgefäße (chronische venöse Insuffizienz oder periphere arterielle Verschlusskrankheit). Ein Ulcus cruris kann mit starken Schmerzen und Mobilitätseinschränkungen einhergehen.
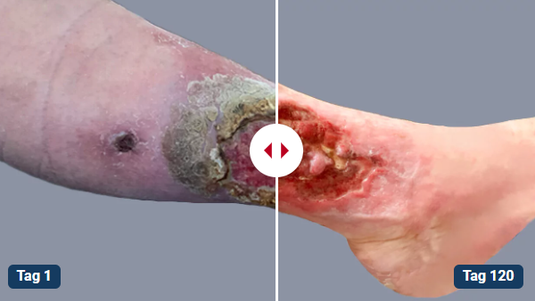
Alleine in Deutschland leiden etwa eine Million Menschen unter einer der drei Formen des Unterschenkelgeschwürs. Ein Ulcus cruris heilt ohne adäquate Behandlung meist schlecht oder gar nicht ab. Die Behandlung eines Ulcus cruris umfasst eine Therapie der jeweiligen Grunderkrankung sowie eine phasengerechte Wundversorgung.
Wie wird ein Ulcus cruris behandelt?
Zu Behandlung eines chronischen Ulcus cruris gehört eine adäquate Wundversorgung, aber auch die Behandlung der relevanten Grunderkrankung. Ohne die Therapie der chronischen venösen Insuffizienz (CVI) bzw. peripheren arteriellen Verschlusskrankheit (pAVK) ist eine Heilung der Wunde kaum möglich.
Phasengerechte Wundversorgung
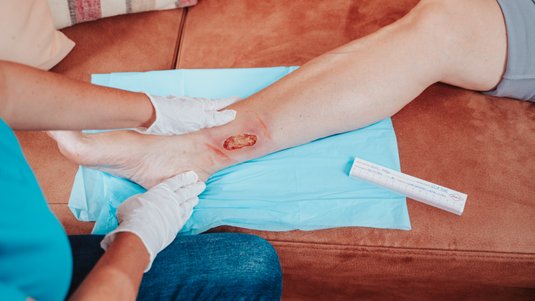
Eine wichtige Komponente der Wundtherapie des Ulcus cruris ist in der Regel eine regelmäßige Wundreinigung beziehungsweise die Durchführung eines angemessenen Débridement. Welche Déberidementmethode am besten geeignet ist, hängt vom Zustand der Wunde und den vorhandenen Wundbelägen ab.
Zur Versorgung eines Ulcus cruris werden in den meisten Fällen Wundauflagen der modernen Wundversorgung verwendet, um die Wundheilung durch ein idealfeuchtes Wundklima anzuregen. Die Wahl der passenden Wundauflage richtet sich nach der jeweiligen Wundsituation und der Wundheilungsphase. Ebenfalls trägt die passende Wundauflage dazu bei, Mazerationen der Umgebungshaut bei hohem Exsudataufkommen oder eine Austrocknung der Wunde bei wenig Exsudat zu vermeiden. Verändert sich das Exsudataufkommen im Heilungsverlauf, muss das Exsudatmanagement angepasst werden. Auch die Exsudatmenge spielt bei dieser Entscheidung eine große Rolle, denn um optimale Wundheilungsbedingungen zu schaffen, ist ein gutes Exsudatmanagement das A und O. Dieses ist an die Bedürfnisse des jeweiligen Ulcus cruris anzupassen, um eine Mazeration der Haut durch zu hohe Feuchtigkeit oder die Austrocknung der Wunde zu vermeiden. Nekrosen, wie sie beim Ulcus cruris arteriosum (UCA) oder an den Füßen von Patienten mit peripherer arterieller Verschlusskrankheit (pAVK) auftreten, erfordern besondere Beachtung, da sie spezielle Bedürfnisse haben und andere Regeln für ihre Behandlung gelten.
Die Wundversorgung des Ulcus cruris erfolgt, wie bei allen chronischen Wunden grundsätzlich unter Einhaltung der notwendigen Hygienemaßnahmen.
Weitere Informationen zur phasengerechten Wundversorgung des Ulcus cruris finden Sie in den jeweiligen Artikeln zu UCV, UCA und UCM.

Ulcus cruris venosum
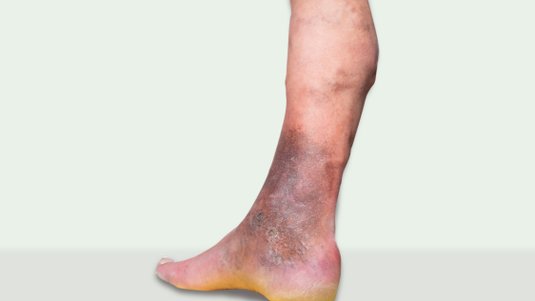
Das venös bedingte Ulcus cruris (Ulcus cruris venosum): Bei einer chronischen venösen Insuffizienz (CVI) ist der Rückfluss des Blutes aus den Beinen zum Herzen gestört, was zu venöser Stauung mit Ödembildung führt. Im Verlauf entstehen Hautveränderungen und im schlimmsten Fall ein Ulcus cruris venosum. Bei einer chronisch venösen Insuffizienz (CVI) kommt es zu einer Rückflussstörung des venösen Blutes. Der dabei entstehende Druck auf das umliegende Gewebe im Bereich der Knöchel kann dann zur Entstehung eines Ulcus cruris venosum führen.

Ulcus cruris arteriosum
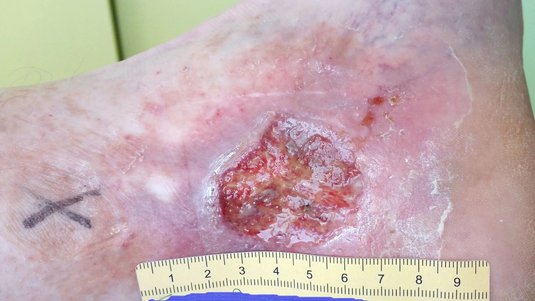
Arteriell bedingtes Ulcus cruris (Ulcus cruris arteriosum): Bei einer peripheren arteriellen Verschlusskrankheit (pAVK) ist die Durchblutung der Beine eingeschränkt, was zu Sauerstoff- und Nährstoffmangel im Gewebe führt. In fortgeschrittenem Stadium können Nekrosen (Gangrän) oder ein Ulcus cruris arteriosum entstehen.Eine Störung der arteriellen Durchblutung, z.B. durch eine periphere arterielle Verschlusskrankheit (pAVK), führt zu einer Mangeldurchblutung des Gewebes und damit zum Entstehen eines Ulcus cruris arteriosum.
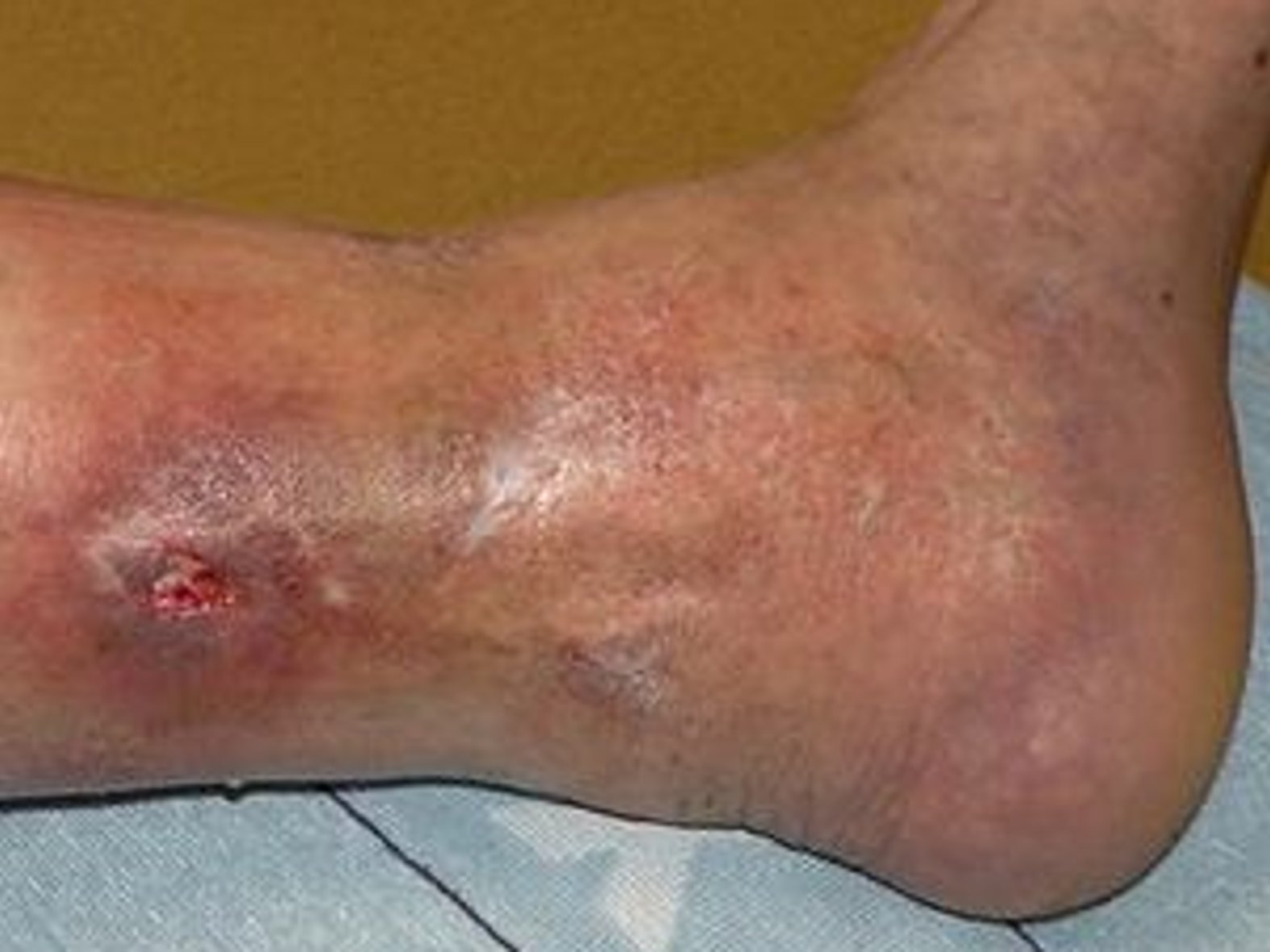
Ulcus cruris mixtum
Mischform (Ulcus cruris mixtum/arterio-venöses Ulcus cruris): Liegen bei einem Patienten mit Ulcus cruris eine CVI und eine pAVK vor, ist die Bezeichnung Ulcus cruris mixtum gebräuchlich. Diese wird zurzeit aufgrund ihrer Ungenauigkeit diskutiert. Vorgeschlagen wird eine präzise Nomenklatur, die den arteriellen und venösen Anteil verdeutlicht, um die Behandlung klarer zu gestalten. Liegt eine Mischform vor, d.h. es gibt sowohl arterielle als auch venöse Störungen, spricht man von einem Ulcus cruris mixtum.
Therapie der Grunderkrankung
Einem Ulcus cruris liegt immer eine Ursache zugrunde, durch die das Gewebe geschädigt wird und die zur chronischen Wunde führt. Um eine nachhaltige Heilung des Ulcus cruris zu erreichen, ist es daher unerlässlich, nicht nur die Wunde selbst zu behandeln, sondern auch die zugrunde liegende Erkrankung anzugehen. Die Therapie richtet sich dabei nach der jeweiligen Grunderkrankung.
Beispiele hierfür sind die chronische venöse Insuffizienz (CVI) als Grunderkrankung des Ulcus cruris venosum (UCV) oder die periphere arterielle Verschlusskrankheit (pAVK) als Grunderkrankung des Ulcus cruris arteriosum (UCA):
Beim UCV steht die Kompressionstherapie zur Behandlung der CVI mit dem Ziel der initialen Entstauung und langfristigen Rezidivprophylaxe im Vordergrund, unterstützt durch Bewegung und mögliche interventionelle Maßnahmen am Venensystem.
Da beim UCA eine fortgeschrittene arterielle Durchblutungsstörung vorliegt, ist es entscheidend, dass verschlossene oder massiv eingeengte Gefäße wieder durchgängig gemacht werden (Revaskularisation), um die Versorgung des Gewebes zu verbessern. Langfristig erfolgt eine medikamentöse Therapie der pAVK, die je nach Krankheitsentwicklung durch Gefäßsport ergänzt werden kann.
Liegt beim Ulcus cruris sowohl eine venöse als auch eine arterielle Komponente vor (UCM, arterio-venöses Ulcus cruris), sind die Therapiemaßnahmen abhängig von der Ausprägung der jeweiligen Komponente und individuell auf den Patienten abzustimmen.
Der Begriff Ulcus cruris stammt aus dem Lateinischen und setzt sich aus zwei Wörtern zusammen.
- Ulcus/Ulkus, Übersetzung: "Geschwür" oder "offene Wunde" - Mindestens bis in die Dermis (Lederhaut) reichender Substanzdefekt der Haut
- Cruris, Übersetzung: Crus „der Unterschenkel“; Cruris „des Unterschenkels" - Bezieht sich auf die anatomische Lokalisation
Zusammengesetzt: ein Geschwür am Unterschenkel. Wenn man es genau nimmt, werden Wunden an den Füßen oder Zehen demnach nicht als Ulcus cruris bezeichnet.
Schmerztherapie
Schmerzen sind bei chronischen Wunden wie dem Ulcus cruris oft ein andauernder Begleiter. Bedenken Sie, dass Schmerzen die Lebensqualität stark einschränken und zu Angst vor der Behandlung und schlechterer Therapieadhärenz der Betroffenen führen können. Zudem können Schmerzen einen negativen Einfluss auf die Wundversorgung und den Heilungsverlauf haben, da sie bei den Betroffenen mit einem erhöhten Stresslevel einhergehen. Daraus kann eine schlechtere Durchblutung und damit geringere Sauerstoffversorgung im Gewebe resultieren. Eine weitere Verzögerung der Wundheilung kann die Folge sein. Schmerzvermeidung und -Linderung können also entscheidend zur Heilung beitragen, indem Stress und Angst bei den Betroffenen reduziert werden und so die Therapieadhärenz verbessert wird.
Bei der Behandlung und Versorgung eines Ulcus cruris können unterschiedliche Arten von Schmerzen eine Rolle spielen. Unterschieden wird zwischen den Schmerzen bei der akuten Behandlung, z. B. der Wundreinigung und grundsätzlich bestehenden Schmerzen.
Detaillierte Informationen zur Entstehung und Unterscheidung von Schmerzen im Zusammenhang mit Wunden sowie deren Folgen und Therapie können dem Artikel Wunde und Schmerz entnommen werden.
Wunde und SchmerzWas sind die häufigsten Ursachen des Ulcus cruris?
Die häufigste Ursache des Ulcus cruris (UC) sind Erkrankungen der venösen Gefäße in Form einer chronischen venösen Insuffizienz (CVI) und der arteriellen Gefäße in Form einer peripheren arteriellen Verschlusskrankheit (pAVK). Entsteht ein UC auf dem Boden einer CVI, handelt es sich um ein Ulcus cruris venosum (UCV). Ist eine pAVK Ursache des UC, wird dieses als Ulcus cruris arteriosum (UCA) bezeichnet. Liegen bei einem Patienten oder einer Patientin beide Grunderkrankungen vor, wird von einem Ulcus cruris mixtum (UCM) oder einem arterio-venösen Ulcus cruris gesprochen (siehe unten).
Das UCV macht etwa 50-80 % der Fälle aus, während das UCA mit 10-15 % seltener ist. In 13-15 % liegt ein Ulcus cruris mit venöser und arterieller Komponente vor.
Umfasst ein großflächiges Ulcus cruris den Unterschenkel zirkulär in Gänze, spricht man von einem Gamaschenulkus.
Was sind Differenzialdiagnosen des venös oder arteriell bedingten Ulcus cruris?
In der Medizin gilt der Leitspruch: Häufiges ist häufig und seltenes ist selten. Die häufigsten Ursachen eines Ulcus cruris sind Erkrankungen der venösen und arteriellen Gefäße (siehe oben).
Aber ein Ulcus cruris kann durch verschiedene Faktoren hervorgerufen werden, daher ist die Kenntnis möglicher Differenzialdiagnosen entscheidend, um die zugrunde liegende Ursache zu identifizieren und eine geeignete Behandlung einleiten zu können.
Beispiele möglicher Differenzialdiagnosen des venös oder arteriell bedingten Ulcus cruris sind:
- Lymphödem/lymphogenes Ulkus
- Pyoderma gangraenosum
- Maligne Veränderungen (z.B. Plattenepithel- oder Basalzellkarzinom, malignes Melanom)
- Medikamentös bedingt (z. B. Marcumar, Methotrexat)
- Vaskulitis (z.B. bei Systemerkrankungen)
Bei einer chronischen Wunde wie den Ulcus cruris sollte spätestens nach sechswöchiger adäquater Therapie eine Heilungstendenz erkennbar sein. Ist dies nicht der Fall, sollten weitere differenzialdiagnostische Untersuchungen wie zum Beispiel die Entnahme und histologische Untersuchung einer Biopsie vorgenommen werden.
Das schmerzhafte, nekrotisierende Ulcus hypertonicum Martorell (Hautinfarkt) kann bei Menschen mit arteriellem Bluthochdruck auftreten und wird häufig mit anderen Ulzera verwechselt
Ulcus hypertonicum Martorell
In sechs praxisnahen Lernstationen vermittelt das UCV-Fortbildungspaket Handlungswissen – von den Grunderkrankungen über die Kausaltherapie bis hin zur leitliniengerechten Wundversorgung eines Ulcus cruris venosum.
Jetzt UCV-Expertin werden!
In fünf praxisnahen Lernstationen vermittelt das UCA-Fortbildungspaket Fachwissen zur Behandlung und Versorgung des Ulcus cruris arteriosum – inklusive Abschlussquiz zur Lernerfolgsprüfung und Zertifikat.
Jetzt UCA-Expertin werden!Vorbeugung und Prophylaxe
Um das Risiko für die Entstehung eines UCV zu minimieren, ist es wichtig, die venöse Gesundheit aktiv zu unterstützen:
- Regelmäßige Bewegung,
- das Vermeiden von langem Stehen oder Sitzen und
- das Hochlagern der Beine
fördern den venösen Rückfluss und beugen venösen Stauungen vor. Diese Maßnahmen helfen, die Wahrscheinlichkeit einer chronisch venösen Insuffizienz (CVI) zu reduzieren oder ihre Auswirkungen in Grenzen zu halten. Liegt bereits eine CVI vor, ist das konsequente Tragen medizinischer Kompressionsstrümpfe entscheidend.
Zur Vorbeugung eines UCA ist die Gefäßgesundheit ausschlaggebend:
- Eine ausgewogene Ernährung, reich an Obst, Gemüse und gesunden Fetten, sowie
- regelmäßige körperliche Aktivität
stärken das Herz-Kreislauf-System und verbessern die Durchblutung. Verzicht auf Rauchen ist unerlässlich, da Nikotin die Blutgefäße schädigt. Die Kontrolle von Blutdruck, Blutfetten und Blutzucker trägt dazu bei, das Risiko einer peripheren arteriellen Verschlusskrankheit (pAVK) zu mindern oder sie zu kontrollieren.
Insgesamt ist die Prävention der Grunderkrankungen der Schlüssel zur Vermeidung eines UCV und UCA oder eines Ulcus cruris mit venöser und arterieller Beteiligung.
Patientenedukation - ein wichtiger Therapieaspekt
Patientenedukation spielt eine entscheidende Rolle, um die Therapieadhärenz beim Ulcus cruris, umgangssprachlich häufig „offenes Bein“ genannt, zu fördern.
Im Folgenden sind die wichtigsten Punkte, die bei der Aufklärung der Patientin oder des Patienten berücksichtigt werden sollten, aufgeführt:
Grundlegendes Verständnis für den Ulcus cruris schaffen
Einige Patientinnen oder Patienten wissen nicht, an welcher Form des Ulcus cruris sie leiden bzw. gehen davon aus, dass sie lediglich ein „offenes Bein“ oder „Raucherbein“ haben. Machen Sie Ihren Patienten deshalb bewusst, dass sie nicht nur eine „offene Wunde am Bein“ haben, sondern dass dieses „offene Bein“ das Resultat einer Grunderkrankung in fortgeschrittenem Stadium ist. Je mehr die Betroffenen über ihre Erkrankung wissen, desto besser ist meist die Therapieadhärenz. Daneben sollte auf die verschiedenen Formen des Ulcus cruris und die unterschiedlichen, zugrundeliegenden Ursachen (venös bedingt, arteriell bedingt, Mischform) hingewiesen werden. Tabelle 1 fasst die verschiedenen Formen des Ulcus cruris mit ihren spezifischen Behandlungsmaßnahmen kurz zusammen.
Individueller Behandlungsplan
Betonen Sie, dass der Behandlungsplan individuell auf die vorliegende Form des Ulcus cruris und die spezifischen Bedürfnisse der jeweiligen Person zugeschnitten ist. Nicht selten unterscheidet sich deshalb der Behandlungsplan eines Patienten mit Ulcus cruris von dem eines anderen Patienten mit derselben Diagnose. Dies kann dazu führen, dass die Patientin oder der Patient Zweifel an der Therapie hat. Erklären Sie, dass die Behandlung je nach Ursache und Schweregrad der Erkrankung variieren kann.
| Ulcus cruris Form | Ulcus cruris venosum | Ulcus cruris arteriosum | Ulcus cruris mixtum |
|---|---|---|---|
| Bezeichnung im Volksmund | „Offenes Bein/ offene Beine“ | „Offenes Bein/ offene Beine“, Raucherbein | „Offenes Bein/ offene Beine“ |
| Grunderkrankung | Chronische venöse Insuffizienz (CVI) CEAP: Stadium C6 Widmer: Stadium III | Periphere arterielle Verschlusskrankheit (pAVK) Fontaine: Stadium IV Rutherfort: Stadium III (Kategorie 5 und 6) | chronische venöse Insuffizienz (CVI) und periphere arterielle Verschlusskrankheit (pAVK) |
| Wichtigste Behandlungsmaßnahme | Kompressionstherapie | Verbesserung der arteriellen Durchblutung Revaskularisation (interventionell oder operativ) | Patientenindividuelle Behandlung in Abhängigkeit vom venösen oder arteriellen Krankheitsaspekt |
| Kompression | ja | nein* | |
| Beine Hochlagern | ja | nein | |
| Bewegung | ja | nein** | |
| Lokale Wundbehandlung | ja | ja | |
| Interventionelle Verfahren zum Öffnen blockierter Gefäße | nein | ja |
* In fortgeschrittenem Stadium der pAVK kontraindiziert, bei geringerer Ausprägung der pAVK aber grundsätzlich möglich (siehe Artikel Kompressionstherapie und Kompressionsverband)
** In Stadium I und II nach Fontaine wichtiger Therapiebestandteil, in Stadium III und VI nach Fontaine nicht (siehe Artikel Periphere arterielle Verschlusskrankheit (pAVK))
Tabelle 1: Übersicht über die verschiedenen Formen des Ulcus cruris und den spezifischen Behandlungsmaßnahmen
Betroffene kennen möglicherweise nicht die Form des Ulcus cruris, an der sie leiden und wissen nur, dass sie ein „offenes Bein“ oder „Raucherbein“ haben.
Der Behandlungsplan eines Patienten mit Ulcus cruris kann sich von dem eines anderen Patienten mit derselben Diagnose unterscheiden. Erklären Sie, dass die Behandlung je nach Ursache und Schweregrad der Erkrankung variieren kann.

✅ 24/7 Zugriff auf Premiuminhalte – Lernen, wann und wo es dir passt
✅ Exklusives Expertenwissen – Vertieft dein Handlungswissen
✅ Alle jährlichen Unterweisungen für MFA – inklusive Zertifikat
Deine Investition in Wissen und Sicherheit!
*WUNDE+ ist flexibel und monatlich kündbar – probiere es aus und überzeuge dich!
Jetzt starten – 4,90 € pro Monat in dich investieren!Bedeutung der Wundversorgung
Betonen Sie die Bedeutung einer regelmäßigen und korrekten Wundversorgung bei allen Formen des Ulcus cruris. Erklären Sie, dass die Wunde sauber gehalten werden muss, um Infektionen zu vermeiden. Demonstrieren und erläutern Sie, wie eine Wunde gereinigt und ein Verband gewechselt werden kann.
Bedeutung relevanter Therapiemaßnahmen
Die Behandlung der vorliegenden Grunderkrankung ist wesentlich für die Heilung eines chronischen Ulcus cruris. Doch die konsequente Umsetzung der Therapie fällt den Betroffenen oft schwer. Deshalb ist es wichtig, ihnen den Zweck und die Vorteile zu erklären. Ein Beispiel hierfür ist die Kompressionstherapie beim Ulcus cruris venosum: Erläutern Sie, wie die Kompression den Blutfluss verbessert, Schwellungen reduziert und so die Wundheilung fördert. Demonstrieren Sie die richtige Anwendung von Kompressionsstrümpfen oder -bandagen.
Stellenwert einer Lebensstiländerung
Sprechen Sie mit der Patientin oder dem Patienten über die Bedeutung eines gesunden Lebensstils bei der Behandlung und Rezidivprophylaxe des Ulcus cruris. Erklären Sie, wie eine ausgewogene Ernährung, regelmäßige körperliche Aktivität oder ein Rauchstopp die Durchblutung verbessern und die allgemeine Gesundheit fördern können.