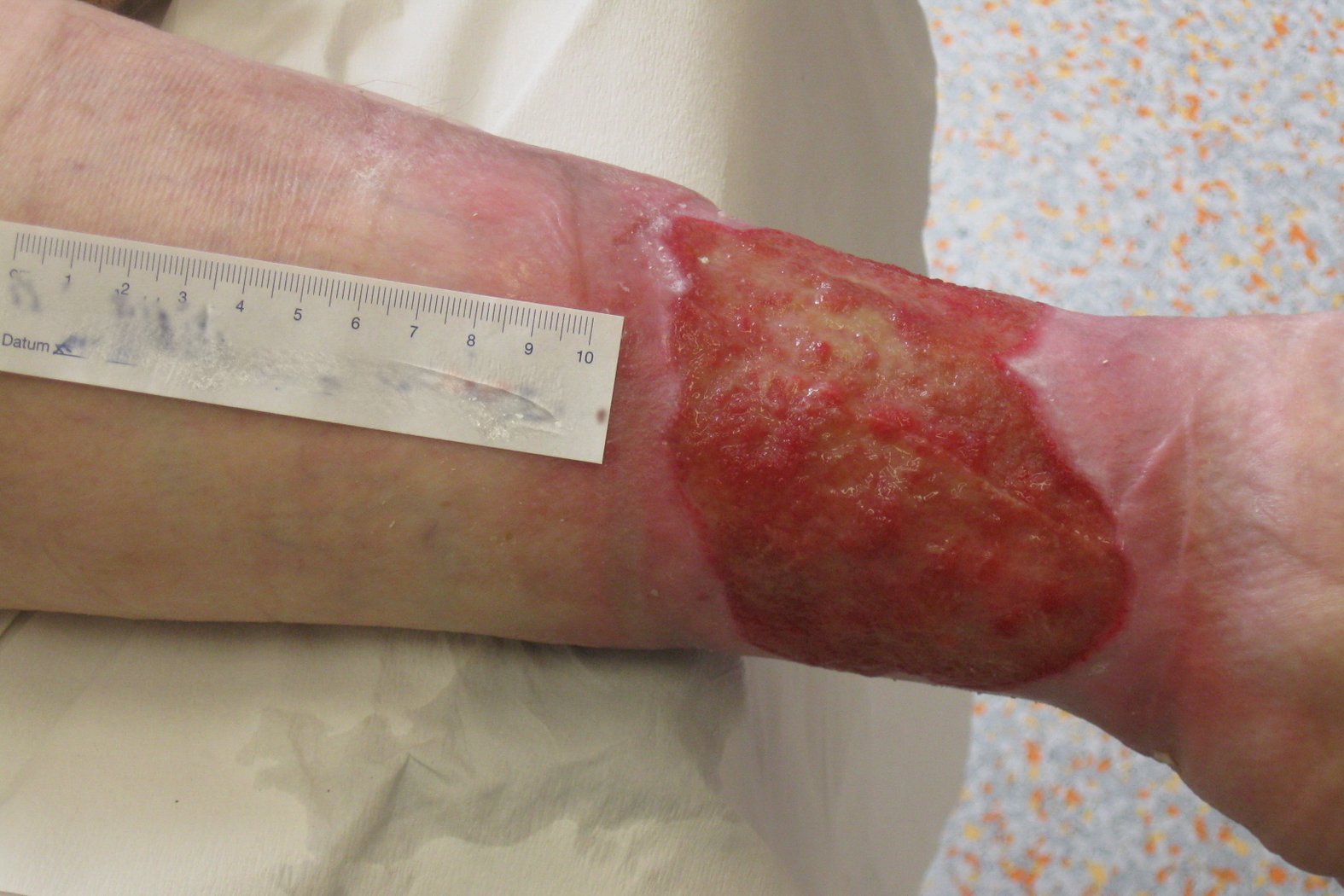
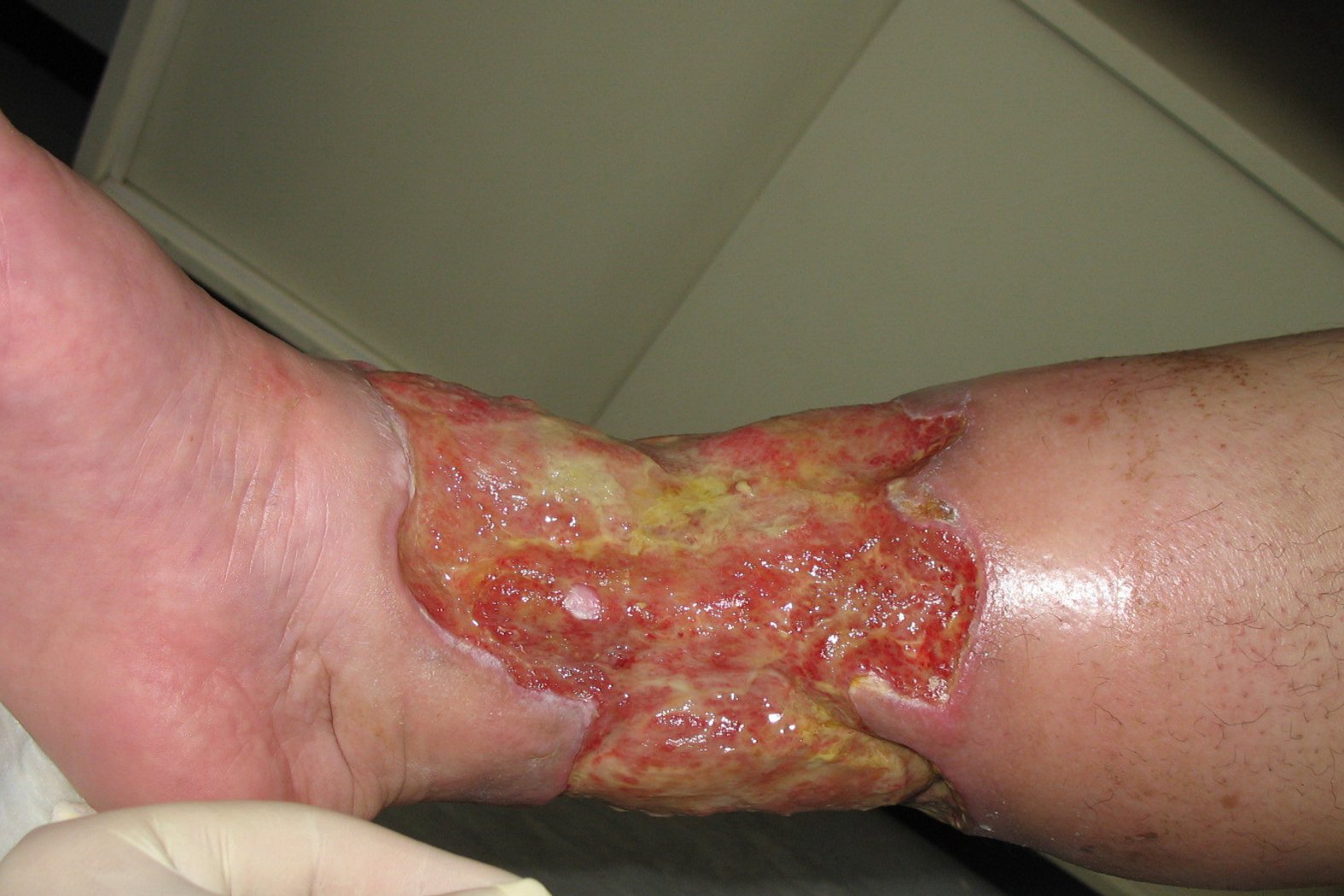
Gamaschenulkus
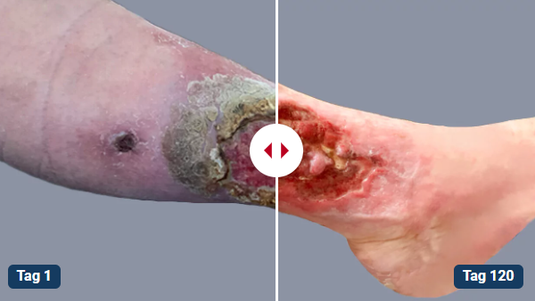
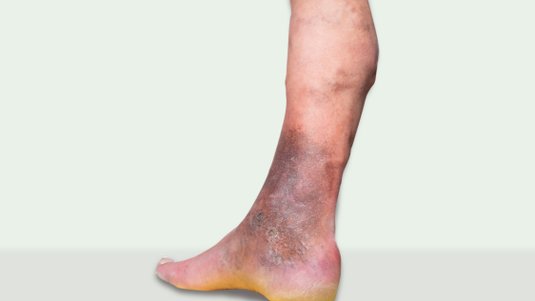
Ein Gamaschenulkus ist ein großflächiges Ulcus cruris, welches den Unterschenkel in Gänze zirkulär umfasst. Der Name leitet sich von der Ähnlichkeit zur Gamasche ab, einem Kleidungsstück, das den Bereich zwischen Knöchel und Unterschenkel komplett umspannt.
Behandlung und Therapie
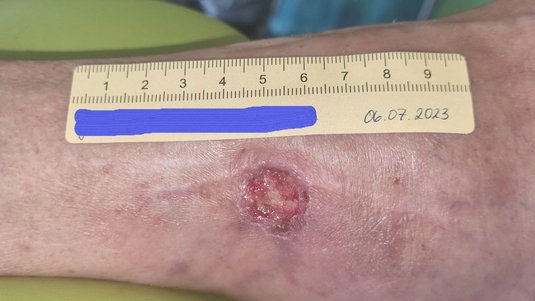
Der Gamaschenulkus ist eine chronische Wunde, die als Folge einer anhaltenden, fortgeschrittenen chronisch-venösen Insuffizienz (CVI) oder einer peripheren arteriellen Verschlusskrankheit (pAVK) entsteht. Dementsprechend besteht die Therapie aus der Behandlung der Grunderkrankung und der eigentlichen Wundversorgung.
Wundversorgung
Die Versorgung eines Gamaschenulkus orientiert sich an den Prinzipien der idealfeuchten Wundbehandlung und wird an die jeweilige Wundphase angepasst. Gleichzeitig muss die Therapie auch die zugrunde liegende Erkrankung – sei sie venös, arteriell oder gemischt – berücksichtigen.
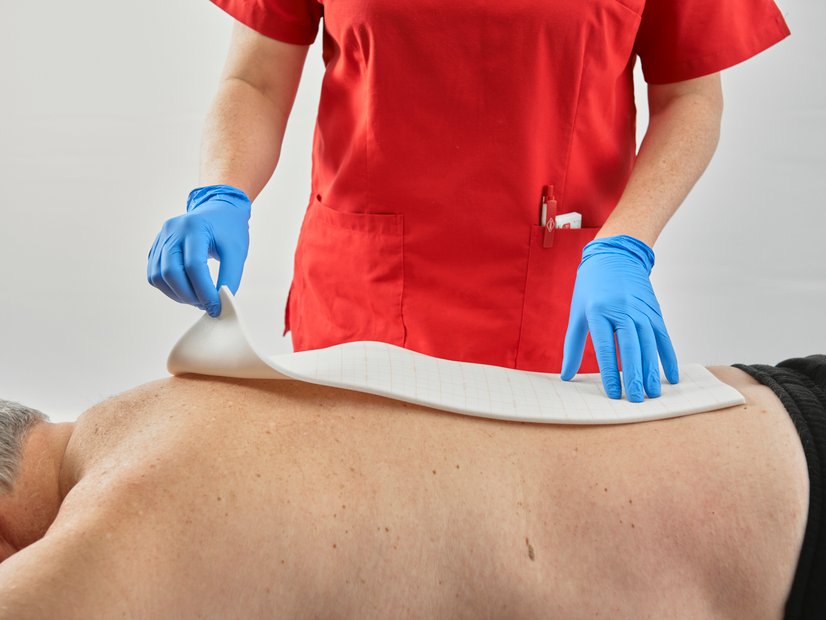
Wundreinigung und Wundauflage
In der Regel besteht die Versorgung der Wunde aus:
- Der sorgfältigen Reinigung der Wunde und ihrer Umgebung, wobei individuelle Schmerzen berücksichtigt werden und auf den Schutz der umliegenden Haut sowie neu gebildeter Hautschichten geachtet wird.
- Der Auswahl der passenden Wundauflage, abhängig vom Zustand der Wunde und der jeweiligen Heilungsphase. Die Auflage sollte überschüssiges Exsudat aufnehmen können, um eine feuchte Wundheilung zu fördern, ohne die Wunde auszutrocknen.
Kompressionstherapie
Ob eine Kompressionstherapie angewendet werden kann, hängt von der zugrundeliegenden Erkrankung ab. Bei venösen Ulzera ist die Kompression ein zentraler Bestandteil der Behandlung. Liegt jedoch eine arterielle Komponente vor, muss die Indikation sorgfältig geprüft werden.
Weitere Informationen zu den spezifischen Behandlungsschritten finden Sie in den Fachartikeln zu Ulcus cruris venosum, Ulcus cruris arteriosum und Ulcus cruris mixtum.
Vakuumversiegelungstherapie
Die Vakuumversiegelungstherapie, auch bekannt als Unterdruck-Wundtherapie (Negative Pressure Wound Therapy, NPWT), kann die Wundheilung bei einem Gamaschenulkus erheblich fördern. Bei dieser Technik wird die Wunde luftdicht verschlossen und über eine Schlauchverbindung mit einer Pumpe verbunden, die einen Unterdruck erzeugt.
Dieser Unterdruck hat mehrere positive Effekte:
- Absaugung von überschüssigem Exsudat: Die Wunde bleibt feucht, ohne dass sich übermäßiges Exsudat ansammelt.
- Förderung der Durchblutung: Der Unterdruck regt die Durchblutung des Wundgewebes an.
Durch diese Mechanismen unterstützt die Vakuumversiegelungstherapie die Regeneration des Gewebes und kann so die Heilung der Wunde beschleunigen.
Die Vakuumtherapie ist auch bekannt als Unterdruck-Wundtherapie oder Negative Pressure Wound Therapy (NPWT).
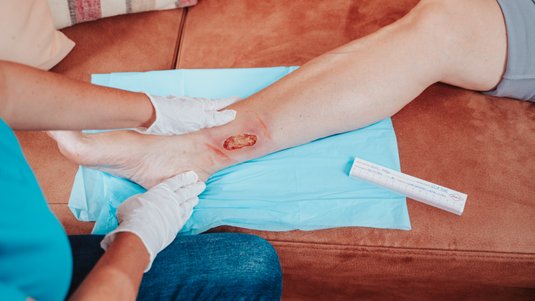
Nass-Trocken-Therapie nach Kammerlander
Die Nass-Trocken-Therapie ist eine spezielle Technik, bei der eine zeitlich begrenzte Nassphase mit einer kurzen Trockenphase kombiniert wird. Diese Methode eignet sich zur Reinigung von anhaftendem Detritus.
Ablauf der Nass-Trocken-Therapie:
- Nassphase (i.d.R. 5 bis 20 Minuten):
Nach dem Entfernen des alten Verbands werden vollständig durchnässte Kompressen auf die Wunde und die umliegende Haut gelegt.- Wichtig: Alle Lösungen müssen steril und auf Raumtemperatur temperiert sein.
- Trockenphase (5 bis 15 Minuten):
Nach der Entfernung der nassen Kompressen wird die Wunde vorsichtig gereinigt. Anschließend werden trockene Kompressen aufgelegt und bis zu 15 Minuten auf der Wunde belassen.- Ziel der Trockenphase: Stabilisierung und Beruhigung der Umgebungshaut. Die Dauer muss so gewählt werden, dass der Wundgrund nicht austrocknet und die Kompresse nicht mit der Wunde verklebt.
- Abschluss:
Nach der Trockenphase wird die Wunde gemäß den Prinzipien der idealfeuchten Wundbehandlung abgedeckt.
Ziele der Nass-Trocken-Therapie sind sanfte Reinigung und Beruhigung der Umgebungshaut. Durch das Aufbringen nasser Kompressen wird Detritus aufgeweicht und sammelt sich in der Kompresse. Gleichzeitig tritt ein kühlender und juckreizmindernder Effekt ein. Dadurch wird die Nass-Trocken-Therapie von Menschen mit Gamaschenulkus als wohltuend und lindernd empfunden.
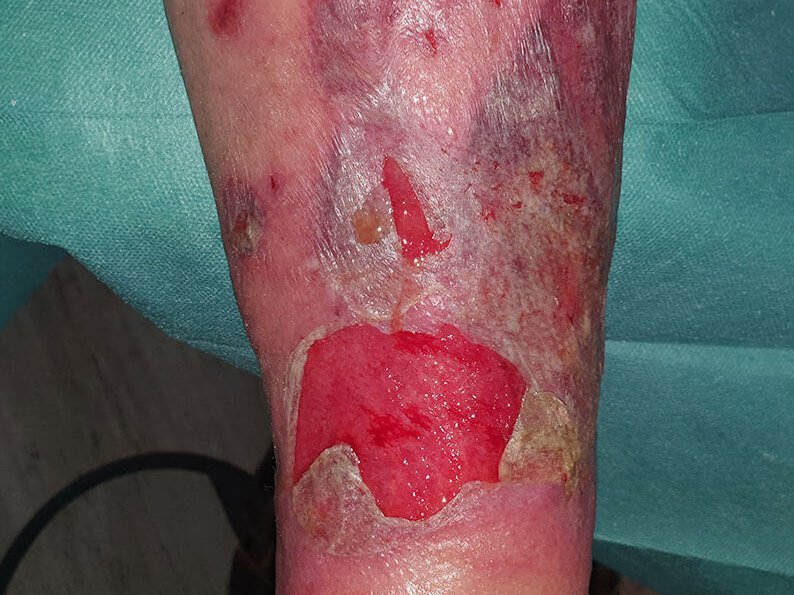
Verdacht auf infizierten Gamaschenulkus
Bei einem Verdacht auf eine bakterielle Infektion des Gamaschenulkus ist ein gezieltes Vorgehen entscheidend. Eine Behandlung mit lokalen Antiseptika ist bei klinisch relevanten bakteriellen Infektionen erforderlich.
Diagnostik und Therapie
- Systemische Antibiotika: Diese sollten nur bei klaren Infektionsanzeichen oder einer klinisch relevanten bakteriellen Kolonisation verabreicht werden.
- Bakteriologischer Wundabstrich: Bei Verdacht auf eine bakterielle Infektion sollte nach der Wundreinigung ein Wundabstrich entnommen werden. Dies ermöglicht die Ermittlung des Infektionserregers.
- Multiresistente Erreger: Bei Infektionen mit multiresistenten Keimen müssen strikte Hygienemaßnahmen bis hin zur Isolierung der Betroffenen eingehalten werden.
Operative Behandlung
Wird ein Gamaschenulkus als therapieresistent eingestuft, können verschiedene operative Verfahren zum Einsatz kommen.
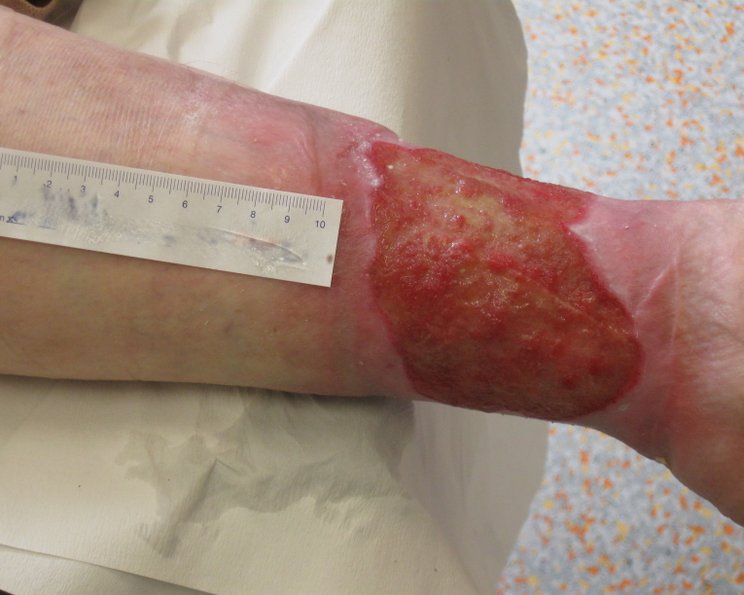
Shave-Therapie
Laut der S2k-Leitlinie „Diagnostik und Therapie des Ulcus cruris venosum“ ist die operative Methode der Wahl die sogenannte Shave-Therapie. Dabei werden:
- Fibrosen und Nekrosen abgetragen, und
- Die Wunde wird nach der Reinigung mit körpereigenem Gewebe abgedeckt, meist durch eine Spalthaut-Transplantation.
Begleittherapie bei venöser Ursache
Bei einem Gamaschenulkus mit venöser Ursache treten häufig erhebliche Beinschwellungen auf. Die wichtigste Grundlage für die Abheilung und die Reduktion des Rezidivrisikos ist die Kompressionstherapie, etwa durch das Tragen von Kompressionsstrümpfen und regelmäßige Bewegung. Diese Maßnahmen aktivieren die Muskelpumpe und fördern den Rückfluss des Blutes zum Herzen.
Ergänzende Methoden der Entstauungstherapie
- Manuelle Lymphdrainage: Fördert den Lymphabfluss und reduziert Schwellungen.
- Intermittierende pneumatische Kompression: Unterstützt die Heilung in Kombination mit einer Kompressionstherapie.
Besonderheiten bei schmerzhaften Ulzera
- Bei stark schmerzenden Ulzera sollte zunächst auf moderate Kompression in Kombination mit manueller Lymphdrainage gesetzt werden.
- Das Tragen von Kompressionsstrümpfen kann hier häufig erst in der Abheilungsphase begonnen werden. In der akuten Phase ist es oft zu schmerzhaft.
Sehr wichtig bei der Erwägung einer Kompressionstherapie ist die Beachtung der Grunderkrankung.
- Die Kompressionstherapie sollte bei venösen Ursachen nach Möglichkeit stets angewendet werden.
- Bei einer zugrundeliegenden relevanten pAVK (III und IV) ist sie allerdings kontraindiziert.
Ursachen des Gamaschenulkus
Ein Gamaschenulkus entsteht durch eine anhaltende Minderdurchblutung des Gewebes am Unterschenkel. Diese kann durch verschiedene Grunderkrankungen verursacht werden:
- Chronisch-venöse Insuffizienz (CVI)
- Periphere arterielle Verschlusskrankheit (pAVK)
- Kombination aus beiden Erkrankungen (Mischform)
Krankheitsverlauf
Die verminderte Durchblutung durch beispielsweise eine CVI oder pAVK führt zu einer Unterversorgung des Gewebes, wodurch in der Folge eine Wunde entstehen kann.
Ohne adäquate Behandlung breitet sich die Wunde aus und kann schließlich die Innen- und Außenknöchelregion erfassen, was zu einem Gamaschenulkus führt.