Fallbeispiel: Ulcus cruris venosum nach Trauma
Patient
männlich, 90 Jahre
Führende Wundursache
Chronisch venöse Insuffizienz (CVI)
Risikofaktoren für die Wundheilung
dekompensierte Herzinsuffizienz, Gangunsicherheit
Lokalisation der Wunde
Unterschenkel links
Infizierte Wunde
nein
Wundart
chronisch
Wundgrund
Granulation
Wundumgebung
Blasenbildung
Wundrand
unauffällig
Ausgangssituation
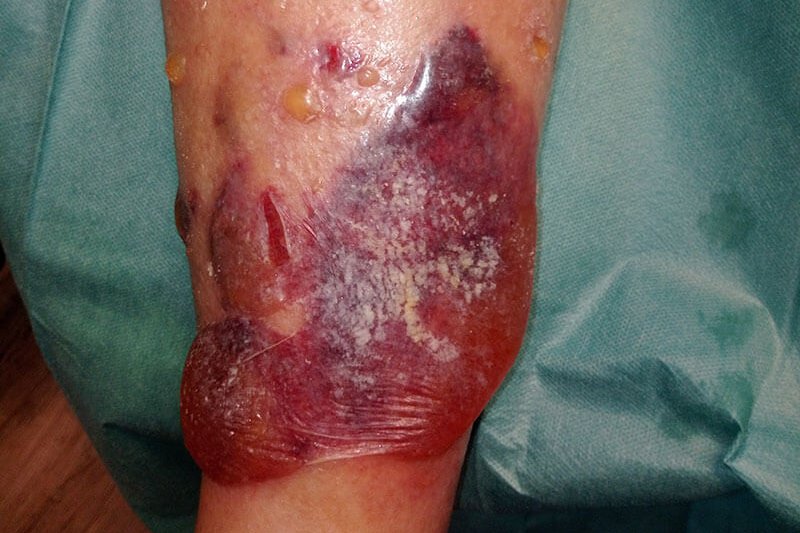
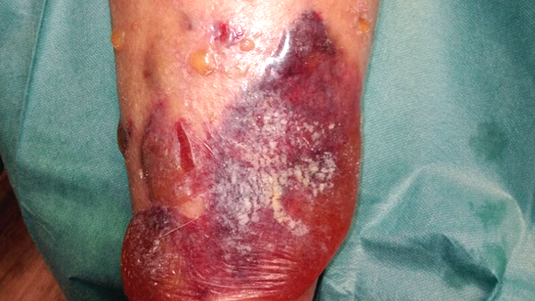
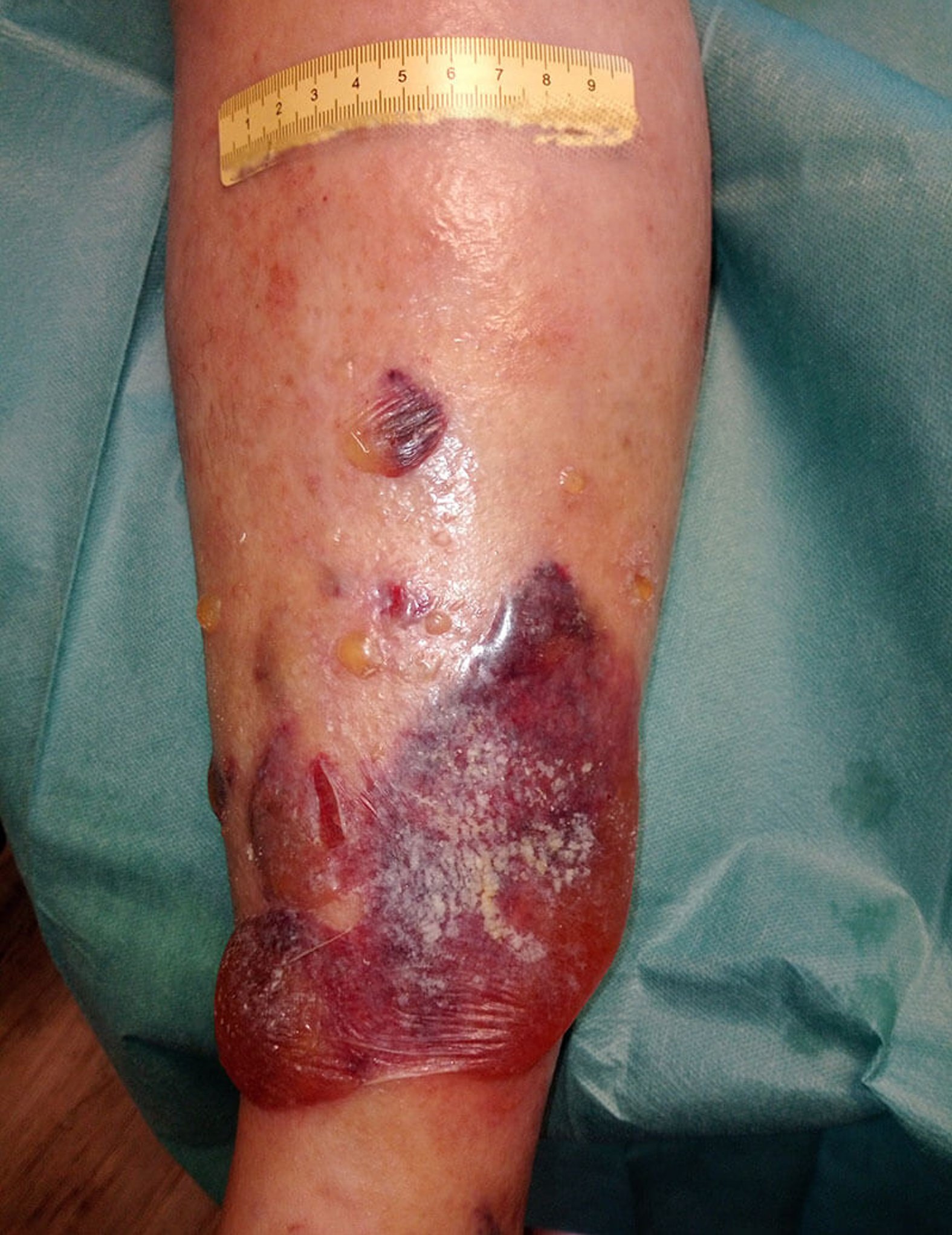
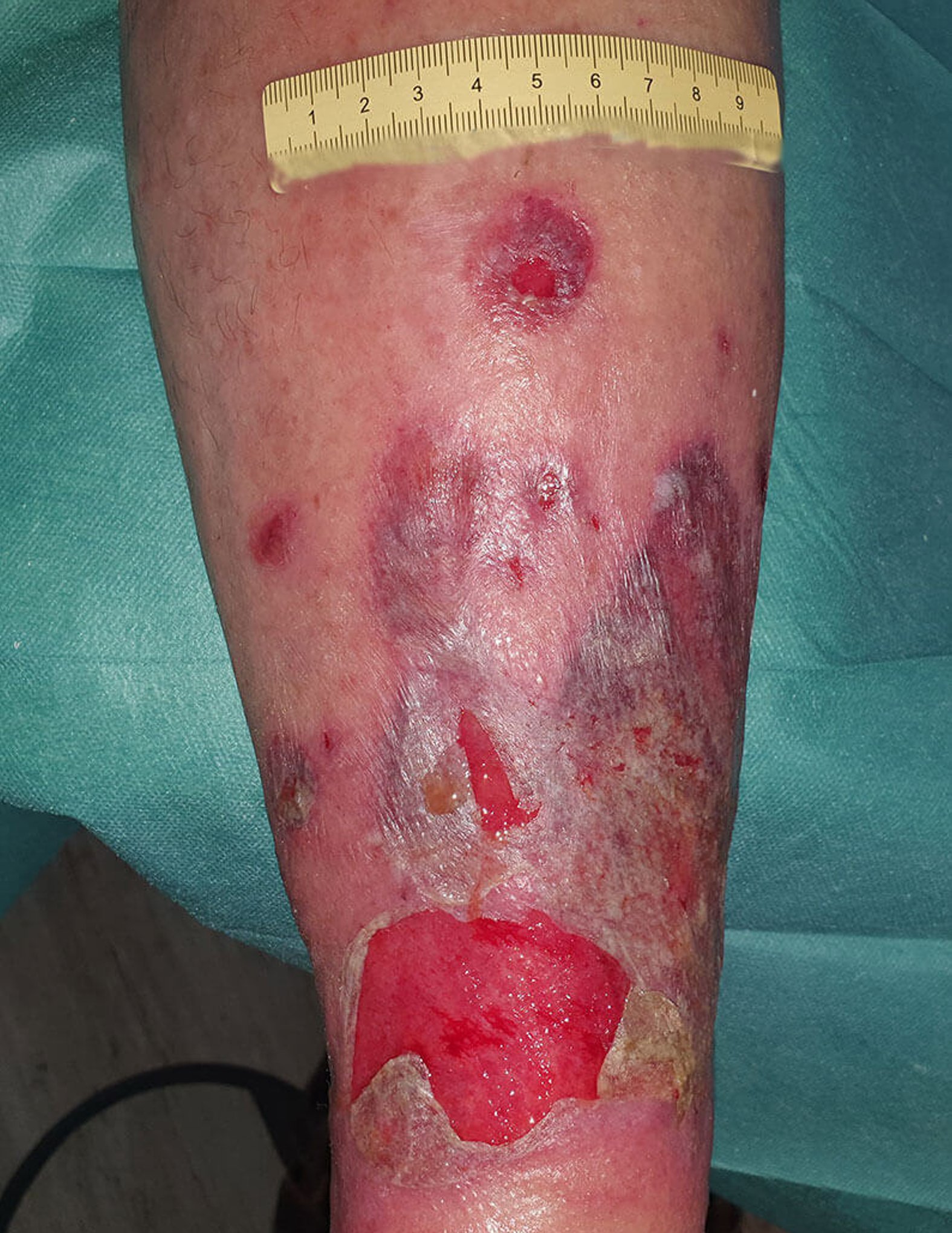
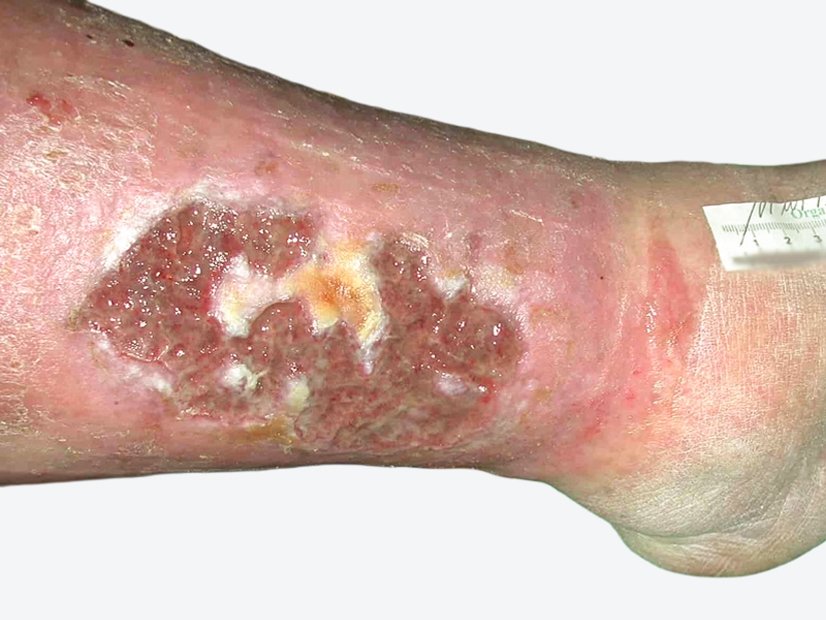
Herr P. kommt in die Praxis mit massiver Blasenbildung, teilweise eröffnet und stark exsudierend bei bekannter CVI. Ursache ist augenscheinlich ein falsch angelegter, verrutschter Kompressionsverband, der zunächst kleine Verletzungen verursachte.
Anamnese
Diagnose
Therapie
Dokumentierter Wundverlauf
Herr P. ist hochbetagt und leidet seit einigen Jahren an einer nun beginnend dekompensierten Herzinsuffizienz. Nach dem Tod seiner Frau vor wenigen Jahren lebt er allein zu Hause und wird durch einen Pflegedienst versorgt. Bei bekannter chronisch-venöser Insuffizienz (CVI) war vor einiger Zeit bereits ein Ulcus cruris venosum entstanden, das aber nach Entstauung der Beine, adäquater Wundversorgung und Weiterführen der Kompressionstherapie schnell abheilte. Zu dieser Zeit war die Herzinsuffizienz medikamentös gut eingestellt, sodass die Anlage von Kompressionsverbänden weitergeführt werden sollte, bis eine entsprechende Strumpfversorgung erfolgen konnte.
Aktuell lässt sich bei Herrn P. eine beginnende Dekompensation der Herzinsuffizienz feststellen und gleichzeitig ist der Kompressionsverband am linken Unterschenkel nach nicht korrekter Anlage deutlich verrutscht. Es kam dadurch zu kleinen Verletzungen. Die gleichzeitig erfolgte Ödembildung führte zu einer massiven Exsudation und in der Folge zu deutlicher Blasenbildung. Teilweise sind Blasen auch eröffnet, sodass sich Teile der Oberhaut am Unterschenkel ablösen.
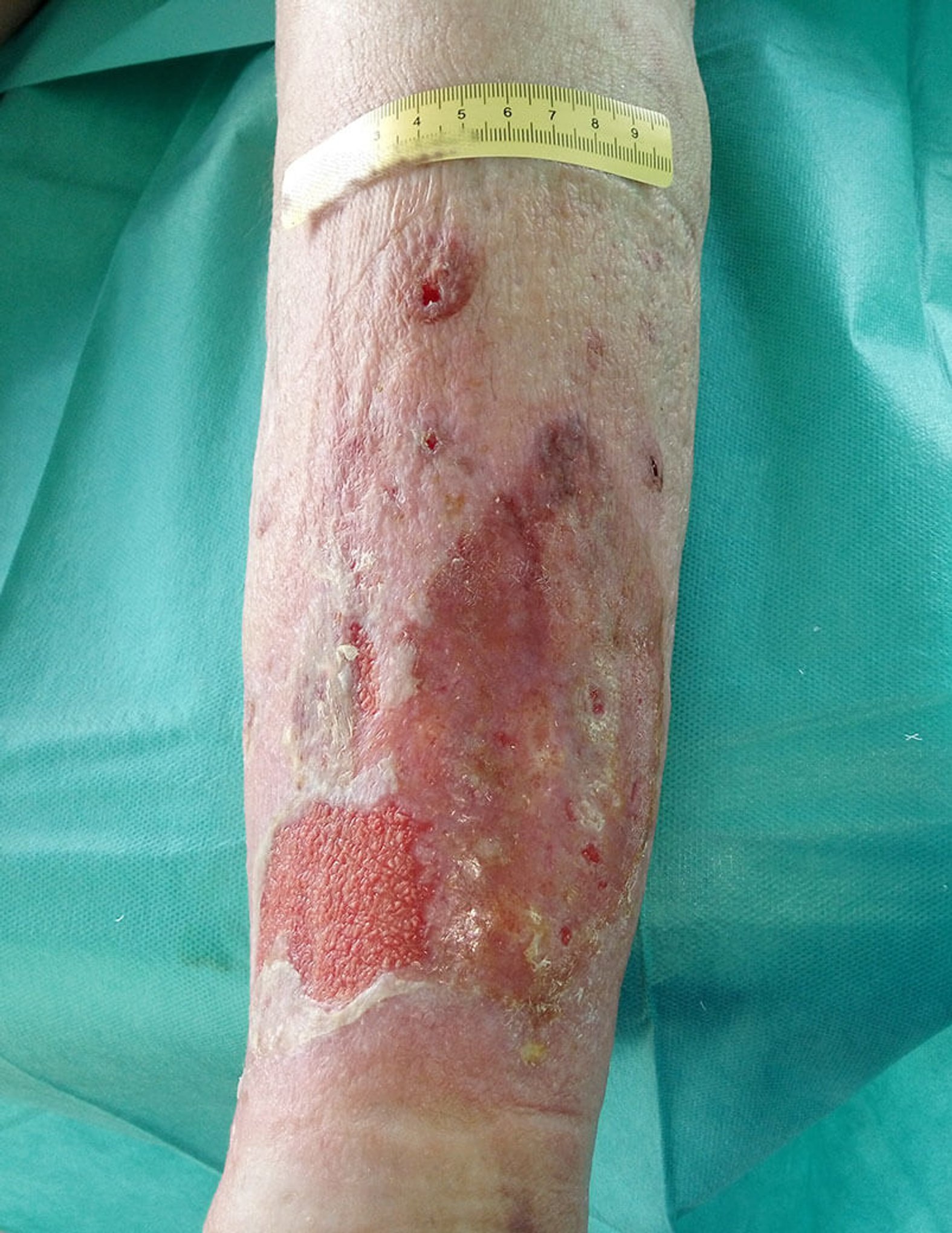
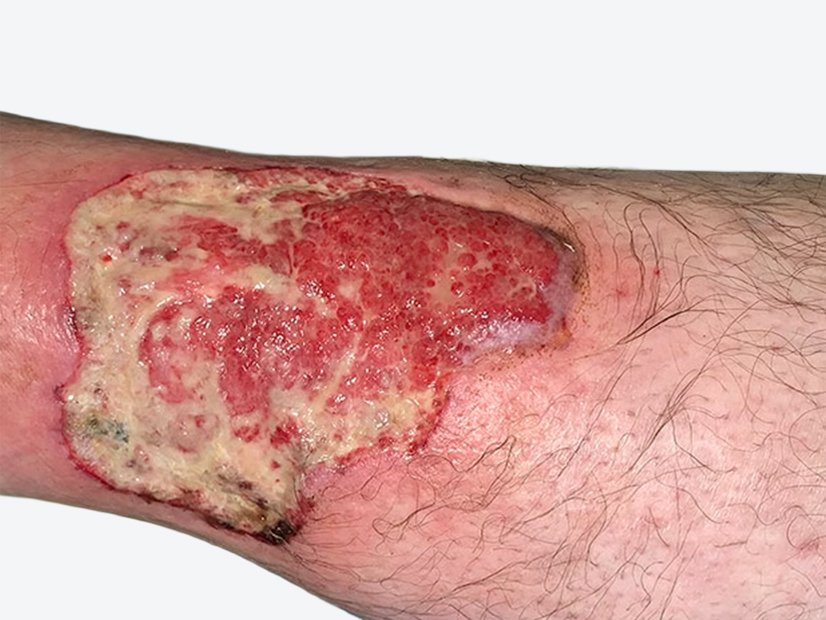
Bild 1 zeigt den Befund bei der Vorstellung des Patienten. Nach Entfernung der sich ablösenden Oberhaut (Bild 2) zeigen sich granulierende Wunden am Unterschenkel. An den Wundrändern sieht man, dass sich im Verlauf vermutlich weiter etwas Oberhaut ablösen wird. Die Unterschenkel sind insgesamt leicht ödematös, das gesamte Hautbild ist sehr gepflegt. Die sich ablösende Oberhaut wird abgetragen und die Umgebungshaut wird mit dünn einmassierter Zinkcreme vor der austretenden Exsudation geschützt.
Die Wundversorgung erfolgt mit einem Wunddistanzgitter und zunächst mit einem Superabsorber. Fixiert wird die Wundauflage mit einem Schlauchverband. Darüber wird ein moderater Kompressionsverband mit Polsterwatte und einer selbsthaftenden Binde ohne Zug angelegt. Dabei muss regelmäßig überprüft werden, dass keine Einschnürungen entstehen und der Verband nicht verrutscht. Da ein Superabsorber eingesetzt wird und keine Infektionszeichen vorliegen, wird der nächste Verbandswechsel 4 Tage später stattfinden.
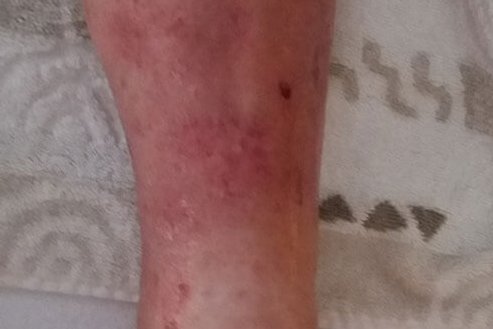
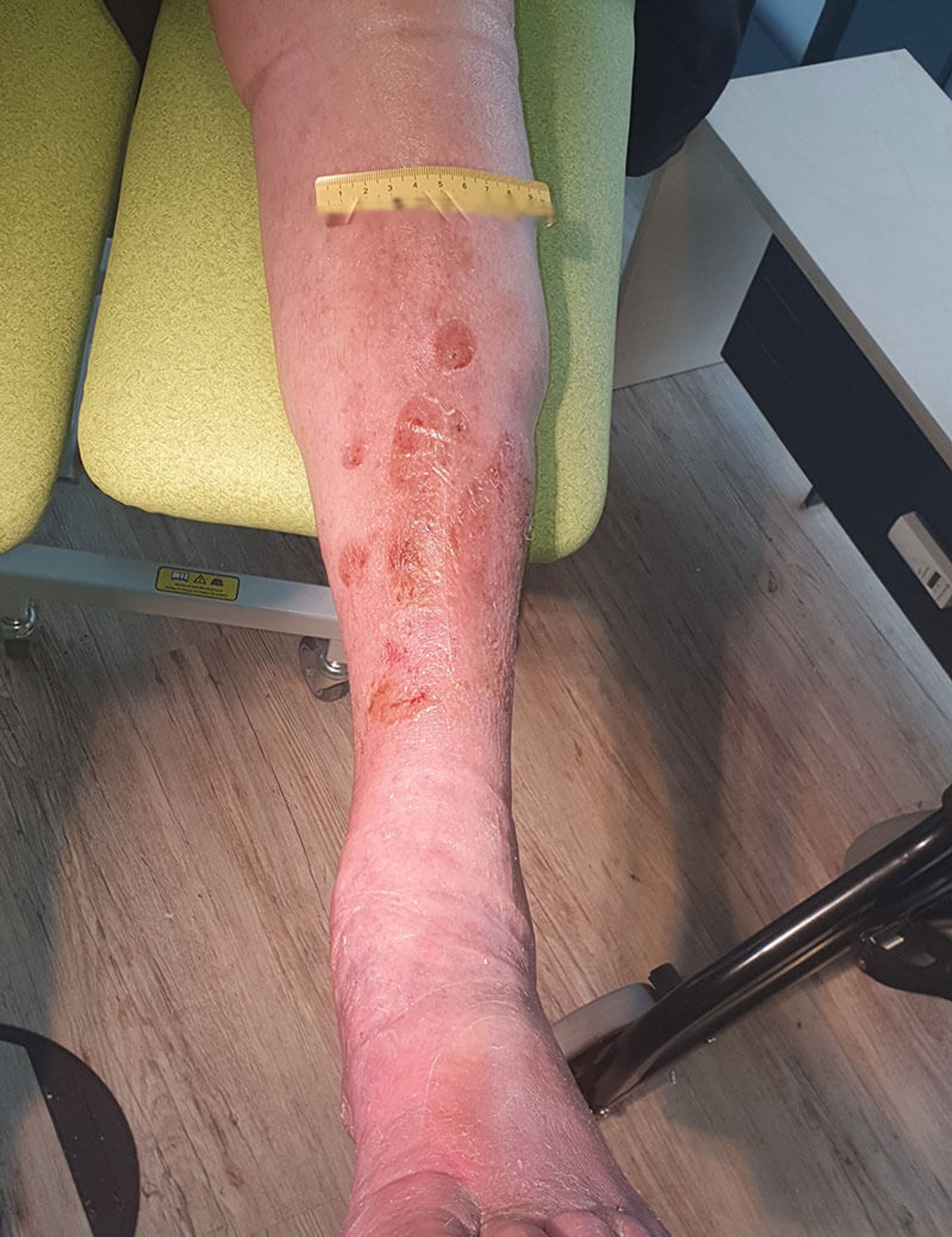
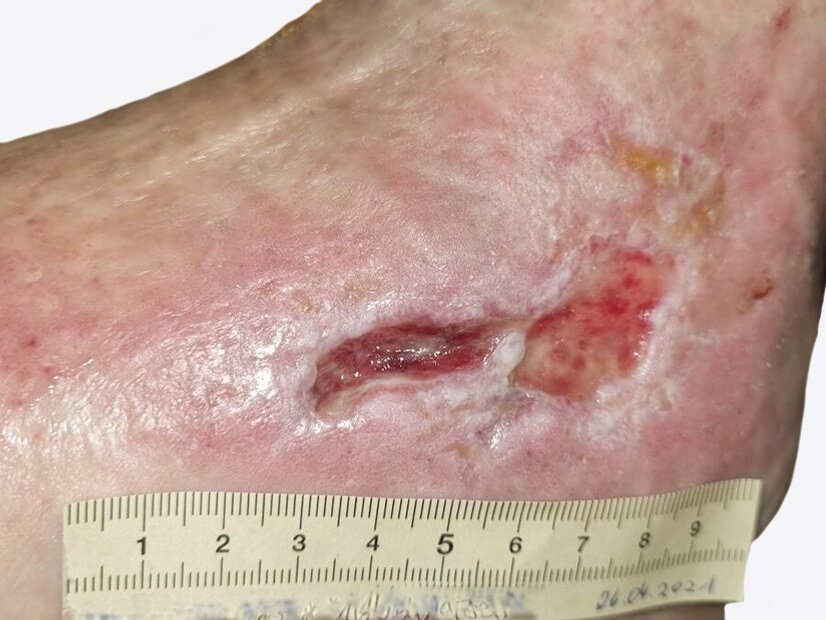
Nach 4 Tagen ist die Wunde deutlich trockener, die Ödeme haben sich insgesamt verringert (Bild 3). An den Wundrändern ist weiterhin sich lösende Oberhaut erkennbar, die beim Verbandwechsel entfernt wird. Die Versorgung erfolgt nun mit einem PU-Schaum und der Fixierung wie oben beschrieben. Der Verband soll nun 6 Tage verbleiben.
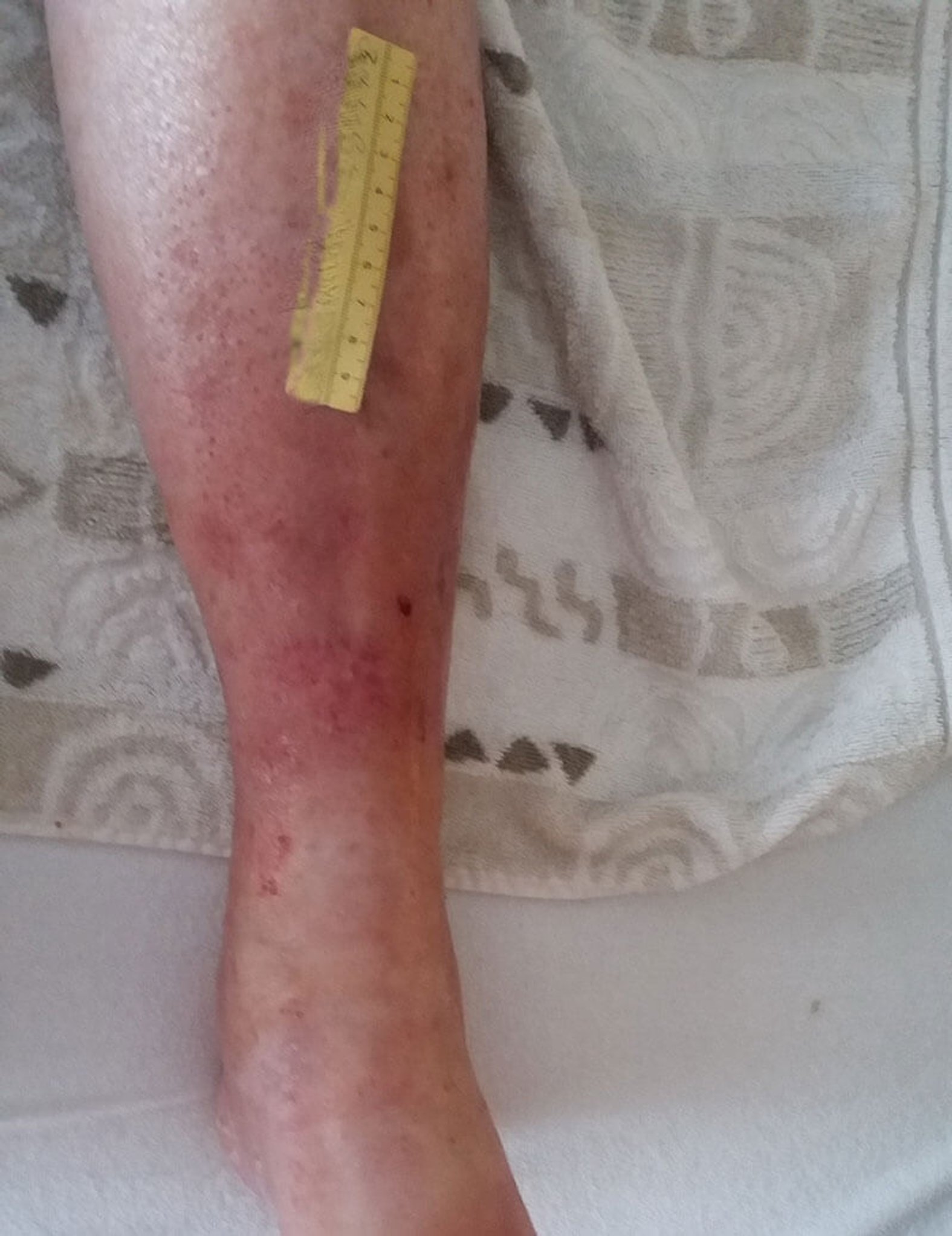
Beim nächsten Verbandswechsel (Bild 4) sind die Wunden abgeheilt. An einigen Stellen ist das Epithelgewebe erkennbar sehr dünn, sodass in der Folgezeit sehr auf einen guten Hautschutz geachtet werden muss und vor allem auch darauf, dass der weiterhin erfolgende Kompressionsverband nicht rutscht. Bei einem Hausbesuch bei Herrn P., etwa 10 Tage nach der abgeschlossenen Wundversorgung (Bild 5), kann festgestellt werden, dass dieses augenscheinlich gut gelungen ist. Leider konnte in der Zwischenzeit keine Kompensierung der Herzinsuffizienz erreicht werden. Herr P. wurde zunehmend immobil und verstarb kurze Zeit danach.

Erfahre alles Wichtige zum UCV, mache das kurze Quiz und erhalte dein personalisiertes Zertifikat.
Hier klicken und UCV-Expertin werdenBitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt.