Diabetisches Fußsyndrom
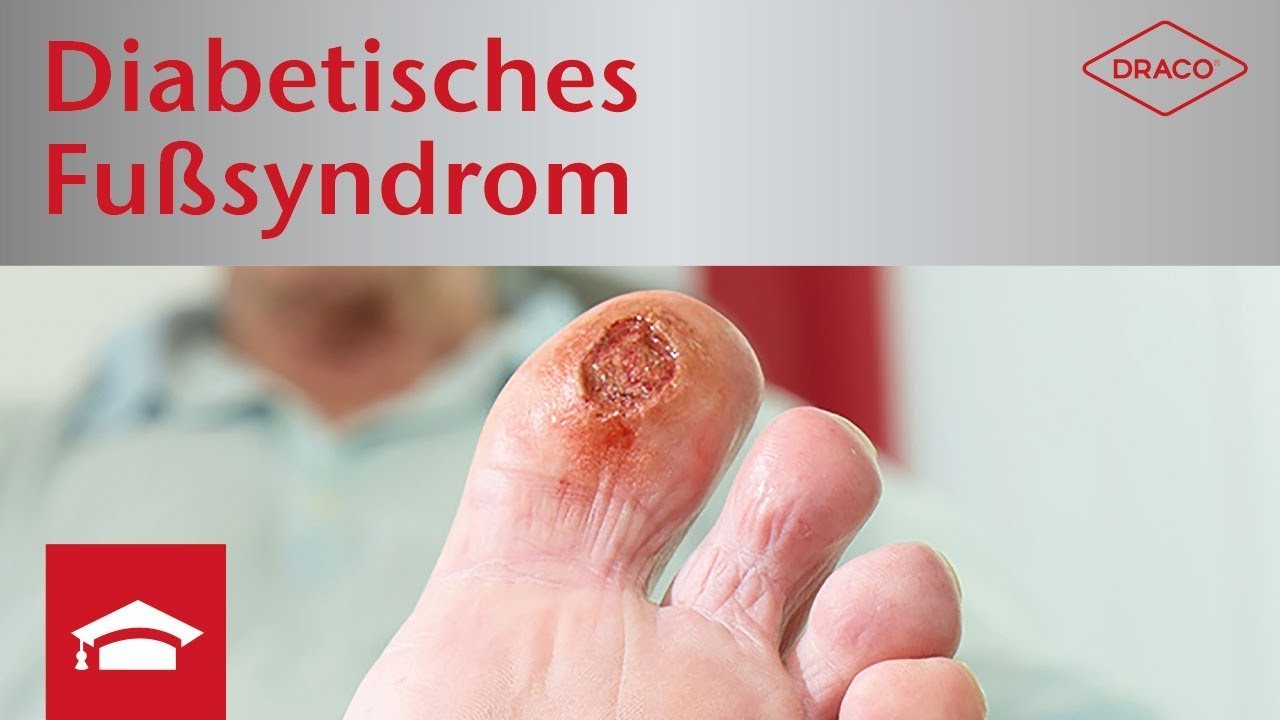
Das Diabetische Fußsyndrom umfasst die in Folge einer Verletzung entstehenden krankhaften Veränderungen am Fuß von Diabetes-Patienten.
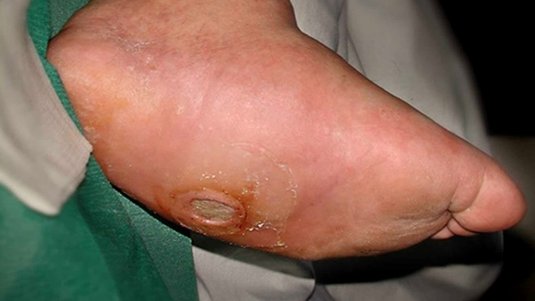
Erhöhte Blutzuckerwerte können Nerven und Gefäße auf Dauer schädigen. Das führt besonders an den Füßen zu einer reduzierten Schmerz- und Druckempfindlichkeit, die das Entstehen von chronischen Wunden begünstigt. In Kombination mit einer verminderten Wundheilungskraft können sich so selbst kleine, oberflächliche Wunden schnell zu einer tief ulzerienden Wunde mit Infektion entwickeln – mit teils schwerwiegenden Folgen: Wird das Gewebe stark geschädigt, bleibt manchmal nur noch die Amputation. Das Diabetische Fußsyndrom (DFS) ist dabei mit 65 bis 70 % aller Amputationen die häufigste Ursache für eine Zehen-, Fuß- oder sogar eine Unterschenkel- bzw. Oberschenkelabtrennung. Allein in Deutschland werden bei Patient:innen mit DFS jährlich etwa 23.000 Amputationen durchgeführt. Dabei ließen sich das Amputationsrisiko je nach Quelle um etwa 29 % durch eine Überweisung in spezialisierte Fußbehandlungseinrichtungen senken.11
Wie wird ein diabetischer Fuß behandelt?
Grundsätzlich steht der Behandlung eines DFS die Kausaltherapie voran. Nur wenn die zugrunde liegenden Ursachen so weit wie möglich behoben werden, kann eine diabetische Fußulzeration erfolgreich abheilen. Daher ist die Stoffwechseloptimierung samt Blutzuckerkontrolle in Zusammenarbeit mit dem Hausarzt oder Diabetologen in der Regel die wichtigste und wesentliche Behandlung. Ein Ziel dieser Kausalmaßnahmen sollte es sein, dass der HbA1c-Wert optimalerweise innerhalb einer Spanne von 6,5 bis 7,5 Prozent liegt.1
Liegt beim Betroffenen nachweislich eine periphere arterielle Verschlusskrankheit (pAVK) vor und besteht eine Amputationsgefahr, dann steht eine Revaskularisierung (Wiederherstellung der Durchblutung) der Arterien im Vordergrund. Erst wenn eine ausreichende Durchblutung in den Arterien stattfindet, kann eine Wundheilung erwartet werden.
Neben der Behandlung der Grunderkrankung umfasst die lokale Therapie mehrere Bausteine. Dazu gehören insbesondere:
- die Infektionskontrolle,
- das Débridement abgestorbener Gewebeanteile und der Wundbeläge (falls vorhanden),
- die moderne Wundbehandlung,
- die absolute Druckentlastung des Fußes,
- die Therapie von Gefäßerkrankungen,
- die fußchirurgische Zehenkorrektur (Tenotomie) und
- die Patientenedukation.
Wie wird die Wundbehandlung beim diabetischen Fußsyndrom durchgeführt?
Ein zentraler Bestandteil der Wundbehandlung beim diabetischen Fußsyndrom ist die frühzeitige Diagnose und Behandlung von Wundinfektionen. Daher wird bei jeder Wundversorgung eine Infektionskontrolle durchgeführt:
Ob eine Infektion vorliegt oder nicht, wird anhand systemischer oder lokaler Zeichen im Rahmen einer klinischen Diagnose festgestellt. Wichtig dabei ist, die Infektion von einer Kolonisation oder Kontamination abzugrenzen, da die zuletzt genannten in der Regel den Patienten nicht negativ beeinflussen.
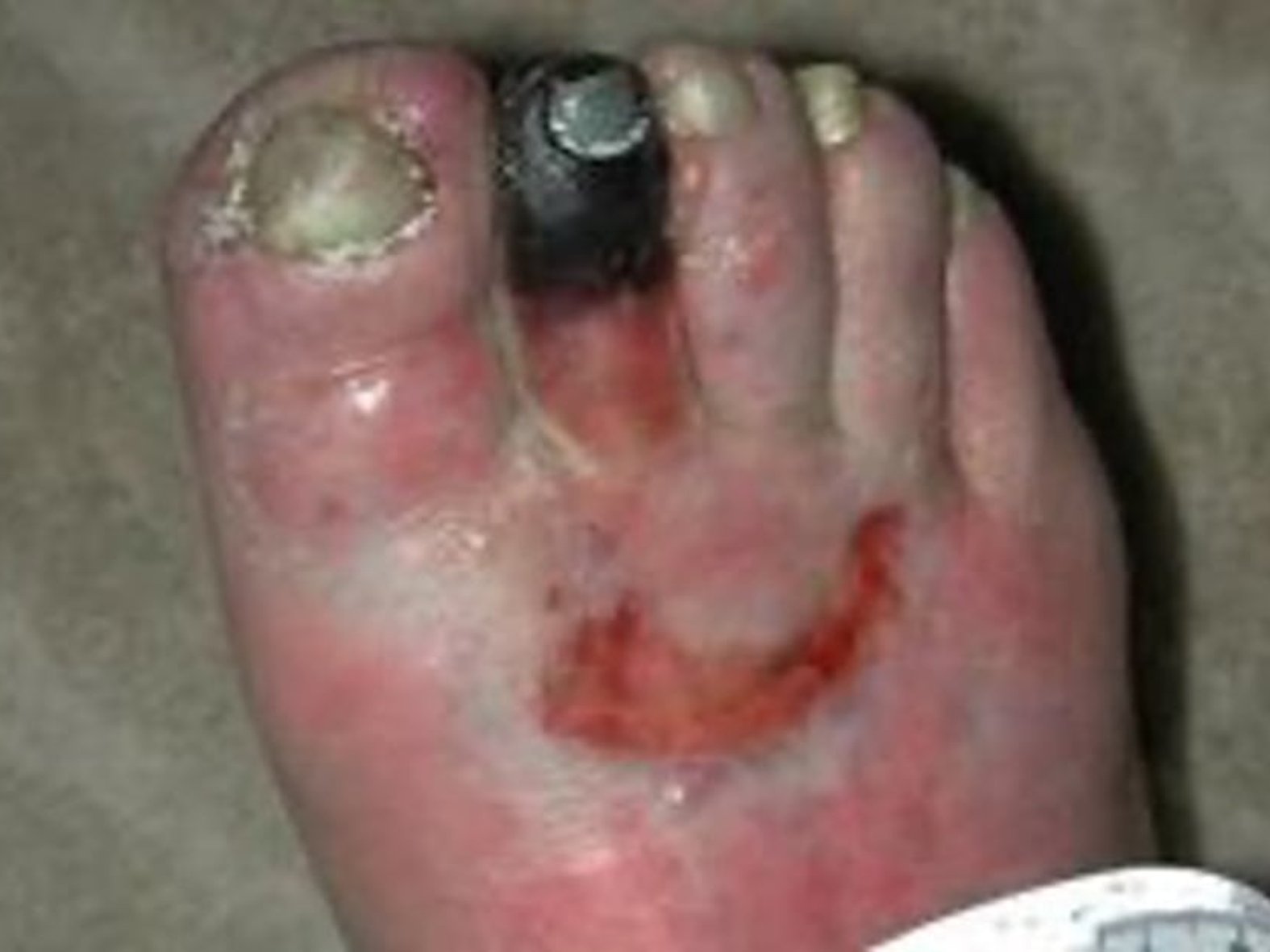
Wird eine Infektion diagnostiziert - klassische Zeichen dafür sind Rötung, Überwärmung, Schwellung, Schmerz, ggf. Funktionsverlust - muss zwischen einer lokalen und einer systemischen Infektion unterschieden werden. Die lokale Infektion ist auf einen Gewebeabschnitt begrenzt, kann sich jedoch zu einer systemischen Infektion ausweiten. Kommt es dazu, können sich die Erreger über den Blutkreislauf auf andere Organe ausbreiten. Es besteht die Gefahr einer Sepsis. Umso wichtiger ist es, dass bereits bei einer lokalen Infektion entsprechenden Maßnahmen ergriffen werden. Ist diese stark ausgeprägt oder droht sie sich zu einer systemischen Infektion auszubreiten, kann eine frühzeitige systemische antibiotische Therapie sinnvoll sein. Diese erfolgt im Idealfall nach einem Resistogramm. Ist eine lokale Wundbehandlung ausreichend, sollten desinfizierende Substanzen wie Polihexanid, Octenidin oder NaOCl eingesetzt werden.
Das Ausmaß der Infektion wird von “nicht infiziert, Grad 1” bis “schwer infiziert, Grad 4” klassifiziert (PEDIS) . Dabei ist ab Grad 3 ein Klinikaufenthalt indiziert, um hier geeignete Maßnahmen zur Infektionsbeseitigung vornehmen zu können. Dazu gehören neben einer ausreichende Flüssigkeitszufuhr und der Stoffwechselkontrolle oftmals auch die antibiotische Therapie. Gegebenenfalls werden im Zuge dessen auch Drainagen gelegt, zudem sind weitere chirurgische Maßnahmen denkbar.3
Siehe auch
Wunddébridement
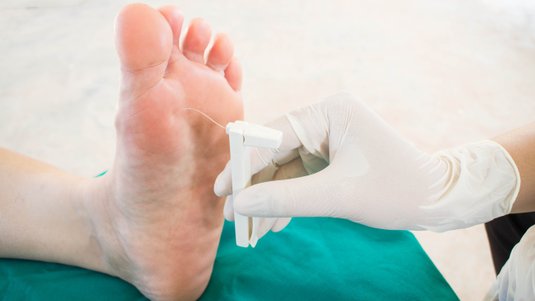
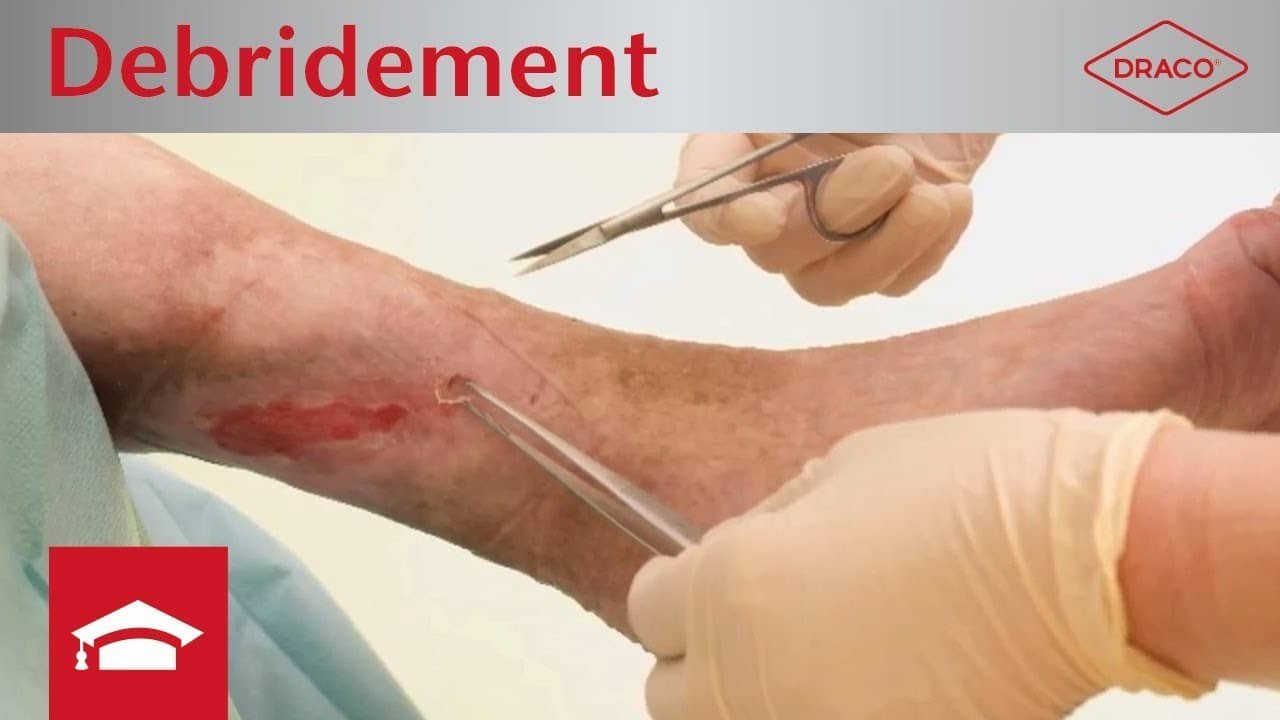
Damit eine Wundinfektion bestenfalls gar nicht entsteht, muss bei jeder Wundversorgung ein gründliches Wunddébridement durchgeführt werden.
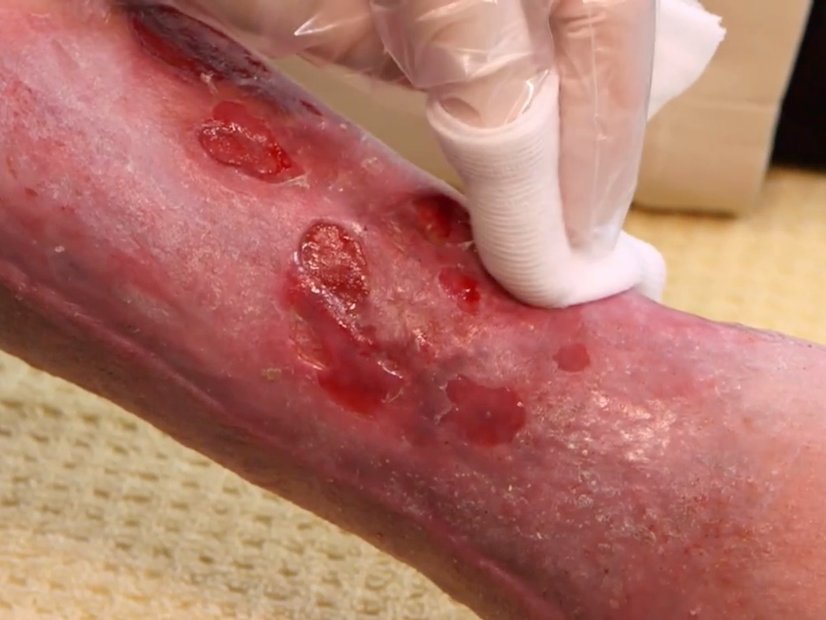
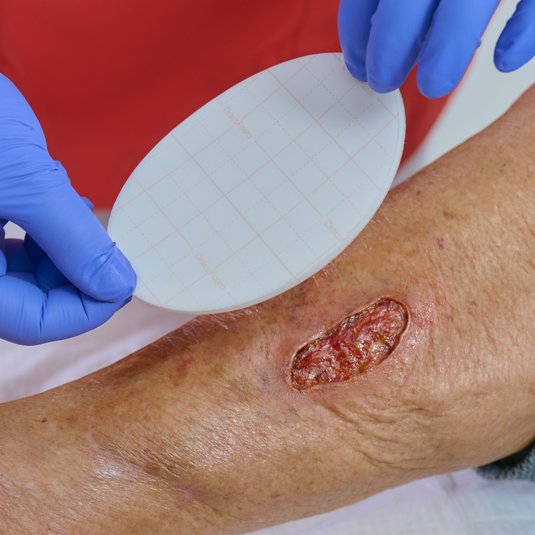
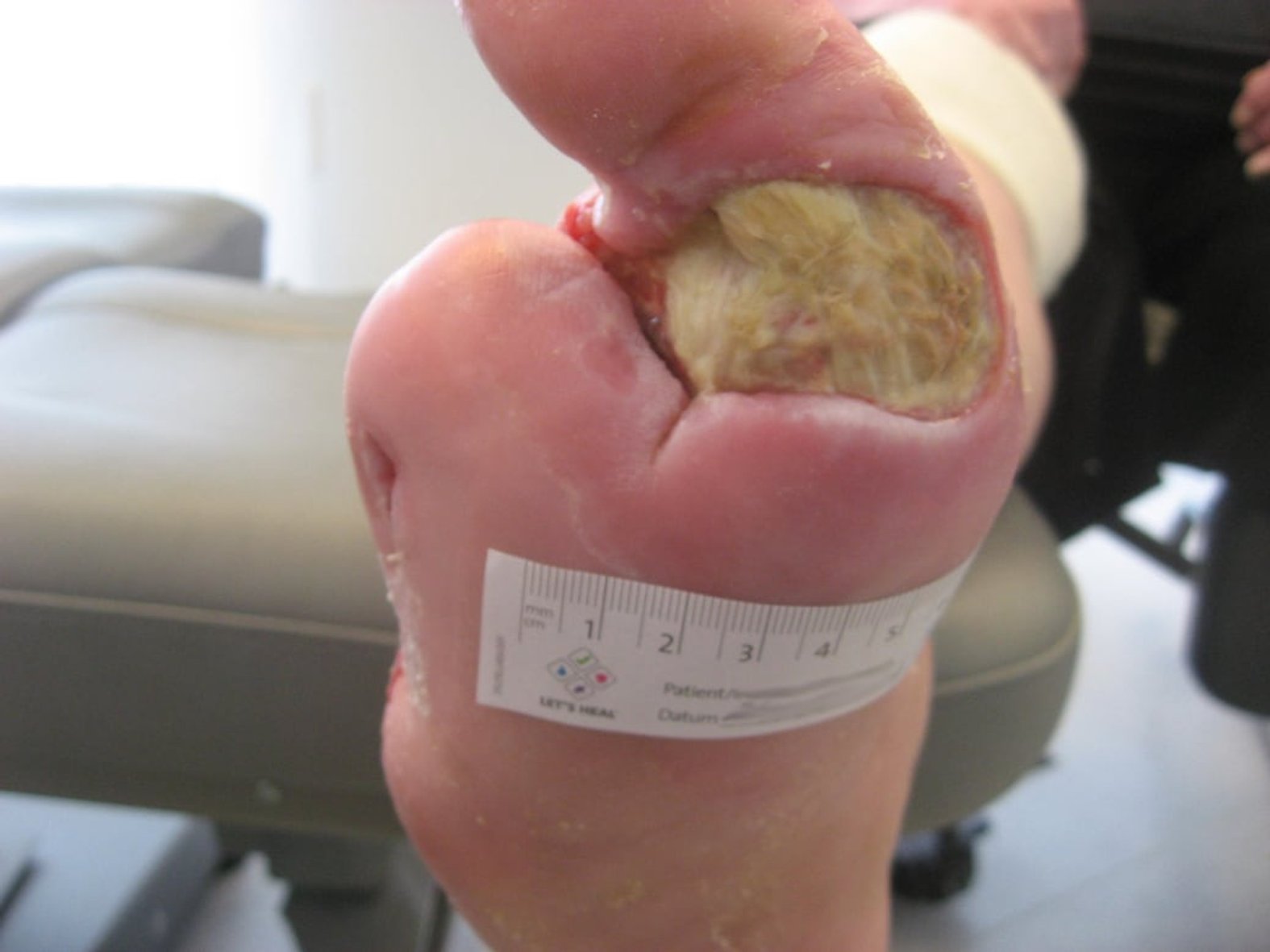
Diabetische Fußwunden sind in der Regel stark mit Fibrin oder/und einem Biofilm (Belag aus zahlreichen Mikroorganismen), Wundschorf und im schlechtesten Fall auch mit Nekrosen belegt. Diese Beläge stellen ein mechanisches Hindernis für den Prozess des Zellaufbaus dar und stören damit die Wundheilung. Zudem sind sie ein potenzieller Nährboden für Bakterien und damit Infektionen. Umso wichtiger ist das Débridement für die Wundheilung eines diabetischen Fußes.
Für das Débridement gibt es verschiedene Methoden, die eingesetzt werden können. Die Art des Wunddébridements ist abhängig von Gewebetyp, Lokalisation, Wundtiefe und anderen Faktoren. Allen gleich ist, dass nicht gesundes Gewebe entfernt und gesundes Gewebe möglichst verschont bleiben soll.
Häufig ist beim Débridement keine Narkose oder lokale Betäubung am Fuß nötig, da die Patienten wegen der meistens bereits erworbenen Polyneuropathie schmerzunempfindlich sind.
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
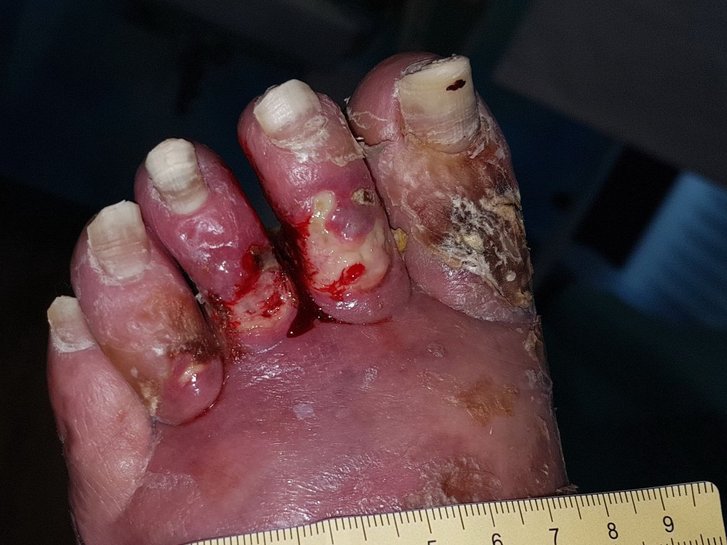
Anhand von Bildern und einem ausführlich geschilderten Wundverlauf können Sie in diesem Fallbeispiel lesen, wie eine Amputation notwendig wurde und was getan wurde, um die OP-Wunde zu heilen.
Fallbeispiel lesenWie werden die Wunden beim diabetischen Fußsyndrom versorgt?
Sofern es sich bei den Fußläsionen um nichtischämische Wunden handelt, werden sie nach den Regeln der stadienorientierten Wundversorgung behandelt. Anhand der Leitlinie des IWGDF (International Working Group on the Diabetic Foot) lassen sich keine Vorteile zur Heilung der Fußläsionen durch einzelne bestimmte Wundauflagen ableiten. Die Auswahl der Wundauflage richtet sich daher nach der Ausdehnung und Tiefe der Wunde, der Exsudatmenge sowie nach dem Fehlen oder Vorhandensein von Infektionszeichen. Gleichzeitig müssen wirtschaftliche Aspekte mitgedacht werden. Die verwendeten Wundversorgungsprodukte dürfen dabei keinen Druck auf die Wunde ausüben.
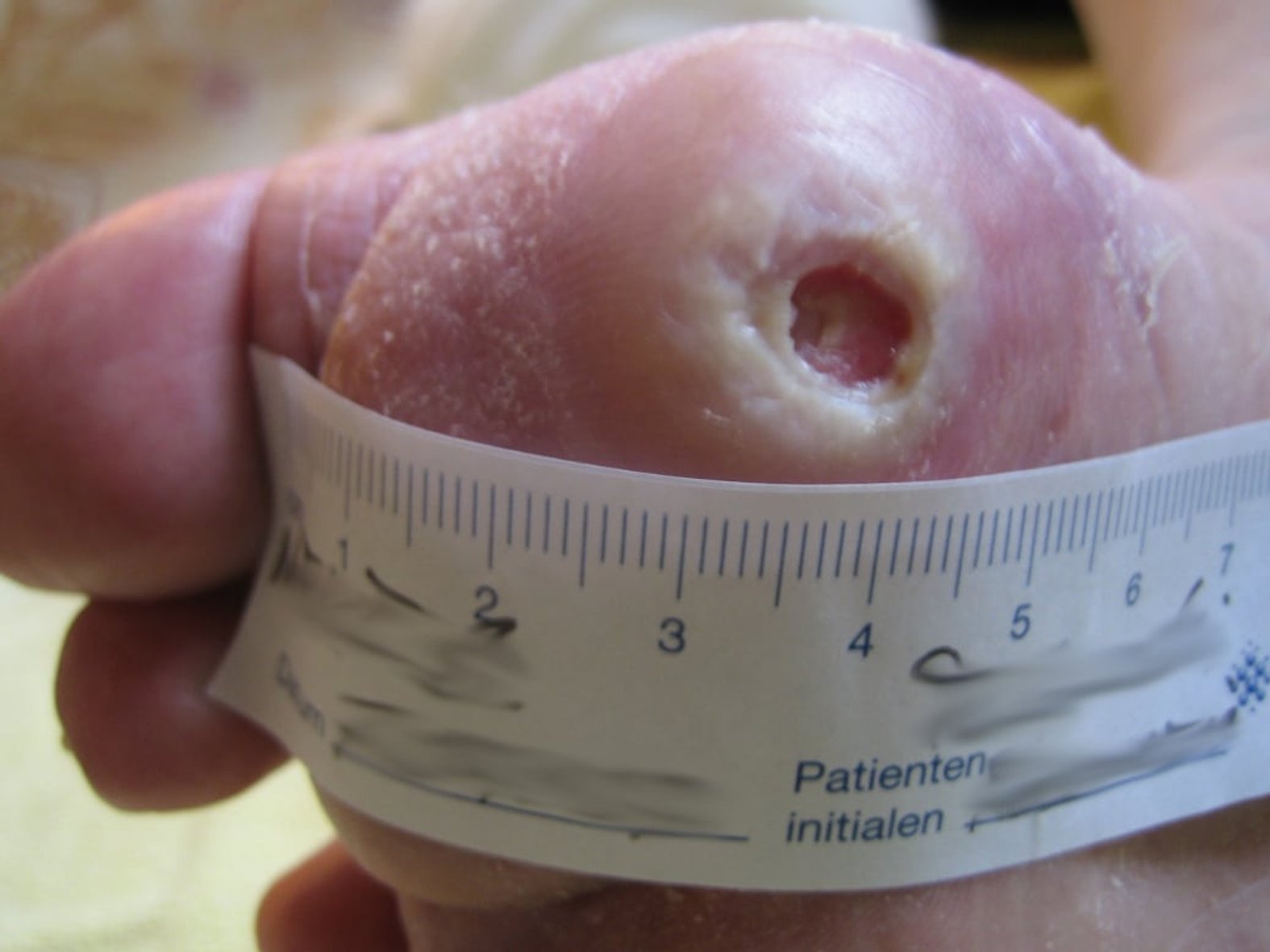
Die Wunden in Folge eines DFS sind oftmals auf zunächst einfache Gewebeschäden an der Hautoberfläche zurückzuführen. Solche Verletzungen heilen beim DFS bereits meistens schlecht und müssen daher ebenfalls ausreichend versorgt werden. Aus diesen zunächst kleinen Schäden können sich schnell größere und schwerwiegendere Läsionen entwickeln:
- Ulcera
- Nekrosen: Grundsätzlich geht es darum, dass abgestorbene Gewebe zu entfernen (siehe Débridement) und die Gewebedurchblutung zu fördern. Die genaue Behandlung hängt grundsätzlich von der Art der Nekrose (trocken oder feucht), von der Wundgröße und -tiefe sowie von der zugrunde liegenden Ursache ab.
- Gangräne: In der Pflege unterscheidet man die drei häufigsten Formen: die trockene Gangrän, die feuchte Gangrän sowie die Gasgangrän. Jede Form braucht eine passende Wundversorgung.
Bei etwa 50 % der DFS-Betroffenen liegt zusätzlich eine periphere arterielle Verschlusskrankheit (pAVK) vor. Eine Wunde kann ohne ausreichende Durchblutung nicht heilen. Hier muss zunächst erwogen werden, ob Revaskularisationsmaßnahmen durchgeführt werden können.
Maßnahmen zur Wiederherstellung der Durchblutungssituation
Liegt beim Betroffenen eine nachweisliche periphere arterielle Verschlusskrankheit vor und besteht eine Amputationsgefahr, dann steht eine Revaskularisierung (Wiederherstellung der Durchblutung) der Arterien im Vordergrund. Erst wenn wieder eine ausreichende Durchblutung des Gewebes stattfindet, kann eine Wundheilung erwartet werden.
Wie erfolgt die Druckentlastung beim DFS?
Zur Druckentlastung eines diabetischen Fußes mit Ulcus gibt es verschiedene Möglichkeiten:
- Entlastungsschuhe
- Verbandschuhe
- Rollstuhl
- Gehstützen
- Total Contact Cast (TCC)
- Orthese mit Vakuumkissen, Zwei-Schalen-Orthese
- Entfernung von Hornhautschwielen
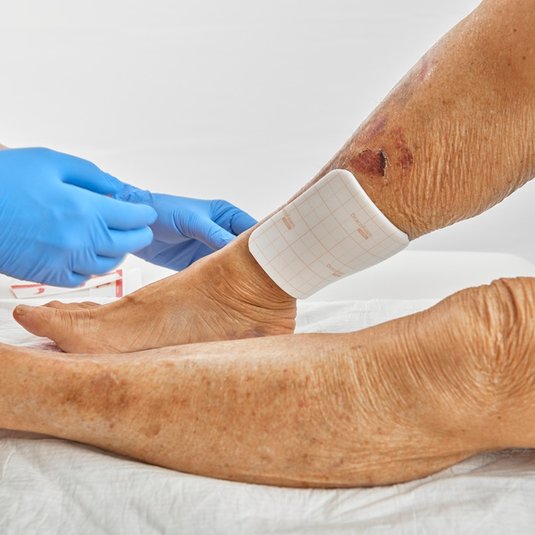
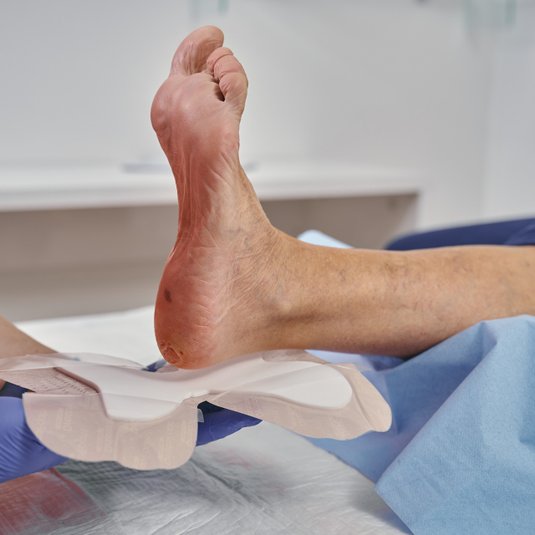
Die Wundbehandlung sollte generell stadiengerecht verlaufen, sich also an den Phasen der Wundheilung orientieren. Dabei können vor allem die wichtigen Phasen der Granulation und Epithelisierung einer Wunde gezielt gefördert werden: Blutet oder exsudiert eine Wunde stark, kann die Anwendung von Alginaten (z. B. DracoAlgin) und Hydrofasern (z. B. DracoHydrofaser) sehr hilfreich sein. Als Sekundärverband bietet sich ein PU-Schaum (z. B. DracoFoam/DracoFoam Infekt) an. Dieser kann durch sein starkes Absorptionsvermögen Exsudat aus der Wunde aufnehmen. Der Foam bleibt dabei formstabil, passt sich der Wunde an und erhält gleichzeitig das für die Wunde so wichtige idealfeuchte Milieu. Zudem ist eine Nachversorgung auch nach Wundverschluss sinnvoll, die sich durch eine Pflege der Haut (v.a. zur Vorbeugung/Pflege einer Narbe), aber auch eine sukzessive Belastung auszeichnet.
Der Erfolg einer Therapie hängt wesentlich von der Mitarbeit und Motivation der Patienten ab.
Adhärenz beim Diabetischen Fußsyndrom fördernSchmerzen und entsprechende therapeutische Maßnahmen
Häufig liegt bei DFS-Betroffenen eine diabetische Polyneuropathie vor. Dadurch nehmen die Betroffenen kaum noch oder keine Schmerzen wahr. Dennoch können auch bei der Behandlung und Versorgung des diabetischen Fußsyndroms auch immer Schmerzen eine Rolle spielen. Die Schmerzursache ist dabei individuell verschieden.
So können zum einen Schmerzen im Rahmen der Behandlung auftreten, vor allem beim Versorgen der Wunden. Aus diesem Grund empfiehlt es sich immer, Maßnahmen wie etwa den Verbandwechsel so schmerzarm wie möglich zu gestalten. Dabei unterstützen können moderne Wundauflagen. Bei kleineren Verletzungen verhindern etwa Wunddistanzgitter, dass z. B. Kompressen mit der Wunde verkleben und beim Entfernen schmerzhaft abgerissen werden müssen. Besonders bei chronischen Wunden sollten atraumatische Wundauflagen eingesetzt werden, die nicht mit der Wunde verkleben und auch mehrere Tage am Stück auf der Wunde bleiben können. Dadurch werden die Wundruhe und somit die Heilung gefördert.
Zum anderen gibt es Grunderkrankungen, die Schmerzen verursachen können - dazu zählt etwa eine diabetische Angiopathie. Diese können einen negativen Einfluss auf die Wundversorgung und die allgemeine Genesung haben, da sie mit einem erhöhten Stresslevel einhergehen. Die Durchblutung wird dadurch weiter verschlechtert, die Sauerstoffversorgung im Gewebe reduziert. Diese Faktoren können dann die Wundheilung weiter verzögern. Zudem führen Schmerzen zu Angst vor der Behandlung und reduzieren die Lebensqualität der Betroffenen.
Detaillierte Informationen zur allgemeinen Schmerztherapie finden Sie im Artikel "Wunde und Schmerz".
Die noch nicht sichtbaren Schädigungen, gerade im Bereich des Fußes, bleiben dem Betroffenen über einen langen Zeitraum unbemerkt. In der neuen Phänomenologie wird dies als „Leibesinselschwund“ bezeichnet und bedeutet, dass der Betroffene eine Diskrepanz zwischen den erspürbaren/wahrgenommenen und ertastbaren Körperteilen hat. Der Fuß wird nicht als Körperteil im Gehirn abgebildet. Die Füße werden gesehen, aber als zum Körper gehörende Leibesinsel sind sie verschwunden.
Wundheilung
Grundsätzlich heilen diabetische Wunden langsamer. Das hat mehrere Ursachen, die alle in Zusammenhang mit der Grunderkrankung Diabetes mellitus stehen:
- zu hohe Blutzuckerwerte
- eingeschränkte Immunabwehr
- erhöhte Infektanfälligkeit
- Durchblutungsstörungen
Läsionen, die durch eine verminderte oder auch gänzlich fehlende Durchblutung entstehen, heilen sehr schlecht. Das Problem ist, dass die für die Wundheilung wichtigen reparativen und regenerativen Vorgänge auf eine ausreichende Versorgung mit Nährstoffen und Sauerstoff angewiesen sind. Ist die Durchblutung jedoch gestört, kommt es zu einer entsprechenden Unterversorgung, was sich wiederum negativ auf die Wundheilung auswirkt. Hinzu kommt, dass sich die Wunden in vielen Fällen rasch ausdehnen, da auch die Schmerzempfindung aufgrund der meist vorhandenen Polyneuropathie nicht mehr vorhanden sein kann und es keinen rechtzeitigen Warnhinweis für den Betroffenen gibt.
Andere Läsionen hingegen, die durch periphere diabetische Neuropathien entstanden sind, entwickeln sich langsamer, wenn die Ursache nicht primär in einer Störung der Durchblutung, sondern in einer Drucküberlastung liegt. Grund dafür ist, dass die intrinsische Muskulatur unter einer Neuropathie athrophieren kann. Dadurch entstehen Fußfehlstellungen, die Druckulcera begünstigen. Inadäquates Schuhwerk trägt hierzu ebenfalls bei. Das wird nochmals verstärkt durch Veränderungen der Haut, die unter einer Neuropathie schnell rissig und trocken und damit anfälliger für Wunden wird. Meist findet man solche Läsionen unter den Mittelfußknochen oder an den Zehenkuppen.
Bei richtiger Behandlung, d.h. der Therapie der Vorerkrankung, Druckentlastung und einer geeigneten Wundauflage kann die Wunde innerhalb von einigen Wochen abheilen. Dies ist abhängig von der Größe und Tiefe der Wunde.
Bei adäquater Behandlung können die Wunden an einem diabetischen Fuß wieder heilen. Allerdings liegt das diabetische Fußsyndrom (DFS) auch dann noch vor, da es sich um eine lebenslange Erkrankung handelt. Um das Wiederauftreten von Wunden (Rezidive) zu vermeiden, sind konsequente Präventionsmaßnahmen notwendig. Kurz gesagt spricht man beim DFS von einer aktiven Phase (diabetischer Fuß mit Wunde) und einer inaktiven Phase (diabetischer Fuß nach Wundverschluss).
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Geeignete Wundauflagen
Was ist das Diabetische Fußsyndrom?
Von einem diabetischen Fußsyndrom oder einem diabetischen Fuß spricht man, wenn es am Fuß eines Diabetikers zu einer pathologischen Veränderung kommt. Zwei typische Folgeerkrankungen bei Diabetikern spielen dabei eine entscheidende Rolle: die diabetische Neuropathie und die diabetische Angiopathie.
Diabetische Neuropathie
Bei einer diabetischen Neuropathie führen langjährig erhöhte Blutzuckerwerte zu einer Schädigung des Nervensystems. Im Rahmen des diabetischen Fußsyndroms kann sich das auf verschiedene Arten für die Betroffenen auswirken:
Sensible Neuropathie: Die Erkrankten haben ein vermindertes oder gar fehlendes Schmerz- und Temperaturempfinden. Dieses Nichtwahrnehmen führt unweigerlich zu kleinen bis zu tiefen Ulzerationen, die selbst durch kleine Störungen - etwa ein Steinchen im Schuh - entstehen können. Die Gefahr, dass sich die Wunde infiziert, ist sehr groß.
Senso-motorische Neuropathie: Durch eine gestörte Leitung der Reize an den Nerven kommt es zur Muskelatrophie, was zur Ausbildung von Krallen- und Hammerzehen führen kann. Durch diese Verformung entstehen Störungen im Abrollvorgang des gesamten Fußes mit den daraus resultierenden krankhaften Druckbelastungen auf Zehenkuppen, Mittelfußköpfchen und der Ferse.
Autonome Neuropathie: Die Funktion der Schweißsekretion vermindert oder verliert sich bei Diabetikern im Laufe der Jahre komplett. Durch die trockene Haut kommt es zu kleinen, manchmal nicht einsehbaren Rissbildungen. Diese Haarrisse sind hervorragende Eintrittspforten für Mikroorganismen.
Durch die periphere diabetische Neuropathie werden die typischen Schmerzen bei einer fortgeschrittenen Durchblutungsstörung, wie der Ruheschmerz oder die Schaufensterkrankheit (Claudicatio intermittens), nicht wahrgenommen. Der ausbleibende Schmerz führt zu fehlender Schonung, was wiederum die weitere Ausbreitung von Bakterien in der Wunde begünstigen kann. Infektionen mit Beteiligung von Weichteilen, Gelenken und Knochen und das Absterben von Gewebe sind mögliche Folgen.
Mehr Informationen:
Diabetische NeuropathieAuch der sogenannte Charcot-Fuß ist eine Gelenkerkrankung in Folge einer neurologischen Erkrankung wie etwa der diabetischen Neuropathie. Sie lässt Knochen im Fuß instabil werden, so dass diese leicht brechen und der Fuß lebenslang verformt bleibt.
Charcot-FußDiabetische Angiopathie
Hierbei handelt es sich um eine Spätfolge des Diabetes mellitus, bei der es aufgrund degenerativer Gefäßschädigungen und arteriosklerotischer Durchblutungsstörungen zu einer Beeinträchtigung der Blut- und Nährstoffversorgung kommt. Eine schlechte Durchblutung wiederum geht mit einer Störung der Wundheilung einher, da der Transport der hierfür wichtigen Nährstoffe behindert wird.
Welche Risikofaktoren für DFS gibt es?
Folgende Faktoren können bei Diabetes-Patienten das Risiko eines diabetischen Fußsyndroms erhöhen:
- Inadäquates Schuhwerk
- Barfußlaufen
- Hornhautschwielen
- Falsche Fußpflege
- Rauchen
- Adipositas
- vorangegangene Amputationen
Mehr Informationen:
Diabetische Angiopathie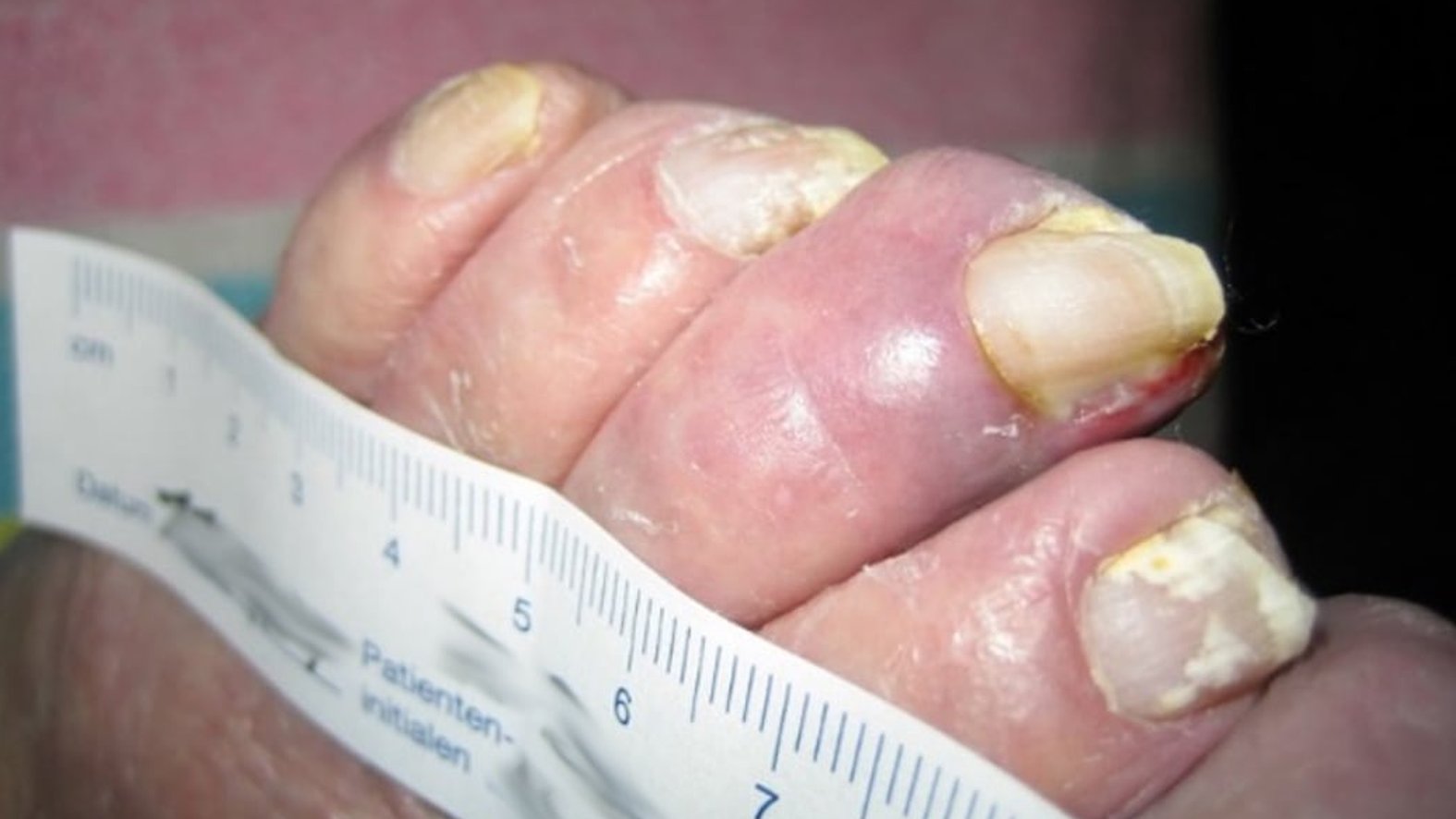
Klassifikation
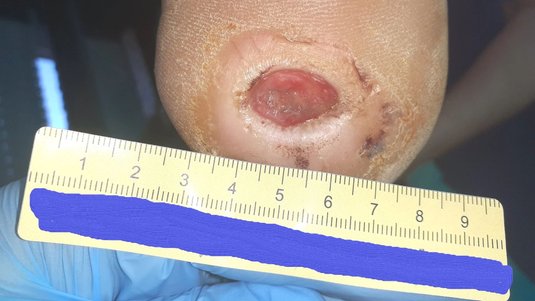
Ein diabetischer Fuß mit einer Ulzeration wird nach dem Ausmaß der Gewebezerstörung und dem Vorliegen einer Infektion und/oder Ischämie nach der kombinierten Wagner/Armstrong Tabelle klassifiziert.
Klassifikation nach Wagner: Wagner-Grade
- Wagner 0: Risikofuß, keine Verletzung
- Wagner 1: oberflächliche Läsion
- Wagner 2: tiefere Läsion bis zu Sehnen und Kapseln
- Wagner 3: Läsion mit Beteiligung des Knochens und/oder Gelenks
- Wagner 4: der gesamte Vor-, bzw. Rückfuß ist betroffen
- Wagner 5: der gesamte Fuß ist betroffen
Klassifikation nach Armstrong: Armstrong-Stadien des diabetischen Fußsyndroms
- Stadium A: ohne Infektion
- Stadium B: mit Infektion
- Stadium C: mit Ischämie
- Stadium D: mit Infektion und Ischämie
Kombinierte Klassifikation nach Wagner/Armstrong
Die Wagner/Armstrong Klassifikation teilt sich auf in Wagner-Grade und Armstrong-Stadien. Die Wagner-Grade von 0 bis 5 zeigen die Tiefe einer Wunde am Fuß an, die infolge durch das diabetische Fußsyndrom entstanden, ist. Bei den Armstrong-Stadien (A–D) handelt es sich um die zusätzlichen Aspekte einer Infektion oder/und einer Minderdurchblutung am Fuß. Im deutschsprachigen Raum hat sich diese Tabelle etabliert.
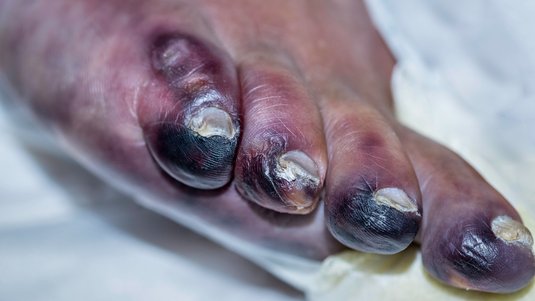
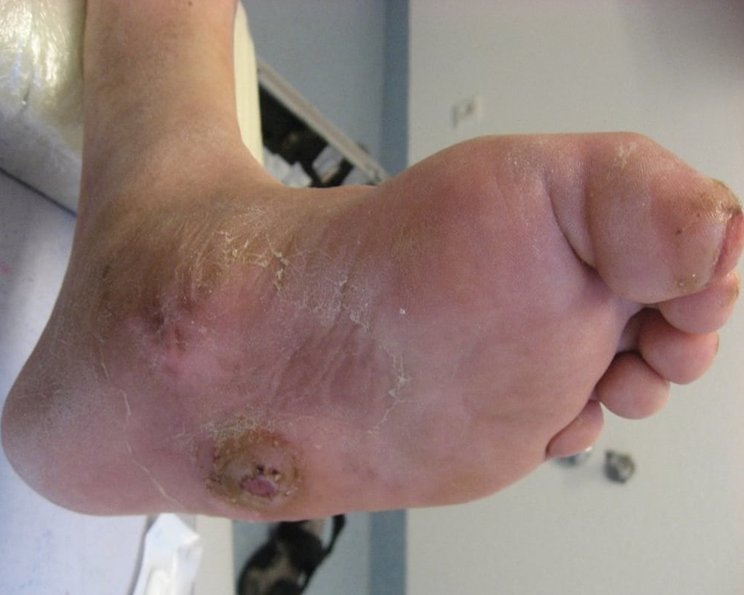
Ischämischer diabetischer Fuß
Zehen und Fersen werden bei einem ischämischen diabetischen Fuß schlecht mit sauerstoffreichem Blut versorgt. Verletzungen heilen besonders schlecht, sodass es schnell zu einem offenen Geschwür (Ulcus) kommt und das umliegende Gewebe sich entzündet oder abstirbt.
| Armstrong-Stadien / Wagner-Grade | A | B | C | D |
|---|---|---|---|---|
| 0 | Prä- und postoperativer Fuß | Mit Infektion | Mit Ischämie | Mit Infektion und Ischämie |
| 1 | Oberfl. Wunde | Mit Infektion | Mit Ischämie | Mit Infektion und Ischämie |
| 2 | Wunde bis zur Ebene von Sehne u. Kapsel | Mit Infektion | Mit Ischämie | Mit Infektion und Ischämie |
| 3 | Wunde bis zur Ebene von Knochen u. Gelenken | Mit Infektion | Mit Ischämie | Mit Infektion und Ischämie |
| 4 | Nekrose von Fußteilen | Mit Infektion | Mit Ischämie | Mit Infektion und Ischämie |
| 5 | Nekrose des gesamten Fußes | Mit Infektion | Mit Ischämie | Mit Infektion und Ischämie |
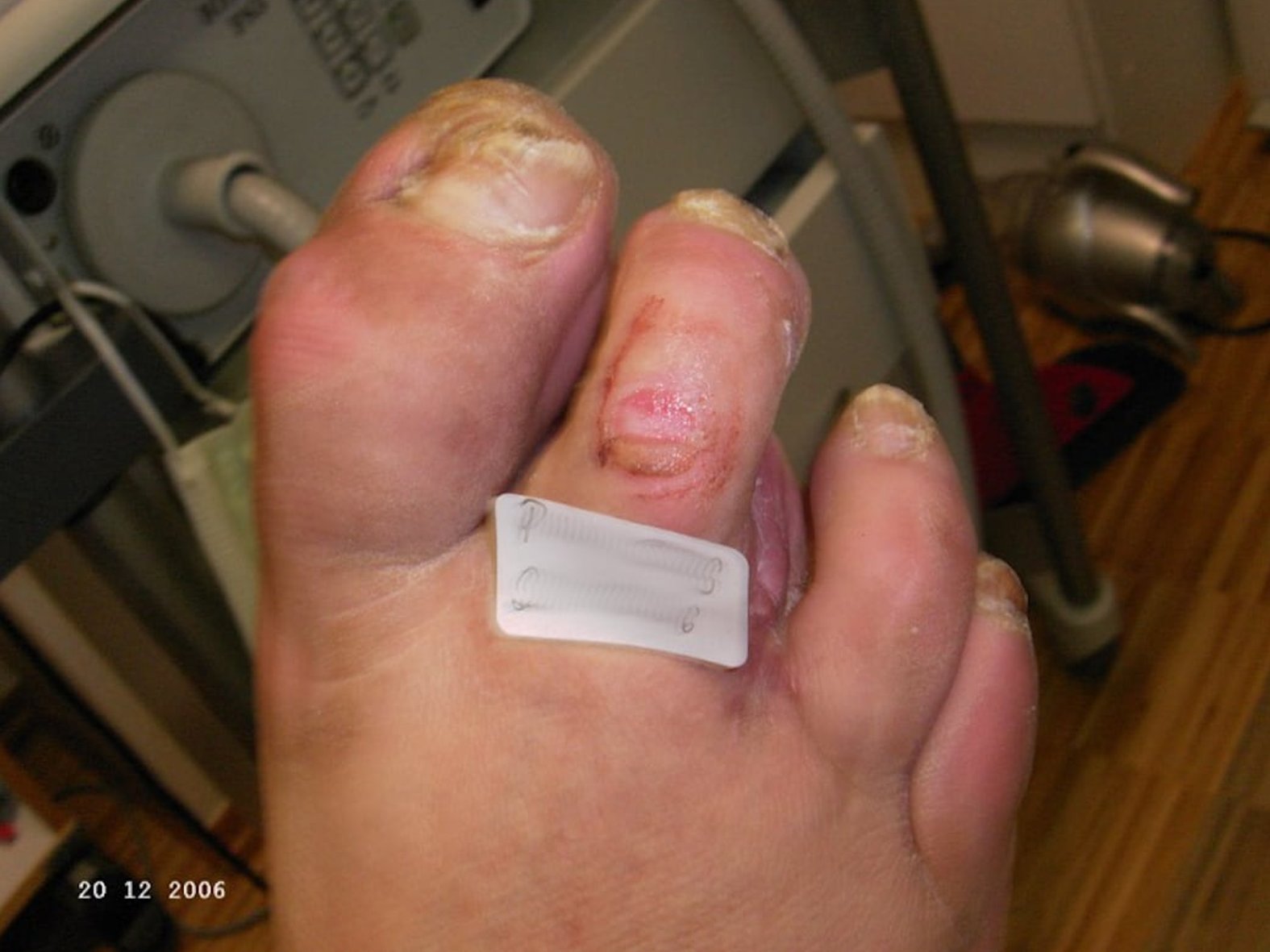
Fallbeispiele von Wagner-Armstrong-Klassifizierungen
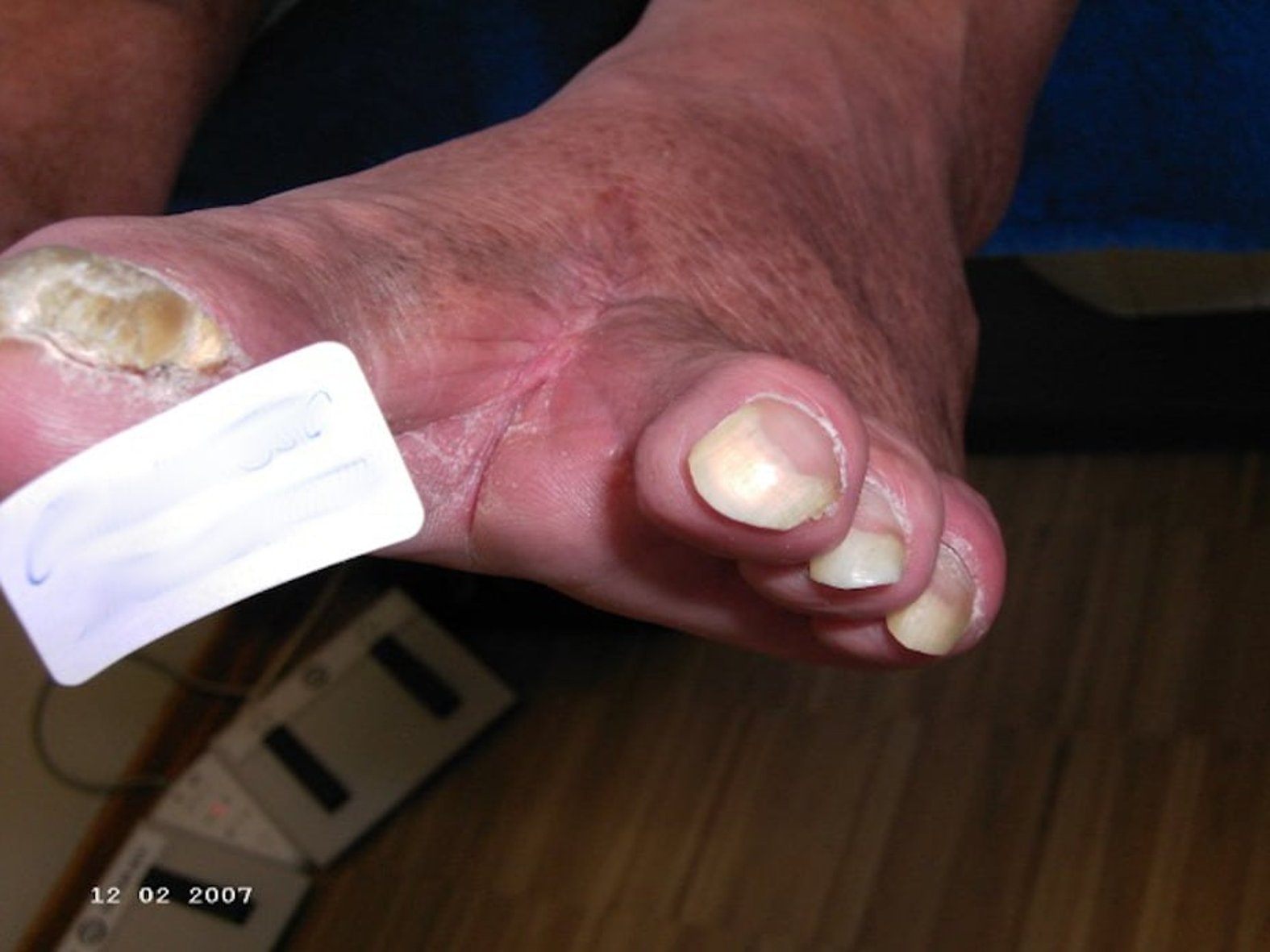
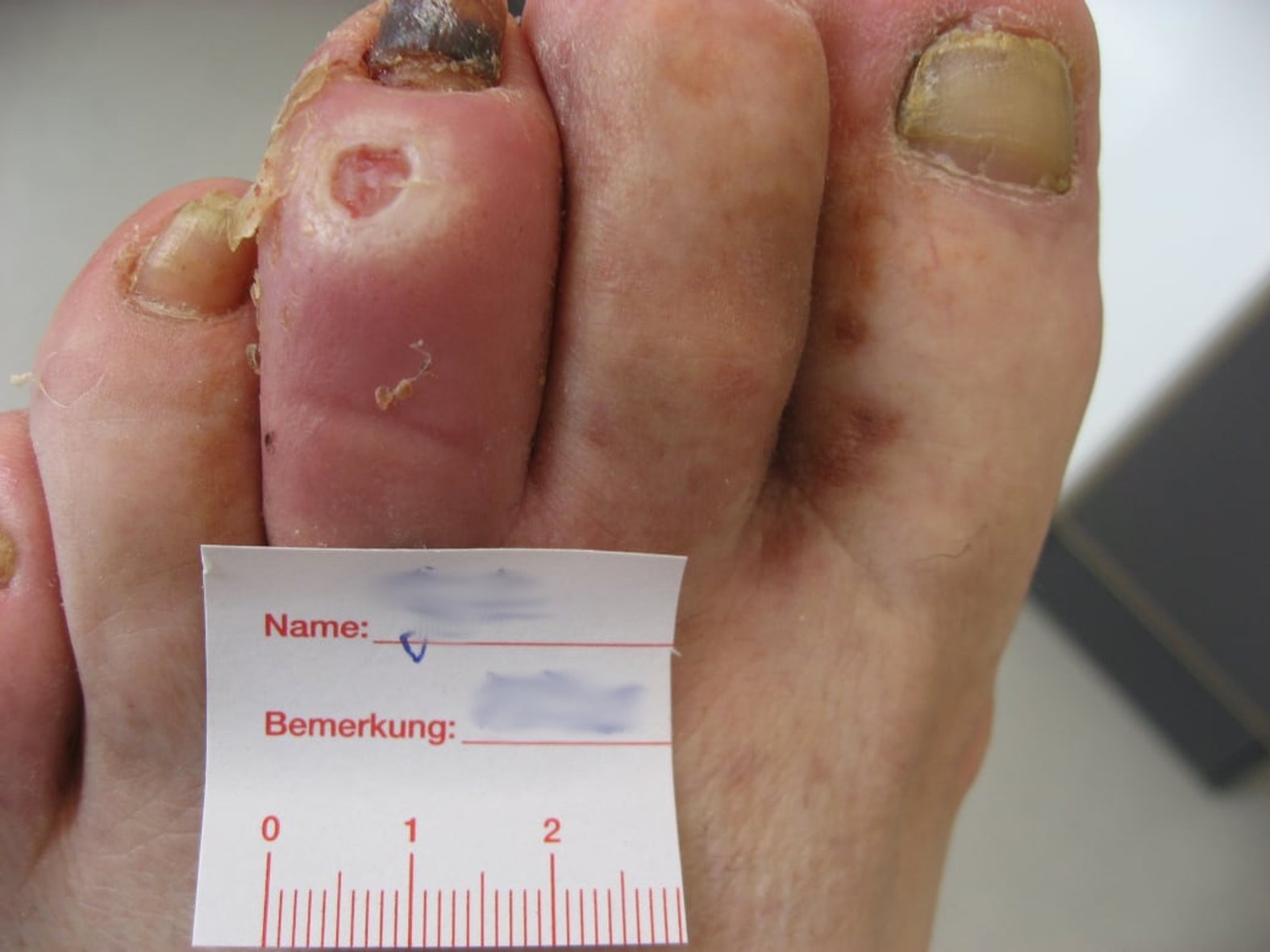
In diesem Bildmaterial wird der Unterschied zwischen der Klassifikation 1A und 1B deutlich: Wagner/Armstrong Grad 1A, Wagner/Armstrong Grad 1B.
Quiz zum Diabetischen Fußsyndrom
Prävention Diabetischer Fuß
Seit Juli 2020 empfiehlt die Deutsche Diabetes Gesellschaft (DDG) den Ärzten, mit dem Fußpass zu arbeiten.
Ziel dessen ist es, durch das diabetische Fußsyndrom ausgelöste Amputationen wann immer möglich zu verhindern. Daher wurde 2020 vom Gemeinsamen Bundesausschuss (GBA) beschlossen, dass sich "gesetzlich Versicherte mit einem DFS vor einer Amputation eine unabhängige ärztliche Zweitmeinung einholen können, um die medizinische Notwendigkeit des Eingriffs zu prüfen"6. Der Fußpass soll Patienten über dieses Recht aufklären und dabei sicherstellen, dass sie bestmöglich beraten sind und behandelt werden. Der Pass kann kostenlos unter der Mailadresse diabetesfusspass@ddg.info bestellt werden.
Stoffwechseleinstellung
Die Stoffwechseleinstellung ist eines der wichtigsten Kriterien, um diabetischen Füßen und allen anderen diabetischen Begleiterkrankungen vorzubeugen. Eine regelmäßig durchgeführte Blutzuckerkontrolle vom Betroffenen und die dazugehörigen Besuche beim Hausarzt oder Diabetologen sind wichtige Kriterien, um langfristig eine optimale Stoffwechsellage beim Patienten herbeizuführen.
Die häufigste Ursache für eine Zehen-, Fuß- oder sogar eine Unterschenkel- bzw. Oberschenkelamputation ist das Diabetische Fußsyndrom.
Für die ideale Beratung Ihrer Patienten empfehlen wir unsere Patientenbroschüre zum Diabetischen Fußsyndrom.
PatientenbroschüreKontrolluntersuchungsintervalle der Füße
| Befund | Untersuchung |
|---|---|
| Keine Nervenstörung (Neuropathie) Keine Durchblutungsstörung (pAVK) | 1 x jährlich |
| Neuropathie mit oder ohne Fußdeformität | 1 x alle 3 bis 6 Monate |
| Neuropathie mit oder ohne pAVK | 1 x alle 3 bis 6 Monate (Spezialist) |
| früheres Ulcus oder Amputation | 1 x alle 1 bis 2 Monate (Spezialist) |
Die allerwichtigste Maßnahme, um einer erneuten Läsion vorzubeugen, ist das Tragen von diabetes-adaptierten Einlagen und Schuhen. Die rechtzeitige Erkennung von Risikofüßen ist das A und O eines jeden geschulten Arztes und Orthopädietechnikers.
Was Patienten mit DFS wissen und befolgen müssen:
Wie sollte die tägliche Fußkontrolle erfolgen?
Dürfen Fußbäder bei DFS genommen werden?
Wie müssen die Füße bei DFS gereinigt werden?
Wie werden die Füße bei DFS richtig gepflegt?
Wann wird Gehtraining bei DFS durchgeführt?
Das Gehtraining erfolgt nur dann, wenn eine Wunde am Fuß gut verschlossen ist und das Schuhwerk mitsamt seinen Einlagen oder anderen orthopädischen Maßnahmen für den Fuß maßgeschneidert wurde. Auch die Durchblutungssituation muss überprüft werden, da ein Patient mit einer Polyneuropathie und einer gleichzeitigen vorliegenden pAVK den Ischämieschmerz nicht verspürt und es schnell zu einer erneuten Läsion kommen kann.
Was sollten Menschen mit DFS beim Schuhkauf beachten?
Adäquates Schuhwerk: Checkliste für die richtigen Schuhe und Einlagen
Immer Schuhe tragen
Richtige Strumpfwahl
Welche Vorsichtsmaßnahmen müssen Menschen mit DFS beachten?
Die Füße sollten niemals in Berührung kommen mit
- Rasierklingen, Hornhauthobel oder Nagelscheren
- Einlagen mit Noppen oder Relief
- Schuhen mit hohen Absätzen
- Elektrischen Heizkissen, Wärmflaschen, Körnerkissen oder einem Fön zum Wärmen und Trocknen der Füße
- Hühneraugenpflaster, Hühneraugen- und Warzentinkturen
- Eis-Spray für Warzen oder Hühneraugen
TIPP: Betroffene sollten im besten Fall auf Sandalen verzichten.
Zur Reduktion von Fußulzerationen und von Amputationen spielen Schulungen eine sehr große Rolle. Sie werden heutzutage in ausreichender Form in den Praxen angeboten. Das primäre Ziel ist, die Betroffenen sensibel für ihre Füße zu machen und die Kontrolltermine beim Arzt regelmäßig wahrzunehmen.