Diabetes
Weltweit leben ungefähr 463 Millionen Erwachsene mit Diabetes. Bis 2045 werden es, Schätzungen der Internationalen Diabetes Föderation zufolge, 700 Millionen sein.
In der 9. Ausgabe des Diabetes Atlas der Internationalen Diabetes Föderation (International Diabetes Federation; IDF) präsentiert die Organisation u.a. Daten zur weltweiten Diabeteshäufigkeit (Prävalenz). Die veröffentlichten Zahlen belegen ein alarmierendes weltweites Wachstum.
In Deutschland liegt die Diabeteshäufigkeit demnach derzeit bei 15,3 Prozent. Das ist ein Anstieg von 25 Prozent gegenüber den zuletzt veröffentlichten Werten im Jahr 2017. Die Zahl der an Diabetes erkrankten Erwachsenen (20-79 Jahre) in Deutschland wird auf 9,5 Millionen geschätzt. Bei etwa 4,5 Millionen Bundesbürgern wurde die Krankheit noch nicht diagnostiziert. Diese Patientinnen und Patienten sind besonders gefährdet.
Welche Typen von Diabetes gibt es?
Diabetes mellitus untergliedert sich in verschiedene Diabetesformen.
Am häufigsten wird der Diabetes mellitus Typ-1, Diabetes mellitus Typ-2 und der Schwangerschaftsdiabetes diagnostiziert. Allen Formen gemein ist beim Neuauftreten der zu hohe Blutzucker, die Überzuckerung oder Hyperglykämie. Von einer Hyperglykämie spricht man, wenn Blutzuckerwerte 180 mg/dl übersteigen. Die Ursachen von Typ-1- und Typ-2-Diabetes sind vielfältig. Bei beiden Diabetestypen sinkt die Insulinproduktion, allerdings in sehr unterschiedlicher Geschwindigkeit.
Die am häufigsten auftretenden Diabetestypen sind Diabetes mellitus Typ-1, Diabetes mellitus Typ-2 und der Schwangerschaftsdiabetes.
Welche Aufgabe hat Insulin?
Insulin ist das wichtigste Hormon der Blutzuckerregulation.
Insulin ist in erster Linie ein Verdauungshormon. Es wird in der Bauchspeicheldrüse (Pankreas) produziert, genauer gesagt in den Beta-Zellen der Langerhans-Inseln. Bei der Insulinbildung teilt sich Proinsulin in ein Insulin-Molekül und ein sogenanntes C-Peptid auf. Beide werden im gleichen Verhältnis ausgeschüttet. Das C-Peptid dient als labordiagnostischer Marker zur Beurteilung des Risikos einer Insulinresistenz oder Diabetes.
Im Körper sorgt Insulin dafür, dass nach einer Mahlzeit vor allem Glukose, aber auch Fettsäuren und Aminosäuren aus dem Blut in die Zielgewebe transportiert werden. Dort stehen die Nährstoffe als sofortige Energielieferanten zur Verfügung. Dies betrifft vor allem Gewebezellen der Muskeln, der Leber und des Fettgewebes, nicht aber des Gehirns. Letztere nehmen Glukose unabhängig von Insulin auf.
Neben dieser Schlüsselfunktion hat Insulin noch andere Aufgaben im Körper. So beeinflusst es im Gehirn das Appetitempfinden und hemmt den Abbau von Fettgewebe, die sogenannte Lipolyse.
Bei vollständigem Insulinmangel gelangt kein Zucker mehr in die Zellen. Nun zieht der Körper das Fettgewebe zur Energiegewinnung heran. Freie Fettsäuren überschwemmen den Organismus, was eine Übersäuerung des Blutes, die sogenannte Ketoazidose, zur Folge haben kann. Vor allem bei Typ-1-Diabetikern kann diese schwerwiegende Stoffwechselentgleisung auftreten. Seltener ist sie bei Menschen mit langjähriger Typ-2-Diabetes zu finden.
Was ist eine Insulinresistenz?
Unter einer Insulinresistenz versteht man ein vermindertes Ansprechen der Zielorgane auf Insulin.
Um der verminderten Hormonwirkung entgegenzusteuern, schüttet die Bauchspeicheldrüse vermehrt Insulin aus. Dadurch kann der Blutzuckerspiegel zunächst im normalen Bereich stabilisiert werden. Doch langfristig kann dieser Zustand nicht aufrecht gehalten werden. Nach einigen Jahren lässt sich die Insulinfreisetzung nicht weiter steigern. Zusätzlich erschöpft der hohe Blutzucker die Insulinproduktion der Bauchspeicheldrüse. Ein Teufelskreis aus hohem Blutzucker, reduzierter Insulinwirkung und fortschreitender Lähmung der Insulinfreisetzung wird in Gang gesetzt. Diese Stoffwechsellage entspricht meist dem Stadium des sogenannten Prädiabetes. Steigen die Blutzuckerwerte weiter an, entsteht Diabetes.
Mehr als 90 Prozent der Menschen mit Typ-2-Diabetes sind insulinresistent.
Typ-1 Diabetes mellitus
Typ-1-Diabetes ist eine organspezifische Autoimmunerkrankung, bei der es zu einer Zerstörung der Insulin produzierenden Betazellen der Bauchspeicheldrüse kommt.
Typ-1 Diabetes ist eine der häufigsten Stoffwechselerkrankungen im Kindes- und Jugendalter. Fast die Hälfte der Patientinnen und Patienten entwickeln die Erkrankung vor dem 20. Lebensjahr.
Bei dieser Diabetesform greift das Immunsystem die körpereigene Insulinproduktion an und zerstört die Insulin produzierenden Betazellen der Bauchspeicheldrüse. Die Betazellschädigung beeinträchtigt die Insulinproduktion. Sind mehr als 90% der Insulinzellen zerstört, kommt es bedingt durch den manifesten Insulinmangel zu einer erheblichen Stoffwechselentgleisung wie Ketoazidose, Hyperglykämie bis hin zum Koma.
Ursächlich für den Ausbruch eines Typ-1-Diabetes ist ein komplexes Zusammenspiel aus Genen und Umweltfaktoren. Virale oder bakterielle Infektionen, chemische Toxine in Lebensmitteln oder eine zugrundeliegende genetische Disposition werden als Auslöser diskutiert. Als gesichert gilt, dass es sich bei Typ-1-Diabetes um eine polygene Erkrankung handelt, d.h. viele verschiedene Gene sind an der Entwicklung beteiligt. Mehr als 20 krankheitsrelevante Genorte wurden bisher identifiziert. Zu den wichtigsten genetischen Markern zählen bestimmte HLA-Gene. Das HLA-System (humanes Leukozyten-Antigen-System) spielt eine bedeutende Rolle bei der Immunantwort in der Erkennung von körpereigenen und fremden Proteinen, hergestellt durch Viren oder Bakterien. HLA-Moleküle binden Peptidfragmente und präsentieren diese auf der Zelloberfläche. Dadurch können die Peptidfragmente von geeigneten T-Zellen erkannt werden. So wird die Immunreaktion aktiviert.
Ungefähr 200.000 Menschen in Deutschland leben mit Typ-1-Diabetes.
Typ-2 Diabetes mellitus
Typ-2 Diabetes ist eine chronische Stoffwechselkrankheit.
Charakteristisch für die Erkrankung ist ein stets erhöhter Blutzuckerspiegel. Übergewicht, Adipositas (Fettleibigkeit) und Bewegungsmangel zählen zu den Hauptrisikofaktoren. Insbesondere Adipositas fördert die Ausbildung einer Insulinresistenz. Über 90 Prozent aller Menschen mit Typ-2 Diabetes sind insulinresistent.
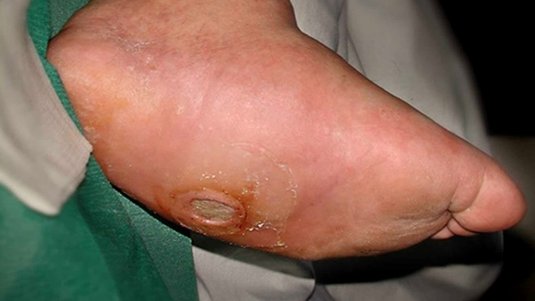
Das gefährliche am Typ-2-Diabetes ist, dass er über einen längeren Zeitraum unentdeckt bleiben kann. Langfristig schädigen die erhöhten Blutzuckerwerte die Blutgefäße, Nerven und Organe. Zu den häufigsten Diabetes-Typ-2-Komplikationen zählen vor allem Herz-Kreislauf-Erkrankungen, wie Herzinfarkt oder Schlaganfall. Regelmäßige ärztliche Routineuntersuchungen sind demnach wichtig, um mögliche Folgeerkrankungen früh zu diagnostizieren und zu behandeln. Häufige Folgeerkrankungen sind neben Schlaganfällen Netzhautschäden, Nierenschwäche und Nervenstörungen. Viele Diabetikerinnen und Diabetiker leiden zudem unter Durchblutungsstörungen der Beine und Füße. Jährlich entstehen circa 200.000 neue diabetische Fußulzera, aus denen sich häufig chronische Wunden entwickeln. Trotz intensiver medizinischer Bemühungen werden jährlich etwa 20.000 Majoramputationen (Ober- und Unterschenkel) bei Patientinnen und Patienten mit diabetischem Fußsyndrom in Deutschland durchgeführt.
Typ-2 Diabetes ist eine chronische Stoffwechselkrankheit. Sie ist die häufigste Form von Diabetes und wird durch mehrere Faktoren verursacht, z.B. Lebensstil und Gene.
Wundwissen: Ulcus cruris, Dekubitus und Diabetisches Fußsyndrom
Jetzt informierenWeitere Ursachen, die das Entstehen eines Diabetes fördern
Neben den bereits erwähnten Ursachen tragen folgende Faktoren zur Diabetesentwicklung bei:
- Folge einer Pankreatitis oder Pankreatektomie kann der pankreoprive Diabetes sein. Dieser Diabetestyp unterliegt starken, schwer regulierbaren Blutzuckerschwankungen. Aufgrund des Insulinmangels besteht die Notwendigkeit der sofortigen Insulinsubstitution. Die Regulation ist allerdings durch den gleichzeitigen Ausfall des Hormons Glukagon schwierig. So kann es immer wieder zu Unterzuckerungen kommen, besonders nachts. Kräftige Zuckeranstiege sind direkt nach dem Essen zu beobachten.
- Das Polyzystische Ovarsyndrom (PCOS) ist mit einer geschätzten Prävalenz von fünf bis zwölf Prozent eine der häufigsten Hormonstörungen der Frau. Eine der Hauptursachen für die Entwicklung des PCOS ist eine adipositasbedingte Insulinresistenz, die auch das Risiko für Prä-Diabetes und Typ-2 Diabetes erhöhen kann.
- Das Cushing-Syndrom ist eine endokrinologische Erkrankung, die grundsätzlich dadurch verursacht wird, dass sich zu viel Cortisol im Blut befindet. Eine vermehrte Cortisol-Produktion geht mit einem erhöhten Blutzuckerspiegel einher. Langfristig besteht die Gefahr von Diabetes.
- Das Glukagonom ist ein seltener endokriner Pankreastumor. Der Tumor sezerniert vermehrt Glukagon, ein Hormon, das normalerweise von der Bauchspeicheldrüse abgesondert wird, wenn der Blutzuckerspiegel fällt. Dadurch geht die Erkrankung mit einer Hyperglykämie einher und die daraus resultierenden Symptome gleichen einem Diabetes. In Deutschland werden etwa 1 Million Patientinnen und Patienten mit Glukokortikoiden behandelt. Etwa jede/jeder Zehnte entwickelt einen Steroiddiabetes.
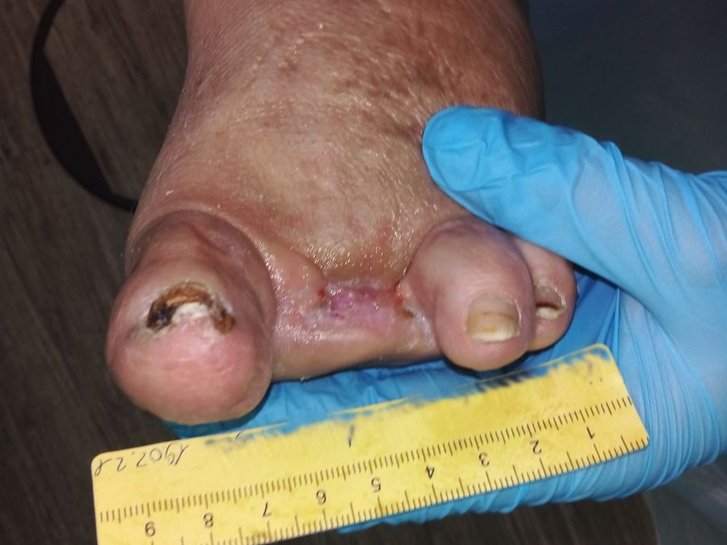
Dieser Patientin mussten aufgrund des Diabetischen Fußsyndroms mehrere Zehen amputiert werden. Im Fallbeispiel erfahren Sie im Wundverlauf und durch Bilder, wie die Wunde nach der OP verheilte.
Fallbeispiel lesenSchwangerschaftsdiabetes (Gestationsdiabetes)
Verantwortlich für Schwangerschaftsdiabetes, auch Gestationsdiabetes, ist ein komplexes Ursachengeflecht aus hormonellen Veränderungen während der Schwangerschaft, genetischer Prädisposition und Lebensstilfaktoren.
Wie beim Typ-2 Diabetes ist das Übergewicht mit dem Gestationsdiabetes verbunden. Übergewichtige oder adipöse Frauen können bereits eine Insulinresistenz haben, wenn sie schwanger werden. Auch eine zu starke und schnelle Gewichtszunahme während der Schwangerschaft kann ein Faktor sein.
Was sind die Symptome von Diabetes?
Zu den Symptomen von Diabetes gehören:
- Erhöhter Durst (Polydipsie) und Harndrang (Polyurie)
- Gesteigerter Hunger
- Müdigkeit
- Verschwommenes Sehen
- Taubheit oder Kribbeln in den Füßen oder Händen (diabetische Neuropathie)
- Chronische Wunden
- Trockene Haut
- Unerklärlicher Gewichtsverlust
Bei Typ-1 Diabetes können sich die Symptome schnell, innerhalb weniger Wochen oder sogar Tage entwickeln. Relativ schnell und ohne Vorwarnung kann die anhaltende Überzuckerung des Körpers eine schwerwiegende Stoffwechselentgleisung auslösen.
Die Symptome bei Typ-2 Diabetes entwickeln sich oft langsam, über Jahre hinweg. Manchmal können die Symptome so mild sein, dass die Erkrankung nicht bemerkt wird oder sie verläuft gar symptomlos.
Bei Typ-1 Diabetes können sich die Symptome schnell, innerhalb weniger Wochen oder Tage entwickeln. Die Symptome bei Typ-2 Diabetes entwickeln sich oft langsam, teils über Jahre hinweg.
Therapie
Menschen mit Typ-2-Diabetes benötigen eine personalisierte Therapie, angepasst an die individuellen Lebenssituation und die vorliegenden Begleiterkrankungen.
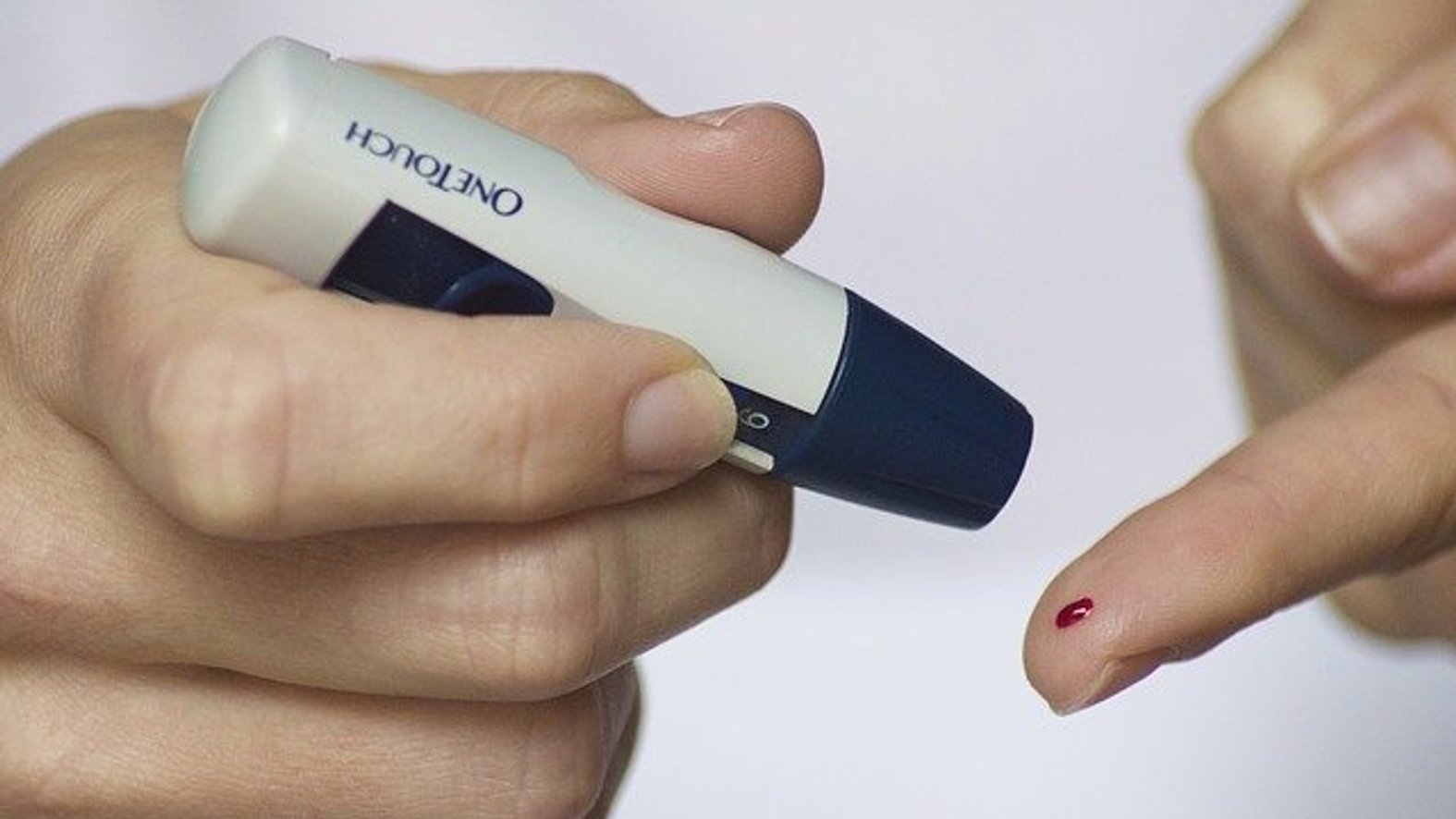
Blutzuckermessung
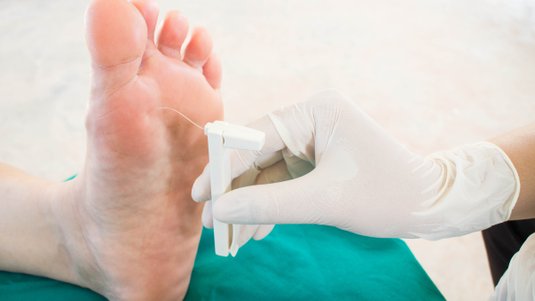
Die Blutzucker-Selbstkontrolle sollte jeder insulinpflichtige Diabetiker beherrschen. Der Blutzucker wird mehrmals täglich kontrolliert, um Stoffwechselschwankungen rechtzeitig zu erkennen und die Auswirkung einer Insulingabe beurteilen zu können.
Das Angebot von frei erwerblichen Blutzuckermessgeräten ist riesig. Die Geräte variieren teilweise in Größe und Funktion, das Grundprinzip ist jedoch gleich: Ein Blutstropfen wird auf einen Teststreifen gegeben. Das Gerät ermittelt elektrochemisch die Blutzuckerkonzentration und gibt einen digitalen Wert aus (in mg/dl oder mmol/l). Üblicherweise ist der ermittelte Wert auf den Zuckergehalt im Blutplasma umgerechnet.
Ernährungsumstellung
Starkes Übergewicht ist einer der größten Risikofaktoren für die Entstehung eines Typ-2 Diabetes. Insbesondere Bauchfett sezerniert Stoffe, welche die Insulinwirkung hemmen. Der Abbau von Übergewicht ist eine wichtige Maßnahme zur Besserung der Insulinresistenz. Befindet sich der Diabetes noch in einem frühen Stadium, können diese Veränderungen des Lebensstils ausreichen, um die Erkrankung in den Griff zu bekommen.
Entscheidend für einen Abnehmerfolg ist eine gesunde Ernährung. Eine Vielzahl von Diäten werden im Buchhandel und im Netz beworben. Eine spezielle Diabetes-Diät oder besondere Lebensmittel sind teilweise schwer in den Alltag zu integrieren und meist auch nicht nötig. Stattdessen sollten Menschen mit Diabetes wie auch Stoffwechselgesunde eine individuell angepasste, ausgewogene vollwertige Mischkost wählen. Abwechslungs- und nährstoffreiche Mahlzeiten mit vielen Ballaststoffen versorgen den Körper mit Energie und lebenswichtigen Nährstoffen. Energiereiche Lebensmittel mit zugesetzten Zuckern oder stark-verarbeitete Getreideprodukte sollten möglichst gemieden werden, da sie den Blutzuckerspiegel zu schnell ansteigen lassen.
Medikamentöse Therapie
Menschen mit Typ-2 Diabetes werden üblicherweise nach der Diagnose medikamentös mit Metformin behandelt. Das Arzneimittel hemmt die Neubildung von Glukose in der Leber und verbessert die Glukoseverwertung. Metformin allein kann keine Unterzuckerung (Hypoglykämie) auslösen. Zeigt die Metformintherapie keinen Erfolg, kann auf weitere Pharmakotherapeutika zurückgegriffen werden, z.B. SGLT2-Inhibitoren oder DPP4-Hemmer. Zusätzlich spritzen viele Betroffene Insulin.
Insulintherapie
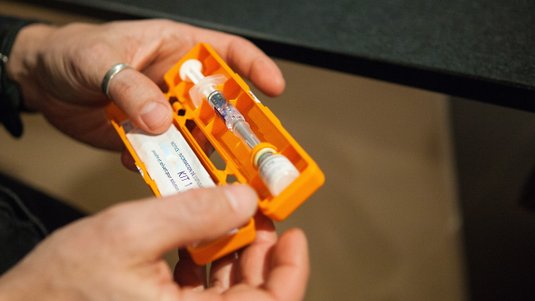
Menschen mit Typ-1 Diabetes sind immer auf eine künstliche Zufuhr von Insulin per Spritze, Pen oder Insulinpumpe angewiesen. Auch bei Typ-2-Diabetes wird häufig eine Insulintherapie notwendig. Dabei existieren verschiedene Therapieformen und Insulinarten.
Insulinpräparate
In der Vergangenheit wurde Insulin aus den Bauchspeicheldrüsen von Schweinen und Rindern hergestellt. Heutzutage verwendet man jedoch überwiegend gentechnisch produzierte Insuline. Dabei unterscheidet man zwischen Humaninsulinen und Insulinanaloga. Humaninsuline gleichen in ihrer Zusammensetzung dem menschlichen Insulin. Insulinanaloga haben eine andere chemische Struktur, die Wirksamkeit ist jedoch vergleichbar.
Insulinpräparate können rasch (schnell- oder kurzwirksame Insuline) oder erst nach einer gewissen Verzögerung und dann über einen längeren Zeitraum wirken (Verzögerungs- oder langwirksame Insuline):
- Kurzwirksame Insuline:
Wirkbeginn: etwa 5 bis 30 Minuten
Wirkmaximum: etwa 1,5 bis 3 Stunden nach der Injektion
Wirkdauer: etwa 2 bis 8 Stunden - Intermediär wirksame Insuline
Wirkbeginn: etwa 2 Stunden nach der Injektion
Wirkmaximum: etwa 4 bis 6 Stunden nach der Injektion
Wirkdauer: etwa 12 bis 14 Stunden - Langwirksame Insuline
Wirkbeginn: langsam
Wirkmaximum und -dauer unterscheiden sich je nach Verzögerungsprinzip
Wirkdauer: bis zu 24 Stunden - Mischinsuline
Formen der Insulintherapie
Bei der Behandlung der Diabeteserkrankung ist es wichtig, dass ein auf die individuellen Bedürfnisse und die Lebenssituation der betroffenen Person abgestimmter Therapieplan gewählt wird.
Welche Therapie und welches Insulinpräparat gewählt werden, hängt von vielen Faktoren ab. Kurzwirksame Insuline werden beispielsweise häufig vor der Mahlzeit gespritzt. Manche Menschen bevorzugen einen festen Spritz-Ess-Abstand, andere fühlen sich dadurch in ihrem Alltag eingeschränkt.
Konventionelle Insulintherapie
Intensivierte konventionelle Therapie
Basal unterstützte orale Therapie
Wie gelangt das Insulin in den Körper?
Damit Insulin wirken kann, muss es in die Blutbahn gelangen. Dafür stehen Spritzen, Pens und Pumpen zu Verfügung.
Meist wird das Insulinpräparat direkt in das Fettgewebe der Unterhaut (subkutan) gespritzt. Von dort geht es langsam ins Blut über und verteilt sich im gesamten Körper. In Notfällen kann Insulin auch direkt von einer Ärztin oder einem Arzt in die Vene gegeben werden. In Deutschland werden überwiegend Insulinpens und Insulinpumpen benutzt. Nur wenige Menschen bevorzugen noch Spritzen.
Weitere Methoden wie beispielsweise Pflaster, die Insulin in die Haut abgeben, oder unter die Haut verpflanzte Insulinpumpen, befinden sich noch in der Entwicklungsphase.
Spritzen und Pen
Es kostet zu Beginn etwas Überwindung, sich selbst eine Spritze zu setzen. Mit ein wenig Übung ist das Spritzen von Insulin unkompliziert und schnell: Die Ampulle wird vorbereitet, das Insulin eingesogen und injiziert. Wer es noch einfacher mag, verwendet Insulinpens. Pens besitzen die Größe eines dicken Stifts und enthalten einen Insulinvorrat, der etwa eine Woche vorhält. Die zu spritzende Einheit wird eingestellt und dann mit einer dünnen Nadel gespritzt.
Insulinpumpe
Eine Insulinpumpe ist ein Gerät in der Größe eines Mobiltelefons, das permanent am Körper getragen wird. Im Gerät befindet sich ein Insulinvorrat, der durch einen Katheter mit einer Nadel verbunden ist. Die Nadel wird in das Unterhautfettgewebe der Person geführt. So wird der Körper rund um die Uhr mit Insulin versorgt.
Bei der Therapie mit einer Insulinpumpe werden kurzwirksame Insuline oder Insulinanaloga eingesetzt. Die Pumpe gibt kontinuierlich kleine Insulinmengen ab, die mittels Injektion in das Unterhautfettgewebe und die Blutgefäße gelangen. So wird der Grundbedarf kontinuierlich abgedeckt (Basalrate). Zusätzlich zu jeder Mahlzeit drückt die Anwenderin oder der Anwender auf einen Knopf der Pumpe und erhält zusätzliches Insulin (Bolus). Dabei kann individuell bestimmt werden, wie viel Insulin zugeführt wird. Üblicherweise erfolgt ein Katheter- und Nadelwechsel alle ein bis drei Tage.
Therapie der Folgeerkrankungen
Die natürliche Wundheilung ist bei Menschen mit Diabetes aufgrund von Nerven- und Durchblutungsstörungen häufig verzögert.
Aus kleinen Kratzern oder Druckstellen können sich schnell offene und chronische Wunden entwickeln. Menschen mit Diabetes mellitus sollten deshalb täglich ihre Füße und Beine auf Unregelmäßigkeiten und Verletzungen kontrollieren und eine regelmäßige professionelle Fußpflege in Anspruch nehmen, um das Risiko schwerer Verletzungsfolgen zu minimieren.
Diabetes kann die Blutgefäße in den Augen und damit auch die Netzhaut schädigen, sodass sich das Sehvermögen der Betroffenen verschlechtert. Manche Patientinnen und Patienten erblinden sogar bei fortschreitender Erkrankung. Diabetikerinnen und Diabetiker sollten deshalb regelmäßig ihre Augen untersuchen lassen, damit Netzhautschäden frühzeitig erkannt und behandelt werden können.
Früherkennung
Unbemerkt verursacht Diabetes eine Vielzahl von Problemen. Deshalb sollten erste Indizien für Diabetes nicht ignoriert werden. Übergewicht, hoher Blutdruck, schlecht heilende Wunden, aber auch ein gesteigertes Durstgefühl, Abgeschlagenheit und Leistungsabfall sind erste Anzeichen. Ein Zuckerbelastungstest kann frühe Stadien aufdecken.