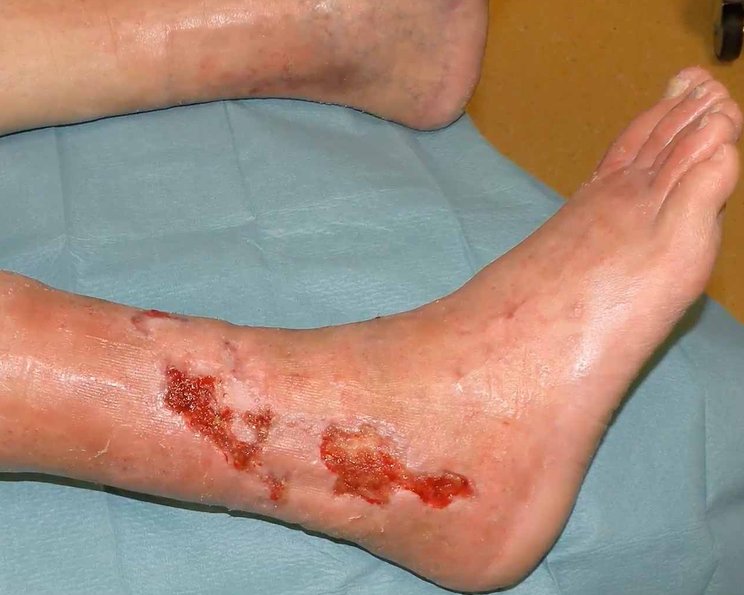
Ulcus cruris arteriosum
Das Ulcus cruris arteriosum (UCA) ist eine Wunde am Unterschenkel, die mindestens bis in die Lederhaut (Dermis) reicht und die infolge einer fortgeschrittenen peripheren arteriellen Verschlusskrankheit (pAVK) entsteht. Das UCA ist von Beginn an als chronische Wunde zu betrachten.
Es zählt zu den drei Haupttypen des Ulcus cruris, neben dem häufigeren Ulcus cruris venosum (UCV) und dem Ulcus cruris mixtum (UCM, arterio-venösen Ulcus cruris). Das UCV macht etwa 50-80 % der Fälle aus, während das UCA mit 10-15 % seltener ist. Die Diagnose und Behandlung des UCA erfordern eine genaue klinische Bewertung und oft interdisziplinäre Ansätze, um die arterielle Durchblutung zu verbessern und die Wunde effektiv zu versorgen.
Wie wird ein Ulcus cruris arteriosum behandelt?
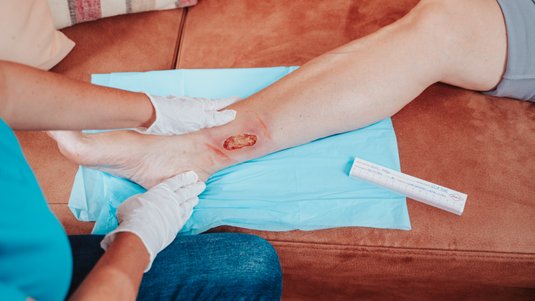
Die Behandlung des Ulcus cruris arteriosum (UCA) erfordert einen ganzheitlichen Ansatz, der sowohl die lokale Wundversorgung als auch die Therapie der Grunderkrankung, der peripheren arteriellen Verschlusskrankheit (pAVK), umfasst. Erklären Sie Ihren Patienten daher, dass eine professionelle Wundversorgung wichtig ist, um die Heilung zu fördern und Infektionen zu vermeiden, aber eine nachhaltige Wundheilung ohne die Behandlung der pAVK und die Verbesserung der arteriellen Durchblutung nicht gelingen kann.
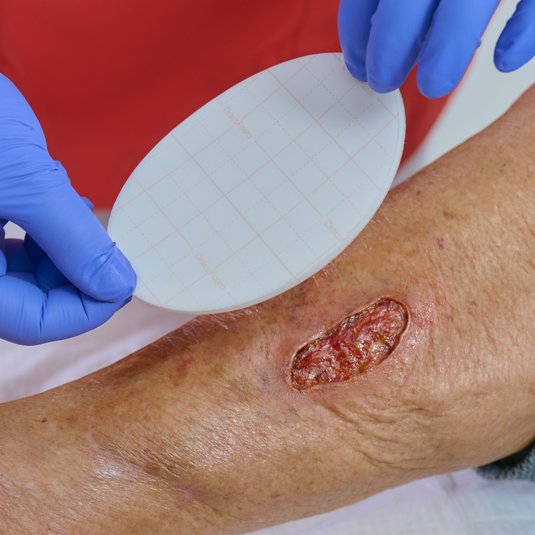
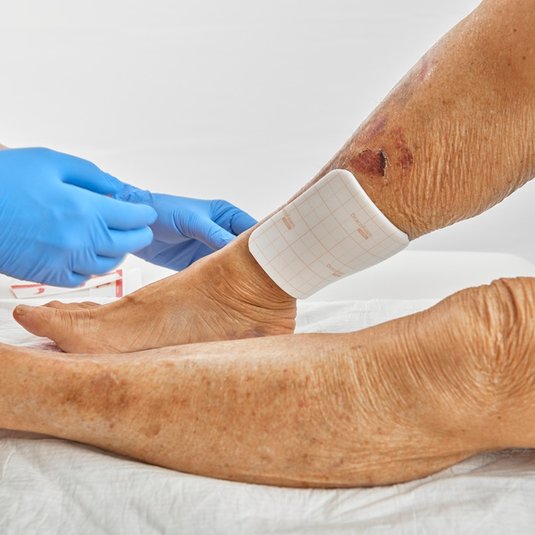
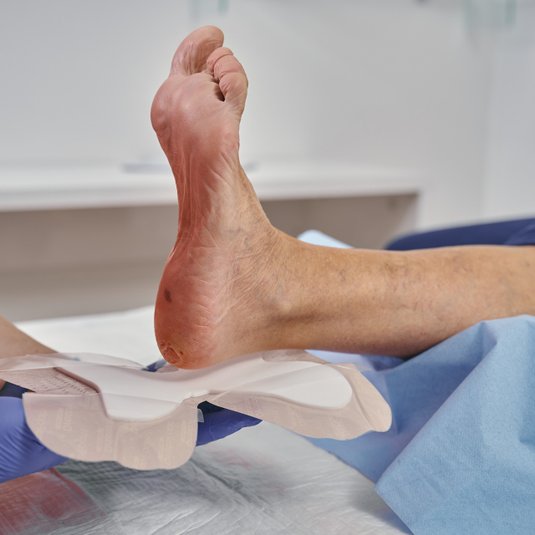
Wundversorgung und geeignete Wundauflagen beim Ulcus cruris arteriosum
Zur Wundtherapie des Ulcus cruris arteriosum (UCA) gehören eine regelmäßige Wundreinigung bzw. ein geeignetes Debridement, eine phasengerechte Wundversorgung und ein hygienischer Verbandwechsel. Die Auswahl der geeigneten Wundauflage ist abhängig von Faktoren wie der Wundsituation, der Wundheilungsphase, der Exsudatmenge und dem Zustand des Wundrandes bzw. der Umgebungshaut.
Bei fortgeschrittener pAVK führt die unzureichende Versorgung des Gewebes mit Sauerstoff und Nährstoffen oftmals zur Bildung von Nekrosen, die typischerweise auch bei einem UCA auftreten können. Das UCA zeichnet sich zudem durch eine eher geringe Exsudation aus und neigt zur Trockenheit, was bei der Auswahl einer geeigneten Wundtherapie zu berücksichtigen ist.
Folgendes ist bei der Versorgung eines UCA zu beachten:
- Bei Patientinnen und Patienten mit unzureichender arterieller Durchblutung in den Beinen ist in Hinblick auf invasive Manipulationen an der Wunde oder Aufweichen von festen Belägen sowie Nekrosen Vorsicht geboten, da durch die Unterversorgung des Gewebes sowohl die Regeneration als auch die lokale Immunabwehr stark beeinträchtigt sind, was das Risiko für Wundkomplikationen erhöht. Ausführliche Informationen zu Nekrosen bei pAVK-Patienten, wie diese fachgerecht behandelt werden und was dringend zu beachten ist, erfahren Sie im Artikel: Nekrose: Versorgung von nekrotischen Wunden
- Hydrogele können zur Rehydration trockener Wunden oder zum Feuchthalten freiliegender Strukturen wie Sehnen verwendet werden. Bei unbehandelter pAVK wird die Anwendung von Hydrogelen aus der Tube auf Nekrosen und Beläge bei einigen Autoren als Kontraindikation beschrieben.
- Hydrokolloide sind bei unbehandelter pAVK und ischämischen Ulzeraaufgrund ihrer vermehrt okklusiven Eigenschaft kontraindiziert! Weitere Kontraindikationen sind freiliegende Sehnen, Knochen oder Muskulatur sowie klinisch infizierte Wunden.
nach EBM:
Behandlung einer/eines/von sekundär heilenden Wunde(n) und/oder Decubitalulcus (-ulcera)
- EBM-Ziffer 02310, 212 Punkte
Behandlung einer/eines/von sekundär heilenden Wunde(n), septischen Wundheilungsstörung(en), Abszesses/n, septischen Knochenprozesses/n und/oder Decubitalulcus (-ulcera)
- EBM-Ziffer 07340, 272 Punkte (Chirurgen, Kinderchirurgen)
- EBM-Ziffer 18340, 272 Punkte (Othopäden)
nach GOÄ:
- GOÄ-Ziffer 2006, 63 Punkte
Ulcus cruris arteriosum und pAVK: Fortbildung mit DRACO Wunde+
Behandlung der Grunderkrankung
Patientinnen und Patienten mit einer pAVK erhalten eine konservative Therapie, die darauf abzielt, das Fortschreiten der Erkrankung zu verlangsamen, Komplikationen zu verhindern und die kardiovaskuläre Gesundheit zu verbessern. Diese Behandlung umfasst verschiedene Ansätze. Erklären Sie Ihren Patienten daher, dass Änderungen des Lebensstils eine zentrale Rolle der Therapie darstellen. Dazu zählt insbesondere
- der konsequente Rauchstopp, da Rauchen als einer der wichtigsten Risikofaktoren für das Fortschreiten der pAVK gilt.
- Ergänzend spielen eine gesunde Ernährung und gegebenenfalls eine Gewichtsreduktion eine wichtige Rolle.
- Zudem müssen Begleiterkrankungen, die die pAVK verschlimmern, effektiv behandelt werden, wie Diabetes mellitus, Bluthochdruck und Hypercholesterinämie.
Pharmakologisch kommen Thrombozytenaggregationshemmer und in bestimmten Fällen auch Antikoagulantien zum Einsatz, um thrombotischen Komplikationen vorzubeugen. Je nach individueller Schmerzsituation ist eine entsprechende medikamentöse Schmerztherapie notwendig. Ein essenzieller Bestandteil der Therapie bei leichter oder moderater pAVK in den Stadien I und II nach Fontaine, ist das strukturierte Gehtraining, das die Kollateralbildung fördert und die Gehstrecke der Patienten verlängern kann.
Liegt bei Ihrem pAVK-Patienten ein UCA vor, ist die Erkrankung bereits weit fortgeschritten. In diesem Fall ist die Wiederherstellung einer ausreichenden Durchblutung nur durch eine interventionelle oder operative Maßnahme zu erreichen. Hierzu gehören:
- Perkutane Transluminale Angioplastie (PTA):
Mittels Ballonkatheter wird das Gefäß geweitet und die Gefäßinnenwand geglättet. - Stentimplantation:
Ein Stent (flexibles Drahtnetz) wird in das Gefäß eingebracht und aufgespannt, um das Gefäß offen zu halten. - (Thromb-)Endarteriektomie:
Arteriosklerotische Plaques und ggf. anhaftende Thromben werden aus dem Gefäß herausgeschält. - Legung eines Bypasses (Bypasschirurgie):
Es wird eine Umgehung für das stenosierte oder verschlossene Gefäß gelegt. Hierfür kann eine Gefäßprothese aus Kunststoff oder eine körpereigene Vene verwendet werden.
Im Artikel periphere arterielle Verschlusskrankheit (pAVK) finden Sie weitere Informationen.
In fünf praxisnahen Lernstationen vermittelt das UCA-Fortbildungspaket Fachwissen zur Behandlung und Versorgung des Ulcus cruris arteriosum – inklusive Abschlussquiz zur Lernerfolgsprüfung und Zertifikat.
Jetzt UCA-Expertin werden!Wie verläuft die Heilung eines Ulcus cruris arteriosum?
Grundsätzlich durchlaufen alle Wunden auf ihrem Weg zur Heilung drei Wundheilungsphasen: die Exsudations-, die Granulations- und schließlich die Epithelisierungsphase.
Bei chronischen Wunden wie dem UCA wird eine reguläre Heilung durch die vorliegende Grunderkrankung gestört oder verhindert und die Wundheilungsphasen werden nicht regelrecht durchlaufen. Daher sollten Sie Ihrem Patienten erläutern, dass ein UCA während seiner Heilung in jeder dieser Phasen stagnieren und sogar wieder in eine frühere Heilungsphase zurückfallen kann.
Ursächlich dafür ist beim UCA die stark eingeschränkte arterielle Durchblutung, die eine Unterversorgung des Gewebes mit Nährstoffen und Sauerstoff mit sich bringt. Dem Gewebe fehlen dadurch die Möglichkeiten zur Regeneration und die Wunde kann nicht heilen. Deshalb ist die Behandlung der Grunderkrankung essenziell.
Was sind Symptome eines Ulcus cruris arteriosum?
Das Ulcus cruris arteriosum (UCA) geht oft mit starkem Wundschmerz einher. Darüber hinaus liegen bei den Betroffenen Symptome einer fortgeschrittenen peripheren arteriellen Verschlusskrankheit (pAVK) vor wie
- starke Schmerzen in den Beinen (meist Waden) nach kurzer Gehstrecke (Claudicatio intermittens)
- Ruheschmerz (insbesondere nachts, wenn die Beine hochgelegt werden)
- Wadenkrämpfe
- Schlafmangel
- Zeichen seelischer Belastung (Unsicherheit, Körperbild- und Verhaltensänderungen)
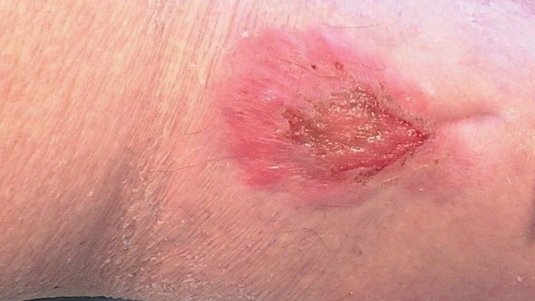
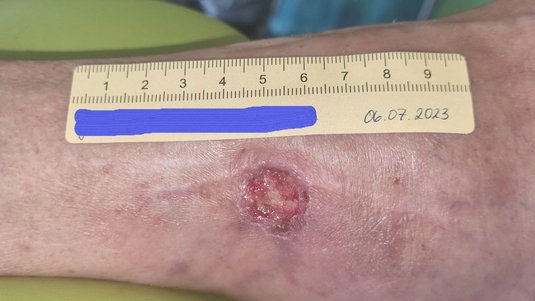
Spürbar sind zudem Temperaturunterschiede (das betroffene Bein ist kühler) und man kann häufig einen Verlust der Behaarung an Unterschenkel und Füße beobachten sowie verdickte Fußnägel mit verlangsamten Wachstum. Darüber hinaus ist häufig das Absterben von Zehen (Gangrän) zu finden, da die Zehen die ersten Körperteile sind, die eine Mangeldurchblutung zu spüren bekommen. Oft sind die Wunden wie ausgestanzt, mit klar umrissenen Wundrändern.
Die Symptome der pAVK werden ausführlich im Artikel periphere arterielle Verschlusskrankheit (pAVK) erläutert.
Bei der Diagnostik eines Ulcus cruris arteriosum sollte der Behandelnde insbesondere auf die im folgenden genannten Symptome achten.
- Ulcus bedeutet "Geschwür" oder "offene Wunde"
- cruris bedeutet des Unterschenkels
- arteriosum bedeutet arteriell bedingt
Der Begriff bezeichnet eine arteriell verursachte chronische Wunde am Unterschenkel.
Wo ist das Ulcus cruris arteriosum typischerweise lokalisiert?
Definitionsgemäß ist das Ulcus cruris arteriosum (UCA) am Unterschenkel lokalisiert. Als typische Lokalisationen gelten die Region des Außenknöchels und die Schienbeinkante.
Darüber hinaus lassen sich bei Patientinnen und Patienten mit einer fortgeschrittenen pAVK häufig Wunden oder Nekrosen an den Zehen (Gangrän) oder den Füßen finden. Da diese in der Peripherie des Körpers liegen, macht sich die Mangeldurchblutung hier als erstes bemerkbar.
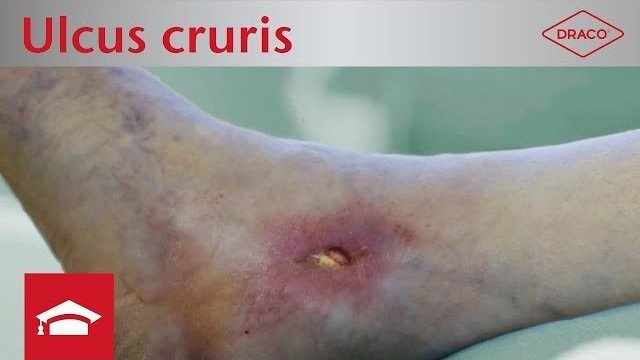
Videos zum Thema Ulcus cruris und schmerzfreier Verbandwechsel
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Wie wird ein Ulcus cruris arteriosum diagnostiziert?
Die Bezeichnung einer Wunde als Ulcus cruris (UC) gibt keine Auskunft über die zugrundeliegende Ursache. Hier kommen eine Vielzahl von Auslösern infrage (Differenzialdiagnosen des Ulcus cruris). Um die richtige Therapie zu finden und den Betroffenen fundiert helfen zu können, ist eine korrekte Diagnosestellung somit entscheidend.
Häufigste Ursache eines UC sind Gefäßerkrankungen. Da viele Menschen sowohl an einer chronischen Venenschwäche als auch einer arteriellen Durchblutungsstörung leiden, müssen beide Grunderkrankungen differenziert bewertet werden, um eine korrekte Einschätzung zu erhalten und geeignete Therapiemaßnahmen ableiten zu können.
Zur diagnostischen Abklärung eines Ulcus cruris arteriosum gehören unter anderem folgende Untersuchungen:
- Detaillierte Anamnese
- Klinische Untersuchung der unteren Extremitäten mit Inspektion, Palpation und Auskultation der Gefäße
- Bestimmung des Knöchel-Arm-Druck-Index (KADI bzw. ABPI) zur Erhebung des arteriellen Status.
- (farbcodierte) Duplexsonografie
- weitere radiologische Untersuchungen wie die Digitale Subtraktionsangiographie (DSA), eine CT-Angiographie (CTA) oder eine MR-Angiographie (MRA).
Einordnung innerhalb der pAVK-Stadien
Das Ulcus cruris arteriosum (UCA) ist eine Folge der fortgeschrittenen peripheren arteriellen Verschlusskrankheit (pAVK). In der Klassifikation nach Fontaine wird es in Stadium IV beschrieben. In der Klassifikation nach Rutherford fällt es unter das Stadium III (Kategorien 5 und 6). Die vollständigen Klassifikationen finden Sie im Artikel periphere Arterielle Verschlusskrankheit (pAVK).
Was sind die Ursachen eines Ulcus cruris arteriosum?
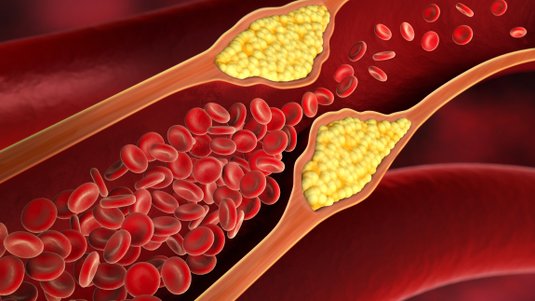
Das Ulcus cruris arteriosum (UCA) entsteht durch eine unzureichende arterielle Durchblutung der unteren Extremität, auch periphere arterielle Verschlusskrankheit (pAVK) genannt. Dieser liegt zu 95 % eine Atherosklerose zugrunde. Andere seltene Ursachen können zum Beispiel eine Vaskulitis oder eine Thrombangitis obliternas sein.
Bei der Atherosklerose kommt es zur Bildung von fett- bzw. cholesterinreichen Plaques in der Innenschicht der Arterienwände, die auch verkalken können. Sie verengen die Gefäße und schränken den Blutfluss ein.
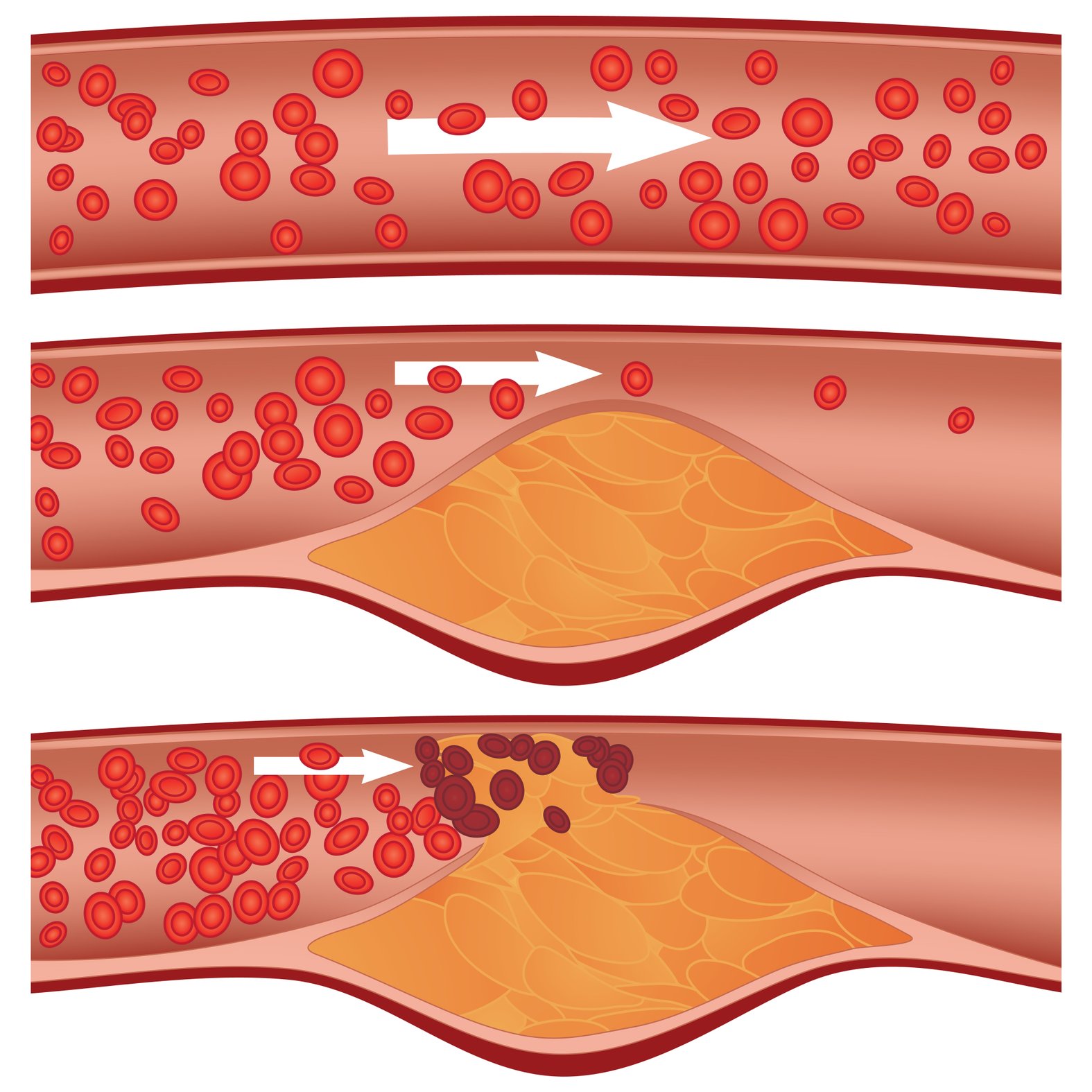
Was sind die Risikofaktoren des Ulcus cruris arteriosum?
Je weiter eine periphere arterielle Verschlusskrankheit (pAVK) voranschreitet, desto höher wird das Risiko, ein Ulcus cruris arteriosum (UCA) zu entwickeln. Umso weiter die arterielle Durchblutung eingeschränkt wird, je stärker wirkt sie sich negativ auf die Wundheilung aus, sodass auch schon kleine Bagatellverletzungen zu einer chronischen Wunden werden können. Es gilt also Verletzungen und Wunden an den Beinen unbedingt zu vermeiden.
Alle Risiken, die eine Atherosklerose begünstigen, stellen ebenfalls Risikofaktoren für eine pAVK und somit auch im weiteren Verlauf für ein UCA dar. Dazu gehören:
- Rauchen /Nikotinabusus
- arterielle Hypertonie (Bluthochdruck)
- Diabetes mellitus
- Dyslipidämie (erhöhtes LDL-Cholesterin, erniedrigtes HDL-Cholesterin, Hypertriglyzeridämie)
- familiäre Vorbelastung
- steigendes Lebensalter
- Übergewicht
- Bewegungsmangel
Vorbeugung und Prophylaxe
Die Prophylaxe eines Ulcus cruris arteriosum (UCA) bezieht sich auf die Verbesserung der arteriellen Durchblutung und Minimierung von Risikofaktoren zur Entstehung oder dem Fortschreiten einer Atherosklerose. Eine gesunde Lebensweise ist hierfür entscheidend, einschließlich einer ausgewogenen Ernährung, regelmäßiger Bewegung und einem Rauchverzicht.
Zudem ist die Kontrolle von Grunderkrankungen wie der arteriellen Hypertonie und Diabetes mellitus wichtig, um die Gesundheit der Arterien zu erhalten. Ermuntern Sie Ihre Patienten, regelmäßige ärztliche Untersuchungen wahrzunehmen, da sie helfen, mögliche gesundheitliche Probleme frühzeitig zu erkennen und zu behandeln.
Ist die arterielle Durchblutung bereits eingeschränkt, kann in frühen Stadien (Stadium I und II nach Fontaine) regelmäßige Bewegung, im Idealfall ein strukturiertes Gehtrainig, die Kollateralbildung (Entstehung von Umgehungskreisläufen) fördern und die Durchblutung der Beine verbessern. Auch das richtige Schuhwerk und eine gute Hautpflege tragen dazu bei.