Tiefe Wunden beurteilen und behandeln
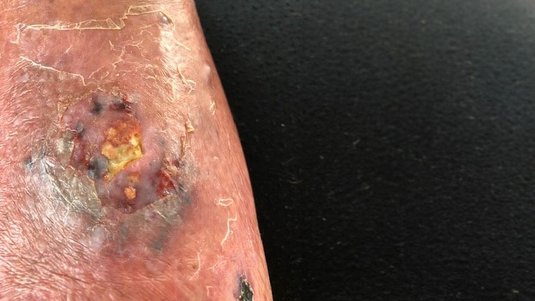
Tiefe Wunden erstrecken sich über die obersten Hautschichten (Epidermis + Dermis) hinaus. Die Gefahr, dass es zu einer Infektion kommt und die Wunde chronifiziert, ist hoch. Entsprechend wichtig ist eine sorgfältige Behandlung.
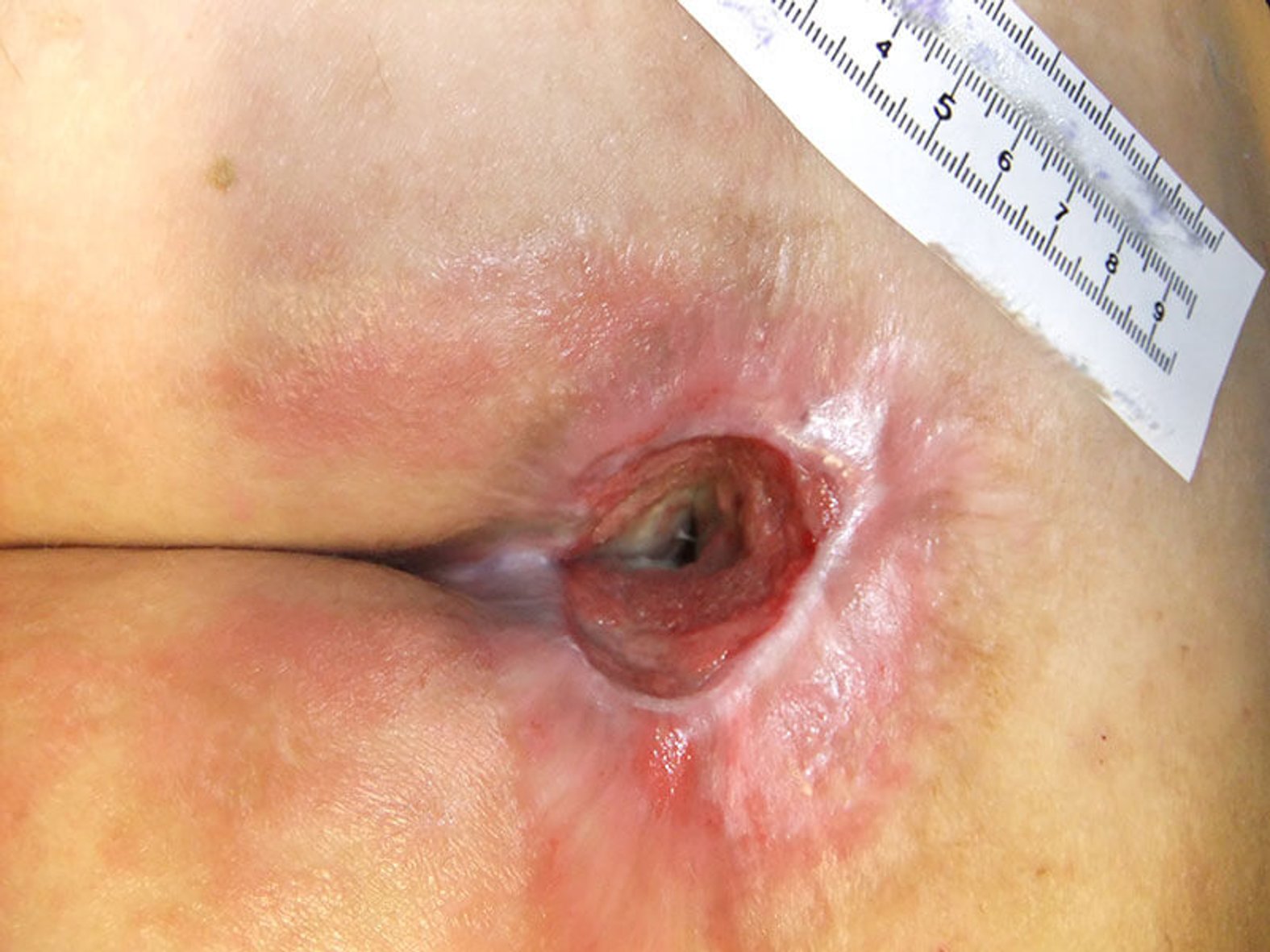
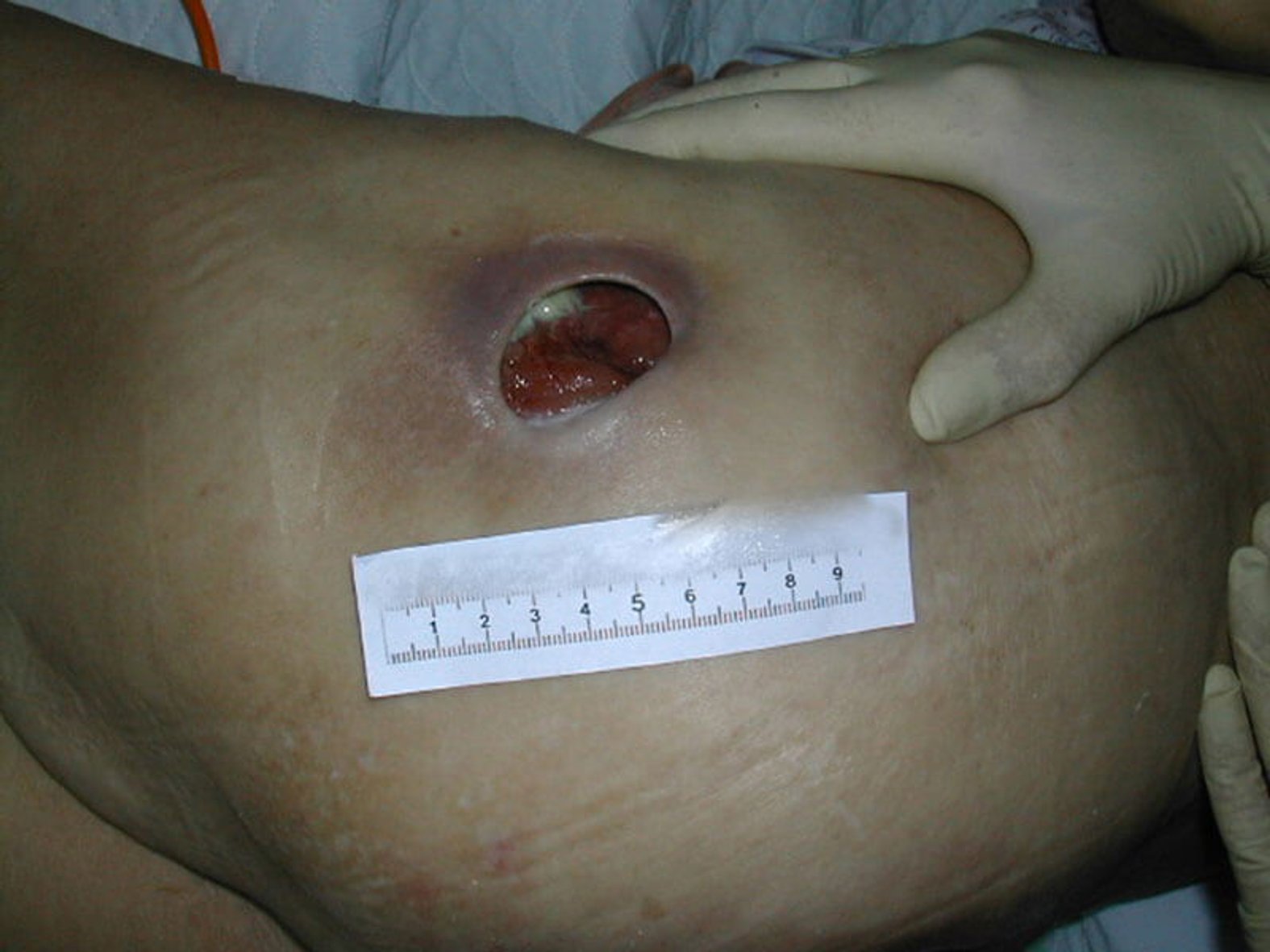
Wunden sind Störungen der Gewebeintegrität von Haut, Schleimhaut und weiteren Organen. Man unterscheidet zwischen einfachen Wunden, die sich auf die oberste Hautschicht beschränken und komplizierteren, tiefen Wunden, die sich über die Unterhaut und darüber hinaus bis zum Knochen erstrecken können.
Tiefere Wunden kommen z.B. häufig bei Druckgeschwüren, Abszess-Stellen, Wunddehiszenzen nach Operationen oder auch Biss- und Stichverletzungen vor. Ulcera, die venösen oder arteriellen Ursprungs sind, können ebenfalls diese Tiefe erreichen. Auch diabetische Fußwunden sind häufig sehr tief und gehen zudem oft mit einer Infektion einher.
Tiefe (offene) Wunde behandeln und beurteilen
Tiefe Wunden bergen besondere Risiken. So ist es möglich, dass tiefe, akute Wunden zu chronischen Wunden werden können. Dies ist häufig auf den schlecht zugänglichen Wundgrund tiefer Wunden zurückzuführen. Kommt es dort zur Vermehrung von Keimen oder einer Veränderung des idealfeuchten Wundmilieus durch zu hohes Exsudat-Aufkommen, kann sich die Entzündungsphase verlängern.
Häufig gehen tiefe Wunden mit Unterminierungen oder Taschen einher, die das tatsächliche Ausmaß der Wunde maskieren und eine fachgerechte Versorgung behindern. Auch sind bei tiefen Wunden Muskel-, Gefäß- oder Nervenläsion möglich. Aufgrund der Eindringtiefe und der Zerstörung der Hautbarriere besteht zudem eine hohe Infektionsgefahr und damit einhergehend ein erhöhtes Risiko für eine Chronifizierung der Wunde. Daher ist eine sorgfältige Behandlung notwendig, die aus den folgenden Schritten besteht.
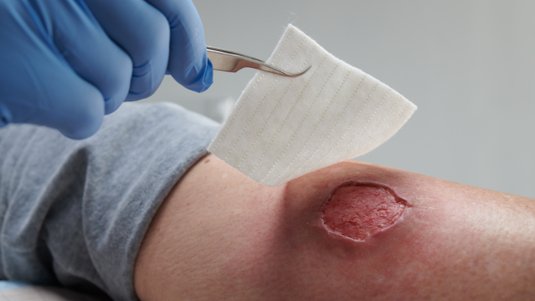
Wundreinigung
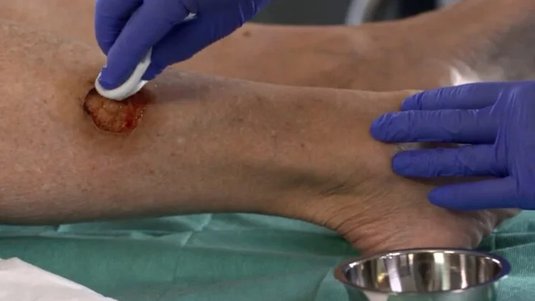
Am Anfang der Behandlung einer tiefen Wunde steht die Wundreinigung. Dabei wird die Wunde von Nekrosen, Biofilm, Wundbelägen, Verbandsrückständen und überschüssigem Exsudat befreit. Zudem kann es sein, dass das Entfernen von Fremdkörpern aus der Wunde notwendig ist. Für diesen Behandlungsschritt stehen die Methoden der mechanischen, chirurgischen oder biochirurgischen Wundreinigung zur Verfügung.
Sind Beläge und/oder Schorf entfernt und der Grund der Wunde offengelegt, kann die wirkliche Tiefe der Wunde festgestellt werden.
Sind nur die obersten Hautschichten (Epidermis und Dermis) betroffen, hat man es mit einer einfachen, oberflächlichen Wunde zu tun. Dehnt sie sich bis zur Unterhaut (Subcutis) oder noch tiefer aus, spricht man von einer tiefen Wunde.
Eine offene Wunde entsteht durch eine Verletzung der Haut. Man unterscheidet zwischen einer einfachen offenen Wunde, bei der nur die oberflächlichen Hautschichten betroffen sind, und einer komplexen offenen Wunde, die tiefere Gewebeschichten wie Muskeln, Sehnen, Knochen oder innere Organe betreffen kann.
Eine tiefe Wunde definiert sich darüber, welche Hautschichten betroffen sind. Daher ist nicht jede offene auch eine tiefe Wunde - und nicht jede tiefe eine offene Wunde. Denn wenn die Haut und darunterliegendes Gewebe eingeklemmt werden, entsteht eine sogenannte Quetschwunde, die wie Blutergüsse (Hämatome) und Prellungen zu den geschlossenen Wunden zählt. Hierbei kommt es zu einer Verletzung der tieferen Gewebeschichten bei intakter Haut.
In diesem Fallbeispiel erfahren Sie, wie die tiefe Operationswunde eines Patienten mit Wundheilungsstörung behandelt und geheilt werden konnte.
Fallbeispiel lesenAntiseptische Wundbehandlung
Im Anschluss an die Reinigung kann eine antiseptische Wundbehandlung der tiefen Wunde sinnvoll sein. Dabei sollte folgender Grundsatz gelten: Während die Wundreinigung immer erfolgen sollte, ist die antiseptische Wundbehandlung nur bei Bedarf indiziert, wie z.B. bei akuten oder infizierten Wunden.
Antiseptika wirken bakterizid oder bakteriostatisch, fungizid und viruzid und dienen der Infektionsbekämpfung. Sie werden gebrauchsfertig und rezeptfrei im Handel angeboten und beinhalten häufig die Wirkstoffe Octenidin oder Polihexanid. Die Wirkstoffe zeichnen sich durch ein breites mikrobielles Wirkspektrum und eine gute Schleimhaut- und Hautverträglichkeit aus. Die abtötende oder wachstumshemmende Wirkung von Antiseptika tritt im Allgemeinen schnell ein und hält lange an.
Konservierte Wundspüllösungen sind häufig nur niedrigkonzentriert mit Octenidin oder Polihexanid versetzt. Dadurch vermitteln die Substanzen lediglich einen konservierenden Effekt, sodass Spüllösungen nur zur mechanischen Wundreinigung und nicht als Antiseptika verwendet werden sollten.
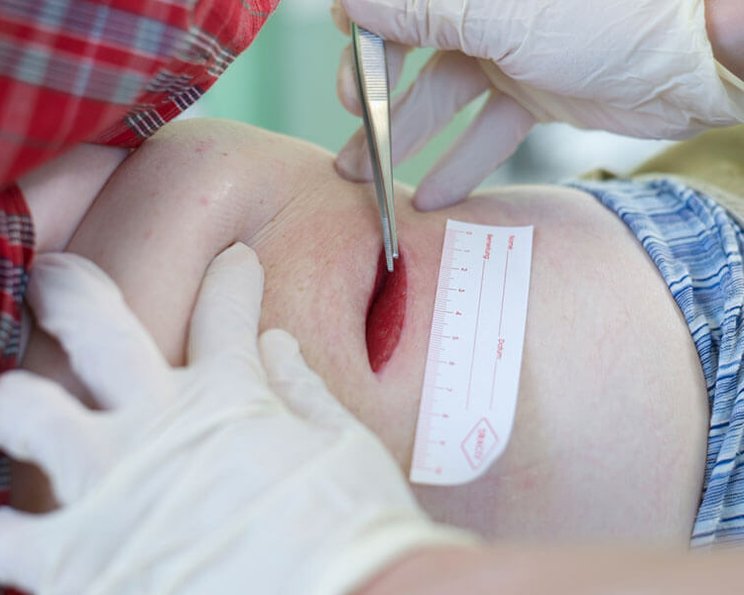
Beurteilung der tiefen Wunden und lokale Wundbehandlung
Nach erfolgter Wundreinigung und antiseptischer Wundbehandlung kann die Wunde sachgemäß beurteilt werden, sodass eine adäquate Wundauflage ausgewählt werden kann.
Gemäß dem deutschen Arzneimittelgesetz (§ 31 Absatz 1a Satz 1 SGB V) sind Wundauflagen Gegenstände, deren Hauptwirkung darin besteht, oberflächengeschädigte Körperteile zu bedecken oder deren Körperflüssigkeiten aufzusaugen.
Speziell für die Wundbehandlung tiefer Wunden gibt es keine evidenzbasierten Leitlinien - jedoch gilt die Wundtiefe als ein entscheidender Parameter. Dafür wird die Wundgröße und -tiefe, der Gewebetyp, die Phase der Wundheilung, der Grad der Kolonisation und Wundinfektion, Exsudat, Geruch, sowie die Beschaffenheit des Wundrandes und der Wundumgebung bewertet.
Eine entsprechende Wunddokumentation ist anzulegen.
Video: Wundbeschreibung - ganz einfach
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Bei der Versorgung tiefer Wunden kann zudem der Einsatz einer Drainage sinnvoll sein. Denn übermäßiges Wundsekret, aber auch andere Flüssigkeitsansammlung (etwa Blut) können die Wundheilung behindern. Eine Drainage leitet diese Flüssigkeiten aus der Wunde ab und sorgt dafür, dass sich die Wundränder zusammenziehen. So kann die Wundheilung akuter, aber auch chronischer Wunden unterstützt werden. Sobald eine Drainage jedoch nicht mehr benötigt wird, sollte sie aufgrund der potentiellen Infektionsgefahr umgehend entfernt werden.
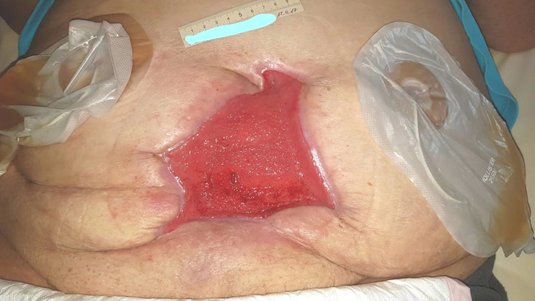
Üblicherweise sollten moderne Wundauflagen auf der Wundoberfläche anliegen. Im Fall von tiefen Wunden würde mit der Abdeckung allerdings ein Hohlraum entstehen. Grundsätzlich gilt, dass Wundauflagen Kontakt zum Wundgrund haben sollten. Dieses ist die Voraussetzung für eine optimale Wundheilung tiefer Wunden. Wundfüller werden zunächst locker in Wundhöhlen, Fistelgänge und Taschen eingelegt. Wundfüller funktionieren wie der Docht einer Kerze. Das Exsudat wird aus der Tiefe der Wunde in die Sekundärauflage abgeleitet.
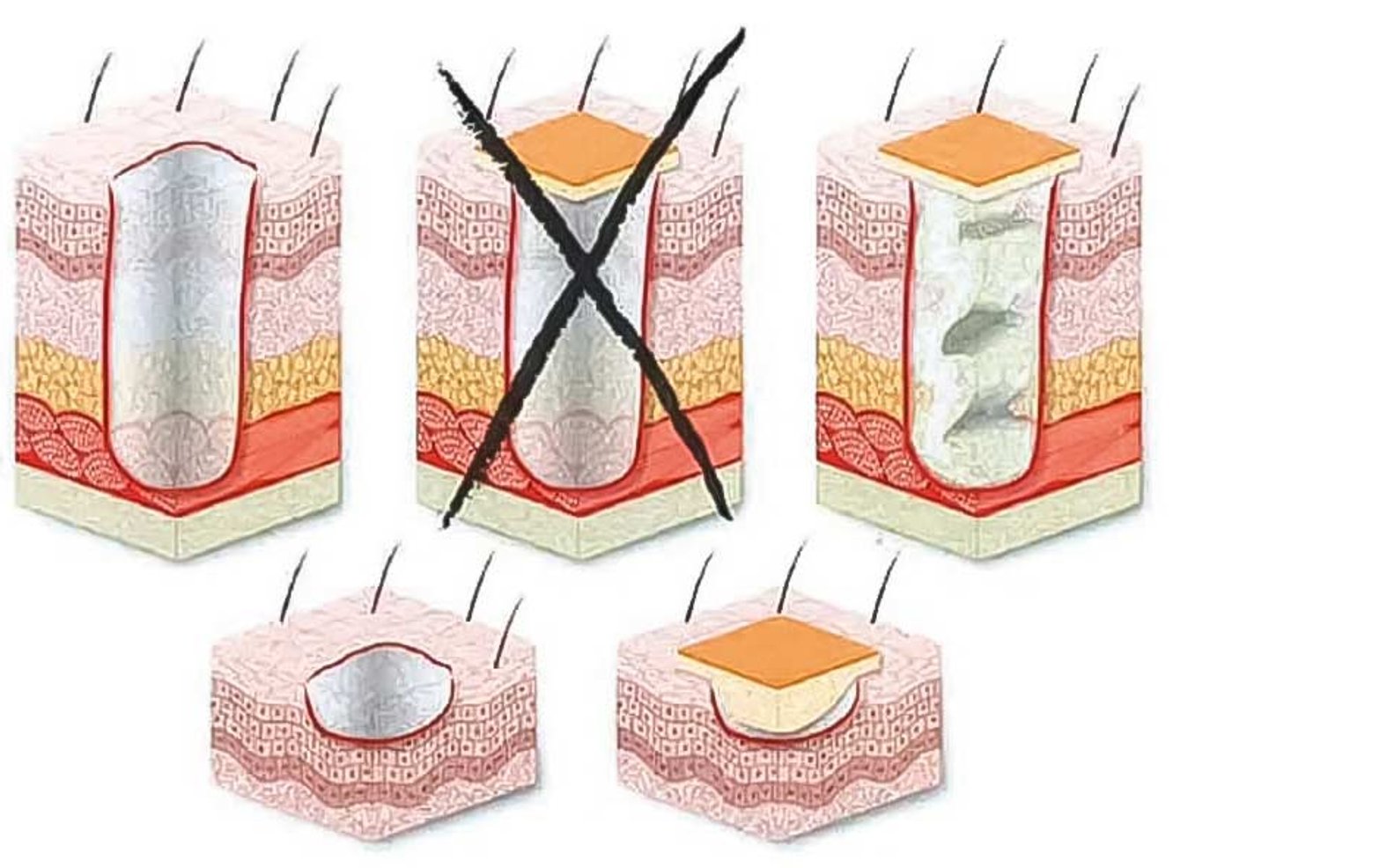
Wundfüller sind Medizinprodukte, die zum Ausfüllen von tiefen Wunden genutzt werden, um überschüssiges Exsudat aufzunehmen. Wundfüller helfen dabei, ein feuchtes Wundmilieu zu erhalten, welches die Heilung fördert, und das Infektionsrisiko reduziert. Sie bestehen aus verschiedenen Materialien wie Schaum, Alginaten oder Hydrofasern. Sie werden insbesondere zur Behandlung von offenen, tiefen oder unregelmäßig geformten Wunden eingesetzt.
WundfüllerWundfüller sollen die Wunde so lange offen halten, bis diese von unten nach oben zu granuliert ist bzw. bis die Wundauflage (z.B. ein Schaumverband) ausreicht um Kontakt zum Wundgrund zu haben. Das kann je nach Tiefe der Wunde dauern: Eine Wunde schrumpft normalerweise um etwa ein bis zwei Millimeter pro Tag. Bis sie vollständig geschlossen ist, sollten die Wundfüller alle zwei bis drei Tage gewechselt werden.
Mit Blick auf die richtige Wundversorgung bestehen gerade für tiefe Wunden zahlreiche Anforderungen an die Wundauflagen.
So sollten sie:
- die Wunde vorm Austrocknen schützen (Erhaltung eines ideal-feuchten Milieus),
- überschüssiges Exsudat aufnehmen und toxische Produkte einschließen,
- vor Wärmeverlust schützen,
- die Wundschmerzen reduzieren,
- Gefäßneubildung und Bildung des Granulationsgewebes fördern,
- vor mechanischen Einflüssen schützen,
- eine atraumatische Entfernung der Wundauflage ermöglichen,
- sich im besten Falle an die anatomischen Strukturen des Körpers anpassen.
Unabdingbar für das Zellwachstum in einer tiefen Wunde ist ein warmes und idealfeuchtes Wundmilieu, da das Granulationsgewebe im Wundgrund durch Austrocknung nicht ideal heilen kann. Zwar enthält Exsudat Abwehrzellen (Makrophagen) und Wachstumsfaktoren, die für den Zellstoffwechsel und die Zellteilung wichtig sind, jedoch können, insbesondere im Exsudat chronischer Wunden, auch wundheilungshemmende Substanzen gefunden werden. Von daher ist es wichtig, dass das verwendete Material auch überschüssiges Exsudat aufnimmt.
Video: Versorgung von tiefen Wunden – der DRACO® Videoblog
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Geeignete Wundauflagen
Es gibt eine Vielzahl von unterschiedlichen Wundauflagen für die Wundtherapie auf dem Markt. Zu den gebräuchlichsten Auflagen bei der Pflege tiefer Wunden gehören Alginatverbände, Hydrofasern, aufgeschäumtes Polyurethan (PU-Schaum) und antiseptische Hydro- oder Wundgele.
Die folgende Übersicht zeigt die verschiedenen Wundauflagen, die bei tiefen Wunden verwendet werden können, sowie deren Vor- und Nachteile.
Alginat
Indikation: Stark exsudierende Wunden, kritisch kolonisiert, OP-Wunden
Vorteile: Hohe Saugfähigkeit, hämostatisch, bleibt selten an der Wunde haften, geringere Zahl an Verbandwechseln
Nachteile: gibt unter Druck die Flüssigkeit wieder fast vollständig ab, nicht geeignet für Wunden, bei der Sehnen, Fasern und Knochen frei liegen, darf nicht über Wundränder hinaus gelegt werden (Gefahr einer Mazeration), nicht für trockene Wunden geeignet
Hydrofaser
Indikation: Exsudierende bis stark sezernierende Wunden, Wundtaschen, tiefe und chronische Wunden
Vorteile: wundreinigende Wirkung, hohe Aufnahmefähigkeit, hohes Speichervermögen, kann über die Wundränder hinaus aufgelegt werden
Nachteile: -
Schaum
Indikation: Stark exsudierende Wunden, nicht infiziert/infiziert
Vorteile: Sorgt für eine absorbierende und feuchte Wundheilumgebung, passt sich den Körperkonturen an
Nachteile: Kann an der Wunde haften bleiben, wenn Exsudat trocknet
Hydrogel/Wundgel
Indikation: Wunde mit wenig oder keinem Exsudat, nicht infiziert/kritisch kolonisiert
Vorteile: Befeuchten die Wunde, komfortabel zu tragen, fördert autolytisches Débridement
Nachteile: Benötigt Sekundärauflage, Mazeration des Wundrandes möglich
Zur speziellen Versorgung folgender tiefer Wunden lesen Sie hier mehr:
DRACO Wundassistent*
Schnell und sicher zur geeigneten Wundauflage
Haben Sie Fragen, Wünsche oder Anregungen? Wir freuen uns, wenn Sie uns Ihr Feedback über das Kontaktformular senden.
* Der Wundassistent dient der Orientierung bei der Auswahl von Wundauflagen für systematisch kategorisierbare Wunden. Grundlage sind zum einen Ihre Angaben in der Wundbeurteilung und zum anderen die sich aus der Fachliteratur ergebenden Empfehlungen, wie Wunden der von Ihnen beschriebenen Spezifikation im Normalfall versorgt werden sollten. Eine Liste der im Rahmen des Wundassistenten verwendeten Fachliteratur finden Sie hier. Auf der Basis der sich aus der Fachliteratur ergebenden Empfehlungen erhalten Sie sodann unverbindliche Produktvorschläge, die abhängig von der Wundgröße variieren.
Bitte beachten Sie, dass die Produktvorschläge des Wundassistenten im Wesentlichen auf Ihrer Wundbeurteilung basieren und keinesfalls eine Therapieempfehlung darstellen. Der Wundassistent ersetzt weder eine persönliche Wundanalyse und Diagnostik noch die Therapieentscheidung des Arztes. Eine Wunde muss immer im Gesamtzusammenhang gesehen und eine entsprechende Kausaltherapie durchgeführt werden. Zu beachten sind ferner die Wundphase sowie etwaige Unverträglichkeiten des Patienten.
Alginatverbände/-kompressen
Alginatverbände/-kompressen
Alginatverbände bestehen aus Alginsäuren, die aus der Rot- (Rhodophyceae) oder Braunalgen (Phaeophyceae) gewonnen wird. Die gewonnenen Fasern werden zu Kompressen oder Gelen verarbeitet. Sie sind biologisch abbaubar, hydrophil, nicht haftend und hoch absorbierend.
Alginate eignen sich vor allem zum Einsatz in der Wundbehandlung aufgrund ihrer Eigenschaft, Flüssigkeiten aufnehmen zu können, die etwa dem 20-fachen ihres Eigengewichtes entsprechen. Das funktioniert wie folgt: Wenn das unlösliche Kalziumsalz des Alginatverbands/-Kompresse mit dem Exsudat der Wunde in Kontakt kommt, wird ein lösliches Natriumsalz hergestellt und dabei ein hydrophiles Gel als Nebenprodukt gebildet. Dabei werden Bakterien in die Gelstruktur eingeschlossen. Das Ausmaß und die Geschwindigkeit der Gelbildung sind abhängig von der absorbierten Sekretmenge und von der Struktur der Fasern.
Je nach Produkt wird zusätzlich Kalzium, Zink oder Mangan an das Wundmilieu abgegeben.
Das Draco-Sortiment beinhaltet den Alginatverband DracoAlgin. Dieser kommt bei tiefen Wunden wie z.B. Dekubitus, dem Diabetischen Fußsyndrom, Ulcus cruris, sekundären Wundheilungsstörungen, iatrogenen Wunden, Spalthautentnahmen, Platzwunden, Bisswunden sowie Verbrennungen bis zum 2. Grad zum Einsatz.
Hydrofaser
Hydrofaser-Wundauflagen sind gelbildende Faserverbände aus Carboxylmethylcellulose, die wahlweise mit Silber versetzt sind. Die Besonderheit der Hydrofaser bestehen in seiner wundreinigenden Wirkung, der hohen Absorptionskraft bei Kontakt mit Wundexsudat und seinem hohen Speichervermögen.
Durch das Anschwellen der (Hydro-)Fasern werden Bakterien und Zelltrümmer eingeschlossen. Die Gelbildung verhindert das Verkleben der Wunde und ermöglicht eine schmerzarme Entfernung der Wundauflage. Die speziellen Hydrofasern nehmen das Exsudat vertikal auf und reduzieren dadurch das Mazerationsrisiko.
Hydrofaser-Wundauflagen kommen bei den Indikationen exsudierende, mäßig bis stark sezernierende Defekte, schmierig belegte Wunden, Wundtaschen, tiefen oder chronischen Wunden zum Einsatz. Dargereicht werden sie als Kompressen oder Tamponaden.
Polyurethanschaum
Wundauflagen aus reinem Polyurethan-Schaumstoff (PU-Schaum) sind weich, stark saugfähig, halten die Wundoberfläche feucht und ermöglichen einen freien Luft- und Wasserdampfaustausch.
Die Hauptvorteile von Schaumstoffverbänden liegen in ihrer Verwendbarkeit. Sie können sich an die Größe und Form der Wunde anpassen und können bis zu sieben Tage getragen werden. Zudem bleiben sie nicht an der Wundoberfläche haften und können somit leicht zur Reinigung entfernt werden. Da sie undurchsichtig sind, ermöglichen Schaumstoffverbände nur eine begrenzte Inspektion. Ein Exsudatraster auf der Rückseite ermöglicht eine Einschätzung der Exsudatmenge, jedoch ist die Begutachtung des Wundgrunds nicht möglich. Zudem kann ihre hohe Absorptionseigenschaft auch ein Nachteil sein, da sie das Wundbett austrocknen können, wenn die Wunde zu trocken ist.
Das Angebot an PU-Schäumen für die Wundabdeckung ist vielfältig. Das Draco Sortiment beinhaltet DracoFoam, DracoFoam haft, DracoFoam haft sensitiv, DracoFoam Infekt, DracoFoam Infekt haft und DracoFoam Infekt haft sensitiv). Zudem werden Varianten in anatomischer 3D-Form angeboten: DracoFoam Ferse, DracoFoam Zehenkappe, DracoFoam Infekt Ferse. Überdies hinaus gibt es PU-Schaum, der in Wundhöhlen eingebracht wird (Cavity-Verband zum Auskleiden von unterminierten, granulierenden Wundhöhlen und Taschen). Dieser darf nur locker eingelegt werden und maximal zwei Drittel der Wunde ausfüllen, da der Schaum beim Aufquellen frisches Gewebe auseinandertreiben und beschädigen kann.
Aufgrund seiner Eigenschaften eignen sich Schaumstoffe idealerweise zur Versorgung akuter und chronischer, mäßig bis stark exsudierender Wunden in der Exsudations- und Granulationsphase, bei oberflächlichen Wunden, Ulcus cruris, Dekubitus, Diabetischem Fuß, Verbrennungen 2. Grades sowie Hautspendearealen.
Hydrogelverbände
Hydrogele sind erhältlich als Gele, Kompressen oder imprägnierte Gaze, in chemisch stabiler als auch abbaubarer Form. Hydrogel-Verbände bestehen üblicherweise aus einem hydrophilen Polymer, meist einem Stärke-Polymer wie Polyethylenglykol, und aus bis zu 80% Wasser. Ihr hoher Wassergehalt gibt ihnen die Möglichkeit, die Flüssigkeit zu rehydrieren. Zudem sind sie semipermeabel für Wasserdampf und Gase. Ihr kühlender Effekt beim Auftragen wirkt zusätzlich schmerzlindernd und beruhigend.
Hydrogele wirken auf belegtes Gewebe durch autolytisches Débridement und erleichtern so die Bildung von Granulationsgewebe. Ein möglicher Nachteil ist das Risiko einer Mazeration des Wundrandes.
Hydrogel-Verbände bestehen üblicherweise aus einem hydrophilen Polymer, meist einem Stärke-Polymer wie Polyethylenglykol, und aus bis zu 80% Wasser.
Welche Sekundärwundauflagen gibt es für tiefe Wunden?
Als Sekundärwundauflage eignen sich:
- PU-Schaum ohne Haftrand (DracoFoam)
- PU-Schaum mit Haftrand (DracoFoam haft, DracoFoam haft sensitiv )
- Bei bakteriell belasteten Wunden fein- oder grobporiger PU-Schaum mit Polihexanid ohne Haftrand (DracoFoam Infekt) oder mit Haftrand (DracoFoam Infekt haft, DracoFoam Infekt haft sensitiv)
- Hydrofaser
- Saugkompressen
- Aktivkohleauflagen
- Superabsorbierende Wundauflagen (DracoSuperabsorber)
Eine Gaze ist ein leichtes, gitterartiges Gewebe aus grobmaschigen Cellulose- oder Kunstfasern, das zur Wundversorgung und zur Tamponade genutzt wird. Die Maschenweite erlaubt das ungehinderte Abfließen des Exsudates. Damit die Wundgaze so wenig wie möglich am Wundgrund kleben bleibt, ist sie häufig mit wasserabweisenden Fettsalben, Öl-in-Wasser-Emulsionen oder Silikon beschichtet. Zudem verhindert die Beschichtung das Verkleben der Wundoberfläche mit einer darüber liegenden Kompresse.
Die Gaze kann aus verschiedenen Materialien bestehen: Häufig kommt Baumwolle zum Einsatz, aber auch Viskose, Polyurethan oder Polyester haben ihre Vorteile. Die saugfähige Gaze wird teilweise in Verbindung mit Salben oder antiseptischen Lösungen genutzt.
Das DRACO® Tiefe-Wunden-Quiz
Entstehung und Hintergrundfaktoren tiefer Wunden
Eine tiefe, akute Wunde kann chronisch werden, wenn die Wundheilung über die sequenziellen Heilungsphasen nicht voranschreitet. Das ist häufig auf den schlecht zugänglichen Wundgrund tiefer Wunden zurückzuführen. Kommt es dort zur Vermehrung von Keimen oder einer Veränderung des idealfeuchten Wundmilieus durch zu hohes Exsudat-Aufkommen, wird die Entzündungsphase verlängert.
Weitere Faktoren, die die Pflege tiefer Wunden erschweren, sind wiederholte Episoden von Minderdurchblutung oder komplette Gefäßverschlüsse, wie es bei Druckgeschwüren, venösen, arteriellen und diabetischen Ulcera der Fall ist. Eine schlechte Ernährung der Patienten, weitere Grunderkrankungen, ein schwacher Immunstatus oder die Verwendung ungeeigneter Antiseptika und Wundauflagen können zusätzliche Faktoren für eine gestörte Wundheilung sein.
Achtung: Häufig gehen tiefe Wunden mit Unterminierungen oder Taschen einher, die das tatsächliche Ausmaß der Wunde maskieren und eine fachgerechte Versorgung behindern.