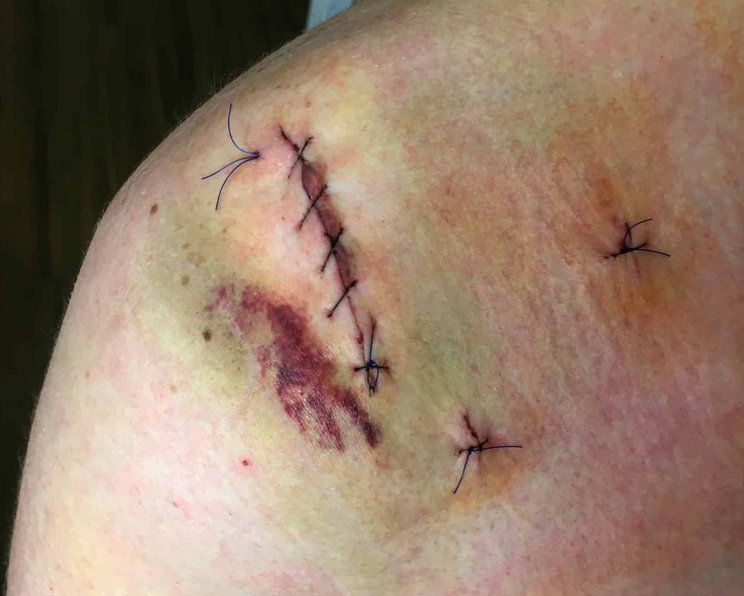
Operationswunden
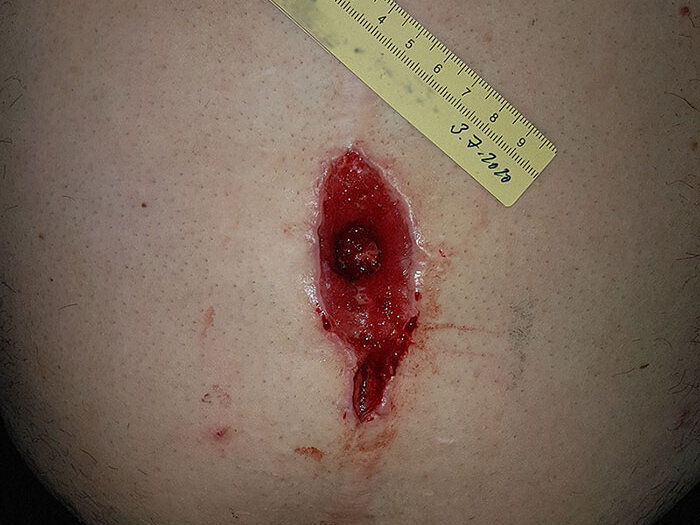
OP-Wunden sind meist mit einem Skalpell kontrolliert zugefügte Schnittwunden, die bei den meisten Operationen entstehen. Wir zeigen, wie Sie die Wunden nach der OP optimal versorgen und einer Wundheilungsstörung vorbeugen.
OP-Wunden heilen in der Regel primär. Das heißt, dass der Chirurg die Wundränder nach der OP so positioniert, dass sie glatt beieinander liegen und komplikationslos unter Ausbildung einer unauffälligen Narbe heilen können. Es ist Aufgabe der postoperativen Wundversorgung und -pflege, diesen Prozess der Wundheilung bestmöglich zu unterstützen. Heilt die Wunde dennoch schlecht, können Komplikationen bzw. eine Wundheilungsstörung auftreten – häufige Symptome sind Schwellungen, Eiter, Entzündungen oder Blutungen. In diesem Fall kommen weitere Behandlungsmaßnahmen zum Einsatz.
Behandlung: Postoperative Wundversorgung
Nicht-infizierte OP-Wunden werden in der Regel primär durch Nähte oder Klammern geschlossen und mit sterilen Pflastern abgedeckt. Wenn eine Infektion droht, kann aber auch eine sekundäre, offene Wundheilung sinnvoll bzw. angebracht sein.
Primär heilende OP-Wunden
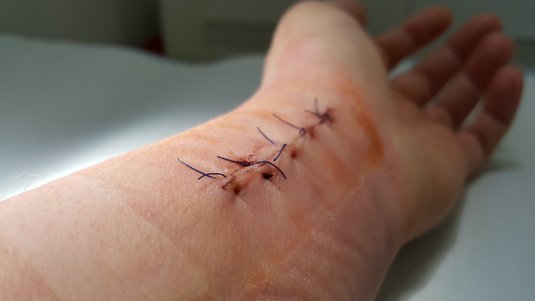
Der Chirurg schließt die Wunde am Ende der OP durch Nähte, Klammern oder Strips. Bei stark sezernierenden oder blutenden Wunden wird nach dem Eingriff zusätzlich eine Wunddrainage durchgeführt, um vorübergehend Flüssigkeit aus dem Körper zu leiten. Die Drainagen werden meist am zweiten, spätestens am vierten oder fünften postoperativen Tag wieder entfernt, um ein Infektionsrisiko zu minimieren. Kleine OP-Wunden, beispielsweise nach Biopsien, können auch offen, ohne primären Wundverschluss, weiterbehandelt werden.
Operationswunden gehören in die Gruppe der iatrogenen Wunden. Iatrogene Wunden sind definiert als Verletzungen, die durch operative-, diagnostische oder therapeutische Eingriffe hervorgerufen werden. Dazu gehören unter anderem Inzisionen, Punktionen, Gewebeentnahmen (Spalthaut) und Laserbehandlungen.
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Informationen zu OP-Wunden ab 1:22
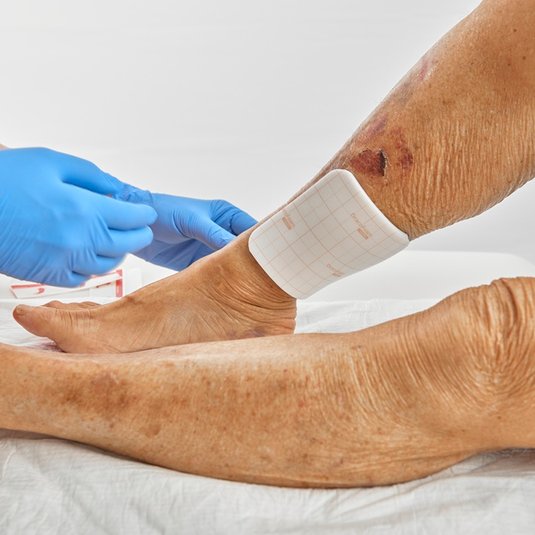
Am Ende der OP wird eine primär verschlossene, nicht sezernierende Operationswunde mit geeigneten Wundschnellverbänden oder Kompressen für mindestens 2 bis 3 Tage steril abgedeckt. Dafür eignet sich insbesondere ein steriles Pflaster aus der DracoPor-Serie oder die Draco Vlieskompresse steril sowie die DracoFix Mullkompresse steril in Kombination mit einer Fixierung. Diese Wundauflagen schützen die Wunde vor Kontaminationen und absorbieren Wundsekret während der ersten postoperativen Heilungsphase (Exsudationsphase). In den späteren Wundheilungsphasen kommen weitere Wundauflagen zum Einsatz, um die Wunde je nach Phase gezielt zu versorgen.
Bei einer starken Durchfeuchtung, Verschmutzung oder Lageverschiebung der Auflagen, sollten diese unverzüglich ausgetauscht werden. Bis zur Entfernung von Nahtmaterial oder Klammern werden die Wundverbände ansonsten alle 2–3 Tage ausgetauscht. Beim Verbandwechsel ist auf eine sterile Vorgehensweise zu achten. Unter anderem eignen sich hierfür die Non-Touch-Technik oder sterile Handschuhe. Die Kollagenfasern im Narbengewebe sind mehrere Wochen nach Wundverschluss noch aktiv und können mit Hilfe einer Narbenpflege oder Narbenmassage eine unauffällige Narbenbildung positiv beeinflussen. Das empfindliche Narbengewebe sollte auch mit Sonnencreme vor schädlicher UV-Strahlung geschützt werden.
Sekundär heilende OP-Wunden
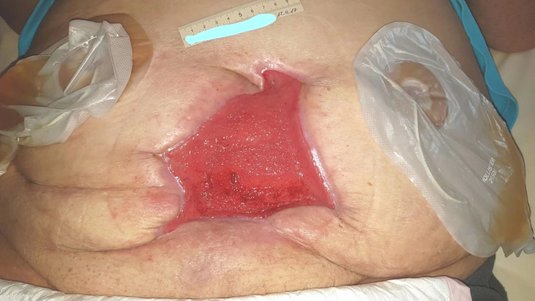
Nicht alle OP-Wunden heilen primär. Wenn das Risiko einer Infektion hoch ist oder ein großer Verlust von Gewebe vorliegt, sollte die Wunde offen gelassen werden.
In diesem Fall heilt die Wunde unter Gewebsneubildung von innen heraus sekundär und wächst schließlich vom Wundrand aus zur Wundmitte zusammen. Auch wenn Komplikationen im Anschluss an die OP auftreten, kann die Wunde häufig nicht primär heilen. Vor allem bakterielle Wundinfektionen sind nach operativen Eingriffen eine mögliche Folge, weil auch höchste Hygienestandards keine vollständige Keimfreiheit erreichen. Eine solche Infektion kann zu einer Entzündung der Wundnähte führen, was in der Regel das Ziehen der Fäden und eine anschließende offene bzw. sekundäre Wundheilung notwendig macht. Risikofaktoren für eine postoperative Wundinfektion sind vor allem vorhandene Grunderkrankungen wie z. B. Diabetes mellitus sowie ein geschwächtes Immunsystem.
Eine sekundäre Wundheilungsstörung kann den Heilungsprozess zusätzlich verzögern und den Krankenhausaufenthalt verlängern. Vor diesem Hintergrund ist die optimale Unterstützung der sekundären Wundheilung von erheblicher Bedeutung für den erfolgreichen Ausgang einer OP. Ziel der Behandlung ist ein rascher Wundverschluss mit einem guten funktionellen und ästhetisch möglichst ansprechendem Ergebnis. Dazu zählen die Reinigung der Wunde sowie je nach Art der Wunde das Entfernen von anhaftendem, abgestorbenem oder kontaminertem Gewebe (Debridement). Die regelmäßige Wundreinigung dient der Infektionsvorbeugung und der Herstellung guter Heilungsvoraussetzungen. Das Debridement befreit die Wunde von Belägen wie z.B. nekrotischem und fibrinösem Gewebe und verbessert so die Bedingungen für eine rasche Wundheilung. Grundsätzlich sollte die Wunde regelmäßig auf Wundbeläge und Anzeichen einer Infektion kontrolliert werden.
Auch der Wahl der geeigneten Wundauflage kommt eine große Bedeutung im Hinblick auf einen optimalen Wundheilungsprozess zu. Die ideale Wundabdeckung sollte ein feuchtes Wundmilieu erhalten, undurchlässig für Wasser und Bakterien sein und einen atraumatischen Verbandwechsel ermöglichen.
Risiko für postoperative Komplikationen verschiedener Operationsformen
- Hochrisikoeingriffe sind Herzklappenersatz, Aortenprothesen, Brustimplantate, Organtransplantationen oder besonders zeitintensive OPs.
- Mit einem mittleren Risiko sind viszeralchirurgische, orthopädische oder gefäßchirurgische OPs, größere OPs am Auge, Hals-Nasen-Ohren (HNO)- oder Mund-Kiefer-Gaumen (MKG)-Chirurgie und interventionelle OPs mit extravasal eingebrachten Implantaten (z.B. Schrittmacher) verbunden.
- Ein geringes Risiko haben kleinere OPs am Auge oder interventionelle OPs der Radiologie bzw. Kardiologie. Kleine OPs an Haut/ Subkutis oder in der Mundhöhle sind nur minimal risikoreich. Zu den patientenspezifischen Risikofaktoren gehören bestehende Grunderkrankungen wie Diabetes mellitus, Niereninsuffizienz oder eine Immuninkompetenz.
- Hydrokolloide wie DracoHydro schaffen ein feuchtes Wundmilieu und sind durchlässig für Gase, nicht aber für Wasser, Schmutz und Keime.
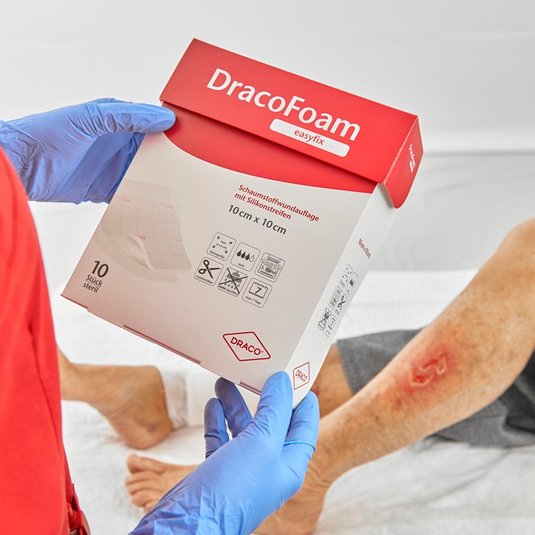
- Schaumstoffe wie DracoFoam sind ideal zur Abdeckung akuter und chronischer Wunden, zur Aufnahme und Speicherung von Wundexsudat sowie zur Erhaltung eines feuchten Wundmilieus geeignet.
- Alginate wie DracoAlgin bieten sich bei stark exsudierenden oder infizierten Wunden an.
- Hydrofasern wie DracoHydrofaser sind ebenfalls bei stark exsudierenden oder infizierten Wunden gut geeignet.
- Superabsorber wie DracoSuperabsorber eignen sich für besonders stark exsudierende Wunden und ermöglichen eine geringere Frequenz der Verbandwechsel.
Auf einen Blick: Unsere Draco®-Wundauflagen zur Behandlung einer sekundären Wundheilungsstörung:
Passende WundauflagenProphylaxe: Wie kann man bei OP-Wunden einer Wundheilungsstörung vorbeugen?
Ein qualitativ hochwertiges Hygienemanagement im OP und das Einhalten von Nachsorgemaßnahmen können postoperativen Wundkomplikationen vorbeugen.
Das Auftreten von Wundkomplikationen kann durch folgende Aspekte maßgeblich beeinflusst werden:
- die Art und Dauer der Operationsvorbereitung
- den Hygienestatus und
- der Qualität des Hygienemanagements im OP
Eine unpassende Operationstechnik, schlechte Schnittführung, falsches Nahtmaterial oder Nahttechnik können die Wundheilung verzögern und zu einer verstärkten Narbenbildung beitragen. So ist beispielsweise schon die Form der Nadelspitze bei der Schonung des Weichgewebes entscheidend. Wenn die Biegung der Nadel nach innen geschliffen ist, kommt es leicht zum Geweberiss. Bei nach außen scharf geschliffenen Nadeln kommt dies nicht vor.
Insgesamt ist die Dauer des stationären Aufenthaltes nach chirurgischen Eingriffen in den letzten Jahren kürzer geworden. Zudem werden Operationen immer häufiger ambulant durchgeführt. Deshalb ist es wichtig, die Patienten aufzuklären, worauf sie im Einzelnen nach einer OP achten müssen und welche Nachsorgemaßnahmen erforderlich sind. Viele Patienten sind auf eine regelmäßige Medikamenteneinnahme angewiesen. Bei einigen Medikamenten sollte, in Absprache mit dem behandelnden Arzt, auf eine prä- und postoperative Einnahme verzichtet werden, um die Gefahr von Nachblutungen oder einer weiteren Operation zu umgehen. Dazu gehören vor allem blutgerinnungshemmende Arzneimittel wie Acetylsalicylsäure.
Das Einhalten von Hygieneregeln kann Komplikationen wie einer Wundinfektion oder Wunddehiszenz vorbeugen. Einen zusätzlichen Schutz bieten wasserfeste Pflaster wie DracoPor Waterproof. Die dampfdurchlässigen und wasserfesten Wundauflagen schützen die Wundnaht vor Nässe bei korrekter Anwendung und faltenfreier Aufbringung. Aseptische Wunden sind üblicherweise nach 24 Stunden geschlossen, wodurch das Duschen oder Waschen mit sauberem Leitungswasser, Seife oder Duschgel und dem zusätzlichen Schutz vor Nässe nach Ablauf dieser Frist problemlos möglich ist. Auf Vollbäder, Schwimmen und Saunagänge sollten die Patienten bis zur Entfernung des Nahtmaterials verzichten. Auch schwere körperliche Anstrengungen sollten sie zunächst vermeiden. Der Zeitpunkt, ab dem sportliche Aktivitäten, Duschen, etc. aufgenommen werden können, ist individuell und sollte von der Ärztin oder dem Arzt festgelegt werden.
Wie lang ist die Heilungsdauer von OP-Wunden?
Die Heilungsdauer von OP-Wunden ist immer davon abhängig, an welcher Stelle des Körpers der Schnitt gemacht wurde.
Je nach OP-Umfang und wo sich die OP-Wunde befindet, verändert sich auch die Wundheilungsdauer. An den Stellen des Körpers, die viel bewegt werden, kann sich die Wundheilung deutlich verzögern. Beim Bauchschnitt z. B. dauert die komplette Wundheilung meistens ca. 4 bis 6 Wochen.
Zudem gibt es noch weitere Einflussfaktoren, wie beispielsweise:
- Gesundheitszustand der Patientin/des Patienten
- Andere einflussnehmende Erkrankungen
- Alter der Patientin/des Patienten
- Einnahme von Medikamenten
- Versorgung der Wunde im Alltag
- Größe des Schnitts/der Wunde
Wann und wie werden Fäden gezogen?
Der Zeitpunkt des Fadenziehens ist abhängig vom Fortschritt der Wundheilung. Auch das Nahtmaterial spielt eine Rolle.
Individuell auf den Patienten abgestimmt empfiehlt der Chirurg, wann Fäden gezogen werden. In der Regel handelt es sich um den postoperativen Tag 10–14. In mechanisch belasteten Bereichen, wie beispielsweise den Gelenken, an der Brust oder bei größeren Wunden, verbleibt der Faden oftmals etwas länger. Bei Infektionsverdacht muss der Faden hingegen unverzüglich gezogen werden. Fadenabdrücke auf der Haut, das sogenannte Strickleitermuster, kann durch eine frühe Fadenentfernung vermieden werden. Jedoch sollte der Faden nicht vorzeitig gezogen werden. Die Stabilität der Wunde hat immer Vorrang vor der Optik.
Für die optimale Wundheilung nach einer Operation ist die Wahl des Nahtmaterials mitentscheidend. Es kann anhand des Fadenaufbaus in monofil und polyfil unterteilt werden. Zudem stehen resorbierbare und nicht-resorbierbare Nähte zur Verfügung. Nahtmaterial kann natürlichen Ursprungs sein, beispielsweise aus Seide, oder aus synthetisch hergestellten Polymeren bestehen.
Vorteile von monofilen Fäden sind eine glatte, geschlossene Oberfläche, keine Kapillarität, ein weicher Durchzug durch das Gewebe und Längselastizität. Polyfiles Nahtmaterial besteht aus verflochtenen, verdrehten oder gezwirnten Monofilamentbündeln. Ihr Vorteil ist ein hervorragender Knotensitz. Aufgrund ihrer Sägewirkung und Kapillarität besteht jedoch die Gefahr einer Keimverschleppung, weshalb den monofilen Nähten üblicherweise der Vorzug gegeben wird.
Resorbierbare Fäden werden verwendet, wenn die Entfernung der Naht schwierig oder unmöglich ist. Resorbierbares Nahtmaterial besteht meist aus Polyglactin. Der Abbau dieses Materials verläuft hydrolytisch, die Fäden lösen sich in wässriger Umgebung auf. Die vollständige Resorptionszeit beträgt zwischen 42 und 70 Tagen.
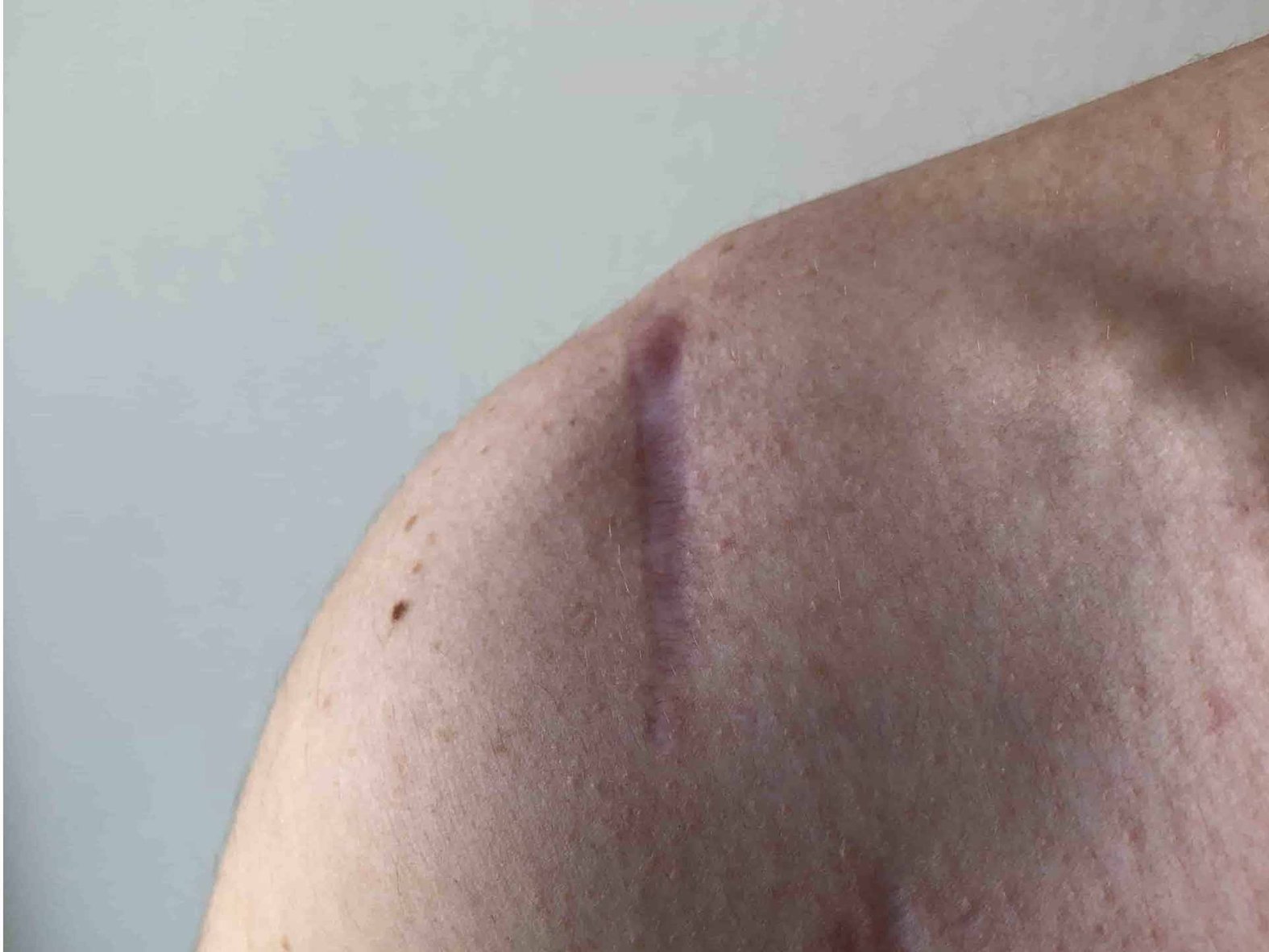
Welche Komplikationen können postoperativ auftreten?
Häufig auftretende Komplikationen von OP-Wunden sind Nachblutungen, Wundinfektionen und Entzündungen.
Nachblutungen
Nachblutungen sind unerwünschte Blutungen, die nach einer OP vor allem als innere, nach außen nicht sichtbare Blutungen auftreten können. Mögliche Ursachen sind z. B. hoher Blutdruck, eine instabile Naht oder eine Gerinnungsstörung. Eine Nachblutung kann einen erneuten operativen Eingriff erforderlich machen.
Postoperative Wundinfektion
Infektionen und entzündete Wunden zeigen sich meist zwischen dem dritten und fünften postoperativen Tag. Symptome von eventuellen Komplikationen sind Rötungen, Schwellungen, Schmerzen oder Überwärmung. Sport oder mechanische Belastung kann anhaltenden Druck auf die Wunde ausüben oder zu Zug an den Wundnähten führen. Dies beeinträchtigt die Wundheilung und im schlimmsten Fall klaffen die Wundränder auseinander (Dehiszenz). Dehiszenz kann auch eine Folge von Infektionen oder zu engen oder zu früh entfernten Nähten sein.
Nekrosen
Wundrand- und Weichteilnekrosen entstehen durch eine verminderte Durchblutung des betroffenen Hautareals. Ursächlich für das Auftreten von Nekrosen sind eine zu feste Nahttechnik, eine ungünstige Schnittführung, iatrogene Traumatisierung, Hämatome oder Serome. Ein erhöhtes Nekroserisiko haben Patientinnen oder Patienten mit Diabetes mellitus oder Arteriosklerose.
Wie versorge ich eine OP-Wunde zu Hause?
Nach Erstversorgung der Wunde durch den Arzt muss der Betroffene die Wunde auch zu Hause durch einen hygienischen Verbandwechsel versorgen und somit schützen.
Wie oft sollte ein Verbandwechsel durchgeführt werden?
Welche Wundauflage ist die Richtige?
Wie führe ich einen Verbandwechsel durch?
Patienten können nach einer Operation in der Regel wieder frühzeitig sicher duschen, wie Studien belegen. Je nach Operation können saubere und sauber kontaminierte Wunden schon 48 Stunden nach OP sicher geduscht werden.
Ausführlichere Informationen:
Duschen mit Wunden