Fallbeispiel: Postoperative Wundheilungsstörung mit Infektion
Etwa 1,5 Jahre nach der operativen Behandlung eines Schlüsselbeinbruchs wurde bei einem Patienten eine Metallentfernung durchgeführt. Die so entstandene Wunde infizierte sich, woraus eine Wundheilungsstörung resultierte. Im Fallbeispiel erfahren Sie, wie die Wunde versorgt wurde, sodass eine vollständige Heilung in nur 6 Wochen erreicht werden konnte.
Patient
männlich, 32 Jahre
Führende Wundursache
Operationswunde nach Metallentfernung
Risikofaktoren für die Wundheilung
keine
Lokalisation der Wunde
Schulter, rechts
Infizierte Wunde
ja
Wundart
iatrogen
Wundgrund
Fibrinbeläge, Biofilm, Hypergranulation, Granulationsgewebe, Epithelgewebe
Wundumgebung
gerötet
Wundrand
Taschenbildung
Exsudation
schwach bis mäßig
Ausgangssituation
Aufgrund einer operativen Metallentfernung nach einem zurückliegenden lateralen Schlüsselbeinbruch kam es bei dem Patienten zu einer lokalen Infektion der Operationswunde, aus der eine Wundheilungsstörung resultierte. Im weiteren Wundheilungsverlauf kam es noch zu zwei weiteren Komplikationen: Taschenbildung und Hypergranulation.
Sie haben eine besonders interessante Wunddokumentation, aus der Kolleginnen und Kollegen etwas lernen können? Perfekt! Dann kontaktieren Sie uns einfach und teilen Sie Ihre Erfahrung mit uns und anderen MFA.
Schreiben Sie unsAnamnese
Diagnose
Therapie
Behandeln Sie selbst eine Wunde mit DRACO®-Produkten? Dann dokumentieren Sie jetzt die Anwendung und helfen Sie uns dabei, unsere Produkte stetig zu verbessern.
Zur AnwendungsdokumentationDokumentierter Wundverlauf
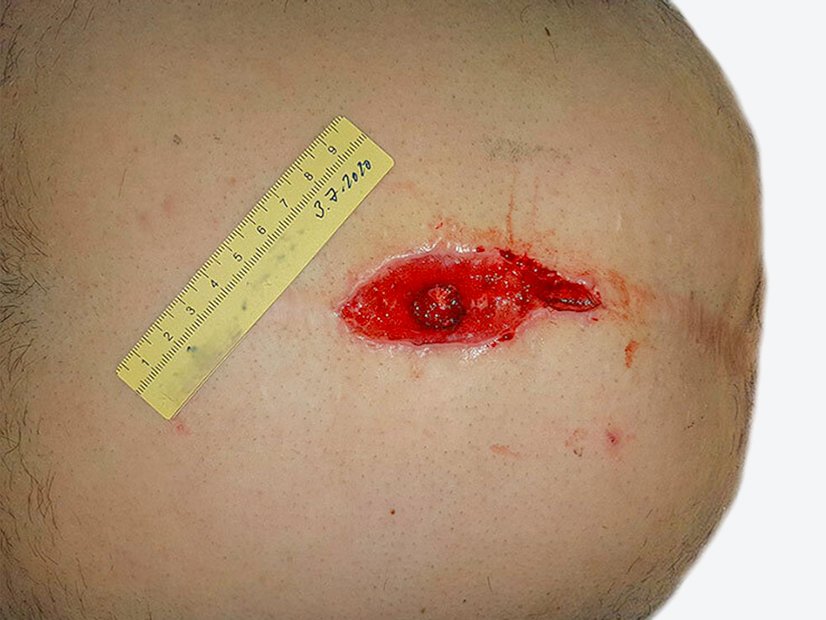
Nach einer operativen Metallentfernung infizierte sich die Operationswunde nach wenigen Tagen. Das Auftreten einer Infektion zeigte sich durch vorhandene Entzündungszeichen wie Rötung der Wundumgebung und zunehmenden lokalen Schmerzen. Zusätzlich bildeten sich Fibrinbeläge und Biofilm auf der Wunde (Bild 2: Tag 9).
Die zuvor bestehende Wundbreite vergrößerte sich von 0,3 cm auf 1,3 cm. Die obere Naht wurde entfernt, um die Wunde zu öffnen und so ein chirurgisches Débridement mit einer Curette bis zum Wundgrund zu ermöglichen. Es wurde eine Wundreinigung und Wundspülung durchgeführt. Die Abdeckung erfolgte mit einer sterilen antimikrobiellen Gelkompresse und einer sterilen Schaumstoffwundauflage für infizierte Wunden. Der Verbandwechsel fand täglich statt (Bild 3: Tag 11).
Im weiteren Verlauf wurde auch die subkutane Naht (die Naht unter der Haut) entfernt, da diese den Heilungsprozess als Fremdkörper negativ beeinflusst hat. Durch die verschiedenen Therapiemaßnahmen konnte die Entzündung eingedämmt werden (Bild 4: Tag 16). Die Abdeckung erfolgte mit einer hydrokolloiden Wundauflage und der Verbandwechsel fand nur noch alle 2 Tage statt.
Nach positivem Heilungsverlauf trat eine erneute Wundheilungsstörung in Form einer Hypergranulation auf (Bild 5 und 6: Tag 27). Dadurch entschied man sich wieder für einen täglichen Verbandwechsel. Nach der Wundreinigung wurde die Wunde erneut mit einer sterilen antimikrobiellen Gelkompresse und einer sterilen Schaumstoffwundauflage für infizierte Wunden abgedeckt.
Später reichte eine Wundreinigung und die Abdeckung der Wunde mit einer sterilen Schaumstoffwundauflage. Der Verbandwechsel fand dann wieder alle 2 Tage statt. Dank optimalfeuchter Wundversorgung und leichtem Druck auf die Wunde konnte die Hypergranulation in wenigen Tagen zurückgebildet werden (Bild 7: Tag 32).
Fünf Tage nachdem die Hypergranulation vollständig zurückgebildet war, war die Wunde vollständig mit fragilem Epithelgewebe verschlossen (Bild 8: 37). Die mit Epithelgewebe verschlossene Wunde wurde regelmäßig kontrolliert, jedoch nicht mehr abgedeckt. Wenige Tage später entstand ein erneuter Defekt der fragilen Epithelschicht, sodass eine erneute Wundversorgung mit einer sterilen Wundauflage erforderlich war (Bild 9: Tag 49).
Die Wunde verschloss sich ordnungsgemäß nach ca. 6 Wochen (Bild 10: Tag 56). Um einem erneuten Defekt vorzubeugen, wurde das fragile Epithelgewebe noch mit einem Pflaster für eine weitere Woche abgedeckt.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt.