Hypergranulation
Hypergranulation ist definiert als die überschießende Produktion von Granulationsgewebe während der Wundheilung und tritt meist bei sekundär heilenden Wunden auf.
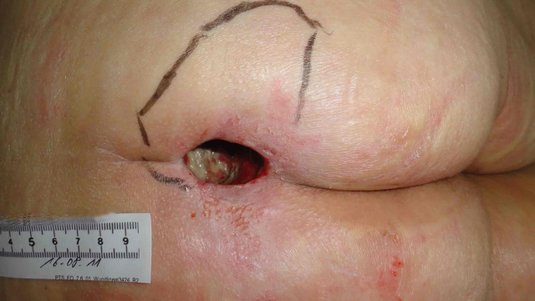
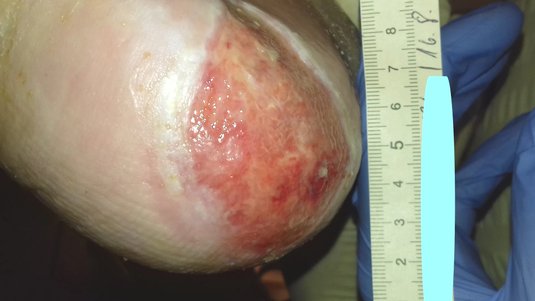
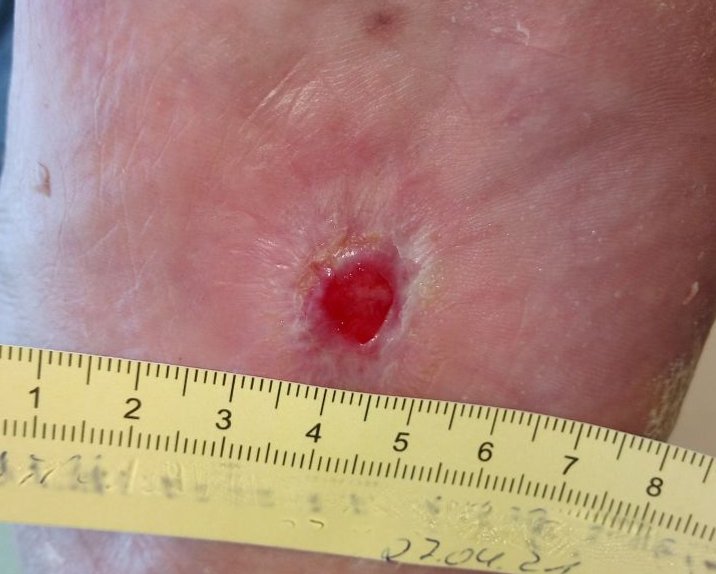
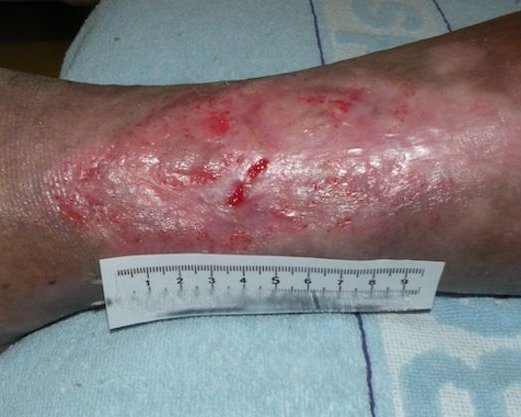
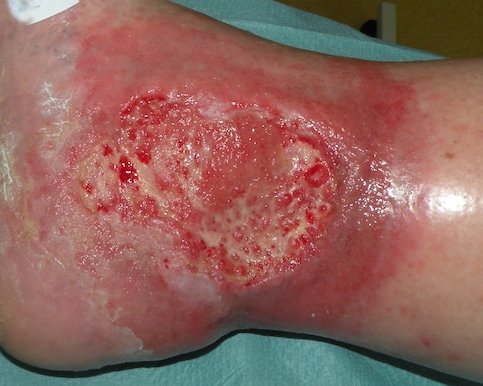
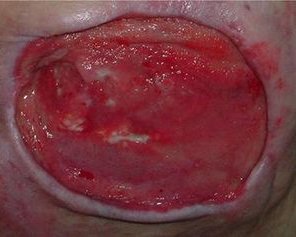
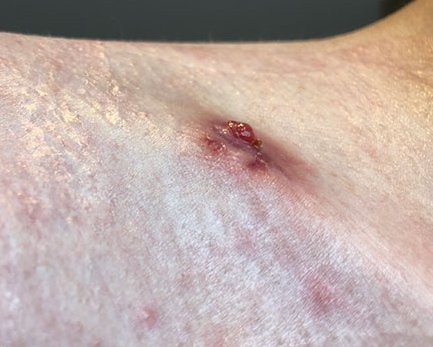
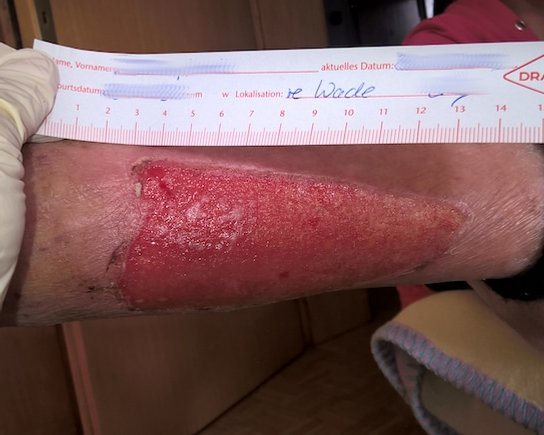
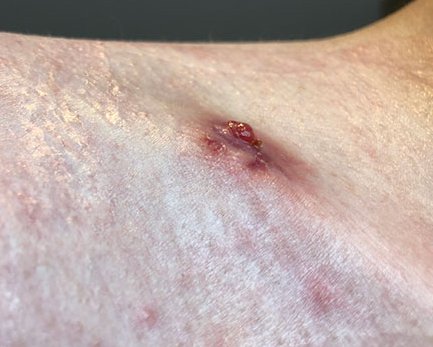
Das Granulationsgewebe erscheint als bröckeliges, glänzendes, hell- bis kräftig rotes und weich aussehendes Gewebe. Es füllt das Wundbett in einem größeren Ausmaß als erforderlich aus. Das Gewebe reicht über das Hautniveau und sieht somit erhaben aus. Hypergranulation führt i. d. R. zu einem verzögerten Heilungsprozess, zu einem Anstieg des Infektionsrisikos und zur Zunahme der Narbenbildung.
Behandlung und Therapie
Die Behandlung von Hypergranulation ist umstritten und problematisch.
Hypergranulationsgewebe kann bei einer Reihe von Wunden sowohl im inneren Bereich des menschlichen Körpers, z.B. am Zahnfleisch, als auch im äußeren Bereich (Verbrennungen, eingewachsener Zehennagel, Ulcus cruris, etc.) auftreten. Daher ist es vorteilhaft, die Wundauflage je nach Stelle und Beschaffenheit der Wunde auszuwählen.
Konservative Therapie
Der erste Ansatz einer konservativen Therapie von Hypergranulation umfasst eine zuverlässige Aufnahme des überschüssigen Exsudats. Denn Hypergranulationsgewebe neigt zu einer starken Exsudat-Bildung. Dementsprechend wichtig ist die Wahl der geeigneten Wundauflage.
Geeignete Wundauflagen bei Hypergranulation
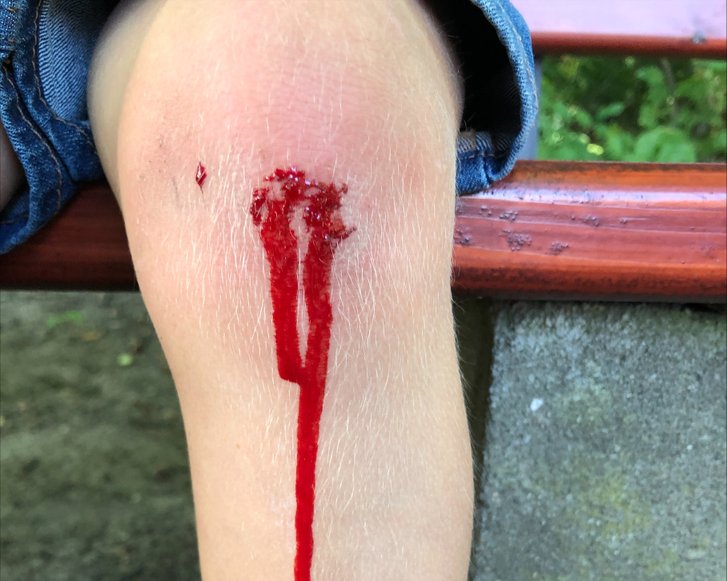
Wunden mit Hypergranulation sollten tendenziell trockener versorgt werden als es in der idealfeuchten Wundversorgung üblich ist, aber in keinem Fall vollständig austrocknen. Zur Versorgung von stark bis sehr stark exsudierenden Wunden eignen sich Superabsorber. Die Verwendung einer Hydrofaser unter einem Superabsorber kann bei stark schmerzenden Wunden sowie an hoch schmerzempfindlichen Körperstellen, wie z.B. den Knien, sinnvoll sein.
Bei geringerem Exsudataufkommen können Schaumstoffwundauflagen aus Polyurethan verwendet werden. Bei gering exsudierenden Wunden können Wunddistanzgitter unter einem Polyurethan-Schaum sinnvoll sein.
Verbandwechsel und Wundreinigung
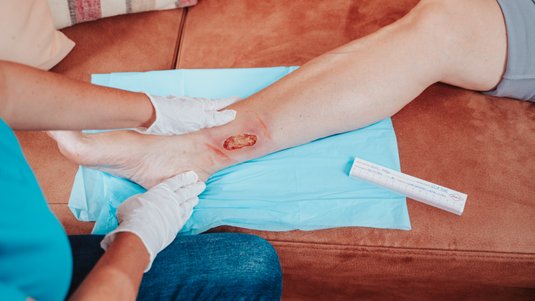
Ein Verbandwechsel sollte im besten Falle immer atraumatisch erfolgen. Wird bei der Entfernung des Verbands Granulationsgewebe beschädigt oder gar durch Verklebung mit dem Wundverband verletzt, kann es dadurch zu (weiterer) Bildung von überschießendem Granulationsgewebe kommen.
Die Wunde wird nach dem Ablösen des Verbands vorsichtig und sorgfältig gereinigt, beurteilt und dokumentiert. Danach erfolgt eine auf das Exsudataufkommen abgestimmte Versorgung der Wunde mit einer entsprechenden Wundauflage.
Bei der Wundreinigung ist zu beachten, dass eine mechanische Entfernung des überschüssigen Gewebes zu einer starken Blutung führen kann, wodurch das Infektionsrisiko steigen kann. Zusätzlich wird die Wunde erneut gereizt. Der Heilungsprozess beginnt von vorne, die Heilungsdauer verzögert sich dadurch maßgeblich.
Überschießendes Granulationsgewebe wird umgangssprachlich auch "stolzes Fleisch" oder "wildes Fleisch" genannt, medizinisch wird neben "Hypergranulation" selten die (veraltete) Bezeichnung "caro luxurians" verwendet. Hypergranulation einer Wunde beeinträchtigt den Heilungsverlauf, da das Gewebe leicht blutet und dadurch anfällig für Wundinfektionen wird.
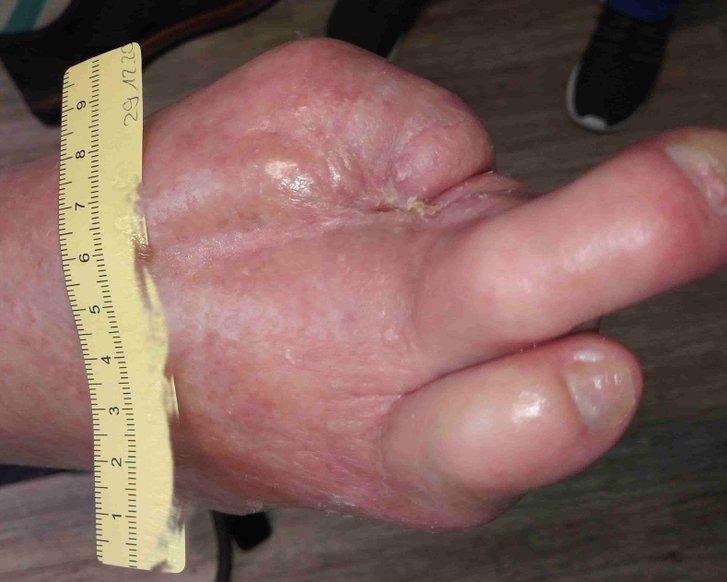
In diesem Fallbeispiel kam es nach einer Operation zu einer Entzündung sowie zu Hypergranulation.
Fallbeispiel lesenAusübung eines leichten Drucks
Bestandteil der initialen Kausaltherapie bei Wunden mit Hypergranulation ist der Versuch eines Zurückdrängens der Hypergranulation durch leichten und gleichmäßigen Druck. Dazu wird die Wundauflage mit einem Sekundärverband so befestigt, dass der Wundverband einen leichten Druck auf die Wunde ausübt. Wichtig ist jedoch, dass kein übermäßiger Druck entsteht. Dadurch würde die Blutversorgung beeinträchtigt und die Wundheilung weiter gestört werden.
Geeignete Produkte sind die Fixierbinden DracoLastic sowie DracoElfi haft color oder die Stützbinde Draco Idealbinde.
Weitere Therapieoptionen
Glukokortikoide
Infizierte Wunden mit Hypergranulation
Abtragen des Gewebes
Chirurgischer Eingriff
CO2-Lasertherapie
Eosin-Lösung
Silbernitrat
Einfluss auf den Heilungsverlauf
Hypergranulation beeinträchtigt den Heilungsverlauf.
Hypergranulationsgewebe ist sehr gut durchblutet und meist sehr feucht. Entsprechend leicht blutet das überschüssige Gewebe, wodurch es sehr anfällig für Wundinfektionen sein kann. Hypergranulation führt häufig zu einer vermehrten Bildung von Exsudat, was wiederum die Epithelisierung hemmt, das Infektionsrisiko erhöht und damit die Wundheilung beeinträchtigt.
Das erhabene Hypergranulationsgewebe stellt eine Barriere für Epithelzellen dar, die in der Epithelisierungsphase von den Wundrändern aus über die Wundoberfläche wandern, um die Wunde zu verschließen. Außerdem wird angenommen, dass Hypergranulation das Risiko einer Narbenbildung erhöhen kann, da die Wundränder weiter auseinander gedrückt werden.
Geeignete Wundauflagen und Therapieschema für Problemwunden
Draco TherapieschemaUrsachen und Risikofaktoren für Hypergranulation
Hypergranulation entsteht aus Granulationsgewebe, das während der Wundheilung übermäßig gebildet wird und kann anhand der zugrunde liegenden Ursachen und Risikofaktoren mit drei Typen/Bereichen assoziiert werden:
| Typ | Ursache |
|---|---|
| 1: Entzündungsprozesse | Entzündungsprozesse können durch verschiedene Ursachen verlängert bzw. verstärkt werden und zu persistierenden Entzündungsreaktionen führen.
|
| 2: Okklusion | Eine abgeschlossene (okkludierte) Wundumgebung führt zu einer sauerstoffarmen (hypoxischen) Umgebung, die die Feuchtigkeit erhöht sowie Gefäßneubildung (Angiogenese) stimuliert. Dadurch kommt es zu verlängerten Entzündungsprozessen, die Hypergranulation begünstigen können. |
| 3: Zelluläres Ungleichgewicht | Es kann z.B. ein Ungleichgewicht der Enzyme entstehen, die für die Entfernung von überschüssigem Kollagen verantwortlich sind. |
Diese Faktoren können durch die Verursachung abweichender Immunreaktion/Entzündungsprozesse zur Entstehung von Hypergranulation beitragen und den Wundheilungsverlauf stören.
Besonders häufig tritt Hypergranulation bei chronischen Wunden auf, die aufgrund einer vorliegenden Grunderkrankung oder Mangelernährung schlecht durchblutet bzw. schlecht mit Nährstoffen versorgt werden. Neben den physiologischen und sozialen Faktoren können auch psychologische Faktoren wie Stress Einfluss auf die zugrunde liegenden Entzündungsprozesse und den Wundheilungsverlauf haben.
Der Wahl der richtigen Wundauflage sowie der korrekten Wundversorgung kommen ein hoher Stellenwert zu, um die Ursachen und Risikofaktoren möglichst gering zu halten. Vor allem die Wahl der passenden Exsudat-absorbierenden Wundauflage und ein atraumatischer Verbandwechsel sind dabei wichtig.