Fallbeispiel: Tiefe Wunde nach Operation
Die operative Behandlung einer Nabelhernie (Nabelbruch) per offener Bauch-OP resultierte in einer Wunde, bei der sich eine Nahtdehiszenz entwickelte. Besonders belastend war die Situation für den Patienten, da er als Lagerist erst nach Abheilung seiner Bauchwunde wieder arbeiten konnte. In diesem Fallbeispiel erfahren Sie alles über Anamnese, Therapie und Heilungsverlauf.
Patient
männlich, 50 Jahre
Führende Wundursache
Wundheilungsstörung
Risikofaktoren für die Wundheilung
Adipositas permagna
Diabetes mellitus
nein
Lokalisation der Wunde
Bauch
Infizierte Wunde
nein
Wundart
chronisch
Wundgrund
teilweise Biofilm, Fibrin, überwiegend Granulation
Wundumgebung
behaart
Wundrand
leicht ödematös
Exsudation
stark
Ausgangssituation
Bei dem Patienten wurde bei vorliegender Nabelhernie (Nabelbruch) eine offene Bauch-OP mit Einlage eines Netzes durchgeführt. Dabei wurde nach der OP trotz ersichtlicher Adipostas per Magna keine Bauchbinde verordnet. Nach Entfernung der Fäden am 10. postoperativen Tag entwickelte sich so eine Nahtdehiszenz (Aufklaffen von Wundrändern), die mit Jodoform Gaze und einfachen Saugkompressen und teilweise zweimal täglichem Verbandwechsel versorgt wurde.
Bei der Versorgung postoperativer Wunden spielen Wundgröße und -tiefe eine Rolle. Erfahren Sie mehr über unterschiedliche OP-Wunden, mögliche Komplikationen und deren Versorgung.
Artikel lesenAnamnese
Diagnose
Therapie
Dokumentierter Wundverlauf
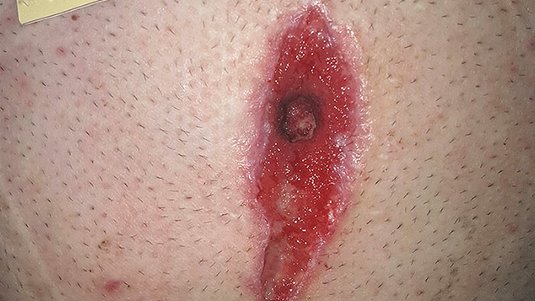
Da die Wundumgebung sehr behaart ist, wird zunächst eine gründliche Rasur durchgeführt, um eine gute Fixierung der Wundauflage zu gewährleisten (Bild 1). Nach Rasur und gründlicher Wundreinigung zeigt sich eine 35 mm breite, 65 mm lange und ca. 50 mm tiefe granulierende Wunde. Der Wundrand ist leicht ödematös, die Exsudation ist stark und farblos. Die Umgebungshaut ist unauffällig (Bild 2).
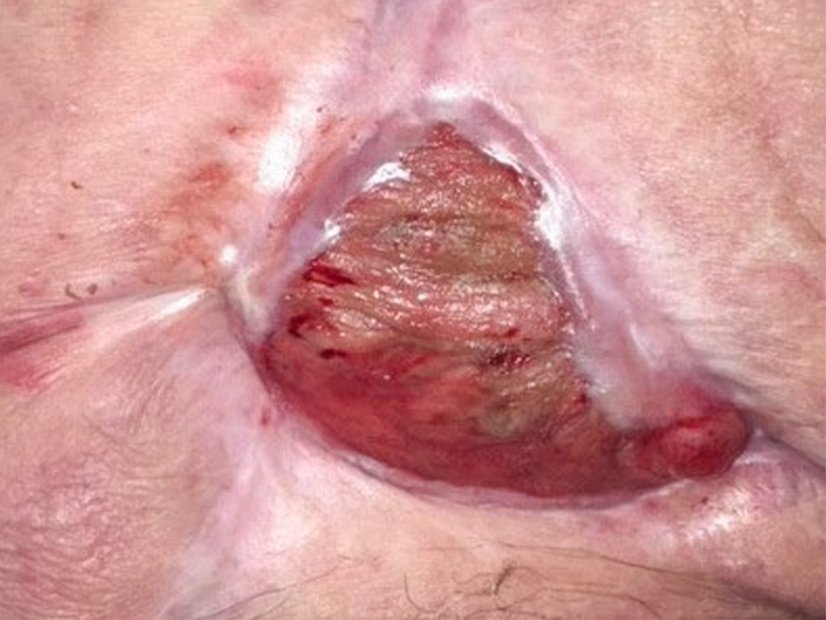
Beim zweiten Verbandwechsel zeigt sich die Wunde etwas länger (75 mm), dafür weniger breit (30 mm) und nur noch in einem umgrenzten Wundbereich tief (40 mm). Die Exsudation kann als gelb-grünlich und etwas schleimig beschrieben werden, riecht aber nicht (Bild 3). Um die Wundheilung zu unterstützen werden zwei Bauchbinden verordnet. So kann der Patient ohne Unterbrechung immer eine Bauchbinde tragen, während die andere ggf. gewaschen werden kann.
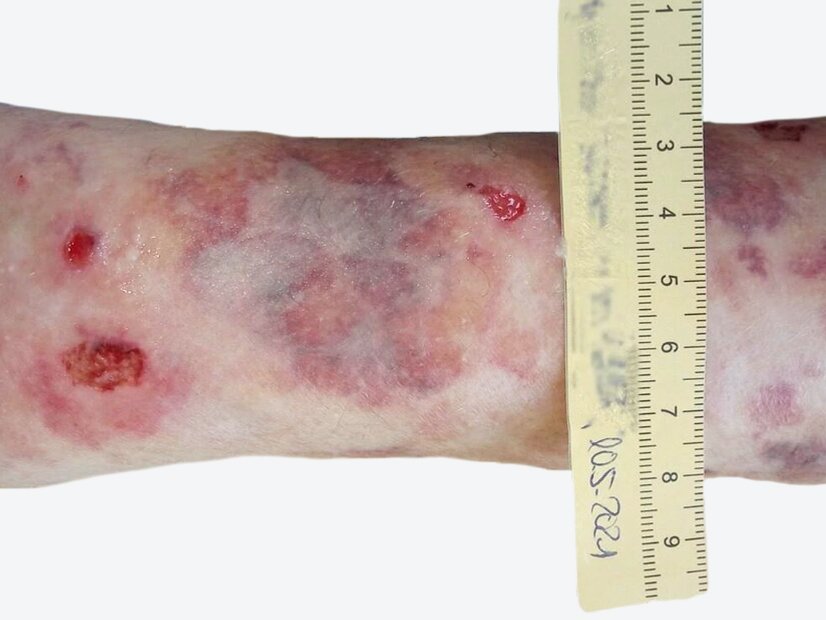
Die Wunde verkleinert sich im Verlauf kontinuierlich. Die Exsudation lässt deutlich nach und die Wunde wird gleichmäßig kleiner. Beim dritten Verbandwechsel zeigt sich die tiefe Stelle nur noch in einem sehr umgrenzten Bereich der Wunde (70 mm x 25 mm x 30 mm). Bei genauerer Betrachtung ist ein etwas mazerierter Wundrand zu erkennen (Bild 4).
Eine Woche später ist die Epithelisierung von den Rändern ausgehend gut zu sehen. Die Wunde ist insgesamt deutlich flacher und an der tiefsten Stelle nur noch 20 mm tief (Länge = 67 mm, Breite = 15 mm) (Bild 5). Auch die Exsudation hat weiter abgenommen, sodass das Verbandwechselintervall nun auf alle 4 Tage verlängert wird.
Weitere 7 Tage später ist die Epithelisierung weiter fortgeschritten. Die Wunde ist fast vollständig auf Hautniveau, eine kleine Stelle geht noch etwa 15 mm in die Tiefe, sodass der Einsatz der Hydrofaser an dieser Stelle weiterhin notwendig bleibt, um den Kontakt zum Wundgrund zu behalten. Die Größe der Wunde wird mit 50 mm Länge, 12 mm Breite und mit wenig klarer Exsudation beschrieben. Durch die Versorgung mit Hydrofaser und Superabsorber ist die Mazeration am Wundrand ohne weitere Maßnahmen wieder verschwunden (Bild 6).
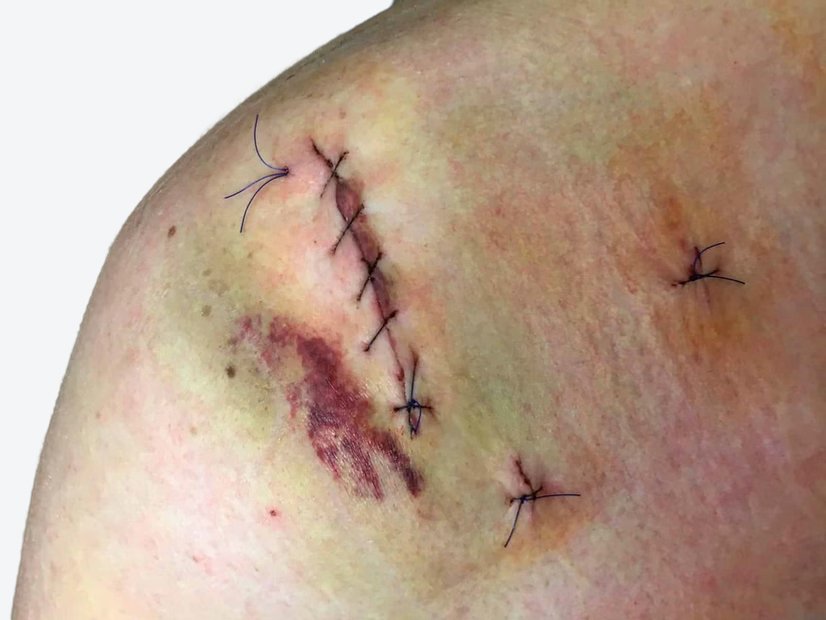
Beim nächsten Verbandwechsel kann die Versorgung durch einen Pflegedienst beendet werden. Die Wunde ist insgesamt auf Hautniveau, das Epithelgewebe bedeckt in etwa 50 % der Wundfläche. Die Wunde ist noch etwa 40 mm lang und 10 mm breit und es zeigt sich keine Exsudation mehr (Bild 7). Die Versorgung wird umgestellt auf einen dünnen Hydrokolloidverband, der alle 5 Tage gewechselt werden sollte. Der Patient wird die Versorgung zukünftig selbst übernehmen und es ist damit zu rechnen, dass die Wunde sich innerhalb der nächsten 6 bis 10 Tage komplett verschließen wird.
Durch die deutlichen Fortschritte in der Wundheilung ist der Patient inzwischen beruhigter, da er für sich auch bezüglich seiner Berufstätigkeit eine Perspektive sieht. Er weiß, wie er den Verband unter Beachtung der notwendigen hygienischen Vorgehensweise selbst wechselt und worauf er dabei achten muss. Er wurde ausführlich über die Notwendigkeit aufgeklärt, die Bauchbinde weiterhin zu tragen. Dies muss er auch deutlich über die eigentliche Wundheilung hinaus tun, um ein Rezidiv zu vermeiden. Der Patient kann frühestens zwei Wochen nach dem endgültigen Wundverschluss wieder arbeiten gehen und muss zukünftig sehr darauf achten, größere Lasten möglichst körperschonend zu bewegen. Um sein persönliches Risiko für ein Rezidiv zu vermindern, wird er eine Ernährungsberatung seiner Krankenkasse in Anspruch nehmen, da er sich vorgenommen hat, sein Gewicht zu reduzieren.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt.