Wunddehiszenz
Die Wunddehiszenz ist eine häufige Komplikation bei OP-Wunden, bei der die chirurgische Inzision entlang der Naht aufbricht.
Üblicherweise tritt Wunddehiszenz innerhalb von 3 bis 10 Tagen nach einer Operation auf und geht mit Beschwerden wie Schmerzen, Rötungen, Schwellungen oder Blutungen einher.
Wunddehiszenz: Definition
Was ist eine Wunddehiszenz?
Bei der Wunddehiszenz, auch Nahtdehiszenz genannt, kommt es zu einem Auseinanderweichen von Gewebeschichten bzw. Wundrändern, die zuvor durch eine Naht oder Klammern fixiert wurden. Somit gehört die Wunddehiszenz zu den postoperativen Wundheilungsstörungen. Wunddehiszenzen können prinzipiell alle operativ versorgte Wunden betreffen. Häufig werden sie nach Operationen im Bauchraum als sogenannter Platzbauch oder Bruch (Hernie), und im Bereich der Zahnmedizin und Kieferchirurgie beschrieben.
In welche Grade werden Wunddehiszenzen eingeteilt?
Wunddehiszenzen lassen sich anhand der betroffenen Strukturen in drei Grade aufteilen:
Grad 1: Die Haut und ggf. Subkutis sind betroffen und ziehen sich auseinander.
Grad 2: Es liegt eine unvollständige Wundruptur vor, wobei Haut und/oder das Bauchfell intakt bleiben. In Folge kann sich ein Narbenbruch, die sogenannte Narbenhernie bilden. Narbenbrüche treten ausschließlich an Narben von vorhergehenden Operationen auf.
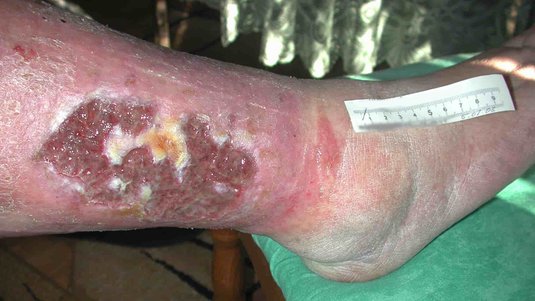
Grad 3: Bei einer kompletten Wundruptur sind alle Wandschichten der Wunde betroffen. Die aufgerissene Wunde klafft weit auseinander und schwerwiegende Komplikationen können auftreten. Beispiele für eine Grad III-Wunddehiszenz ist ein Platzbauch nach einer Bauchoperation.
Wunddehiszenz: Ursachen und Risikofaktoren
Die Ursachen für eine Wunddehiszenz sind vielfältig. In den meisten Fällen liegt eine Kombination verschiedener Faktoren vor, die im Folgenden kurz dargestellt werden:
- Lokale Ursachen
Lokale Ursachen betreffen die Wunde direkt und beinhalten Fehler bei der Wundversorgung oder Wundkomplikationen. Werden Fäden beispielsweise zu früh oder nicht korrekt gezogen, und ist die Wunde noch nicht verheilt, besteht die Gefahr eines Auseinanderklaffens der Wundränder. Wundkomplikationen wie Nekrosen und Infektionen stören den physiologischen Wundheilungsprozess. Hämatome oder Serome dehnen das Gewebe und können so Wunddehiszenz begünstigen.
- Allgemeine Ursachen
Systemische Faktoren wie ein erhöhtes Lebensalter oder das Vorliegen von Grund- und Folgeekrankungen wie Diabetes mellitus, Leberzirrhose, Nierenvergiftung (Urämie), Übergewicht (Adipositas) oder die Auszehrung des Körpers in Folge einer Krebserkrankung (Tumorkachexie) erhöhen das Risiko einer Dehiszenz.
- Mechanische Ursachen
Mechanische Ursachen bewirken eine Druckerhöhung auf die Wunde. Husten, schweres Heben, Pressen bei Stuhlgang oder Flüssigkeitsansammlungen im Bauchraum (Aszites) können einen so starken Druck auf die Wundnähte ausüben, dass diese in Folge reißen.
- Medikamentöse Ursachen
Mehrere Medikamentenklassen können die Wundheilung erschweren. Dazu gehören Wirkstoffe, die das Zellwachstum hemmen (Zytostatika), Gerinnungshemmer (Antikoagulanzien), Entzündungshemmer wie Kortikoide oder Substanzen, welche die Funktionen des Immunsystems vermindern (Immunsuppressiva).
Behandlung von Wunddehiszenz
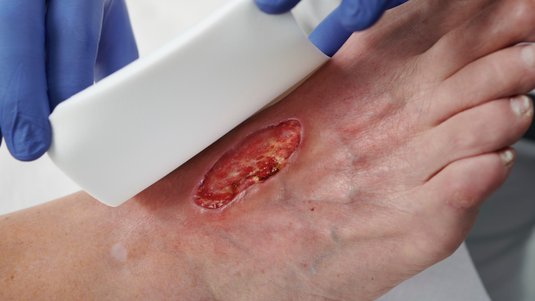
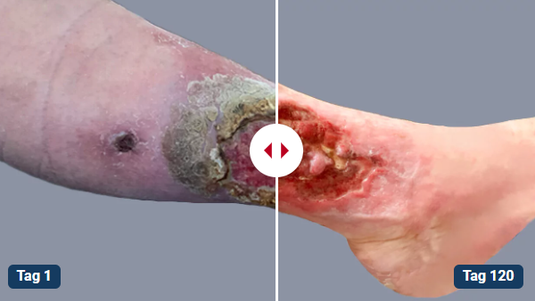
Die Behandlung der Wunddehiszenz hängt von ihrer Schwere und der Ursache ab, die möglichst zeitnah geklärt und beseitigt werden sollte. Bei einer geringen Wunddehiszenz ohne Infektionsanzeichen ist es denkbar, die Wundbehandlung konservativ zu betreiben, die Wunde also ruhigzustellen und die physiologische Wundheilung abzuwarten. In den meisten Fällen ist eine erneute chirurgische Wundversorgung angezeigt. Die Wunde wird gesäubert, nekrotisches Gewebe ggf. entfernt und Wundränder aufgefrischt.
Eine Hernie muss immer operiert werden. Es gibt unterschiedliche OP-Techniken, bei denen der Operateur den Bruchinhalt in den Bauchraum zurückverlagert, die Bruchpforte verschließt und das Gewebe stabilisiert. Nabelbrüche haben oft eine eher kleine Bruchlücke von 1 bis 2 cm. In diesem Fall kann die Bruchlücke durch eine Naht verschlossen werden. Zur Verstärkung kann bei Bedarf noch Kunststoffnetz aufgetragen werden.
Für größere Narben- und Nabelbrüche eignen sich spezielle Operationsverfahren, in denen ein Kunststoffnetz an der Bauchwand fixiert und der Bruchsack ggf. entfernt wird. Die Behandlung eines Platzbauches sollte möglichst rasch erfolgen und umfasst die operative Rückverlagerung der Bauchorgane, eine Auffrischung der Wundränder und den erneuten Wundverschluss.
Was ist ein Platzbauch?
Der Begriff Platzbauch bezeichnet eine eher seltene Komplikation nach operativen Eingriffen an Unterleib und Bauch, bei der die in der OP gelegten Fasziennähte der Bauchdeckenmuskulatur einreißen. In Folge können die Bauchorgane, vor allem der Darm, durch die Bauchdecke treten. Die Medizin unterscheidet zwischen zwei Formen des Platzbauches: Ein Platzbauch kann komplett oder offen vorliegen, wenn sowohl die innere als auch die äußere OP-Naht aufreißt. Bei einem inkompletten oder geschlossenen Platzbauch reißt die innere tragende Naht, während die äußere Naht intakt bleibt.
Was ist ein Nabelbruch?
Ein Nabelbruch, auch Nabelhernie genannt, entsteht, wenn schwaches Bindegewebe am Nabel dem Druck im Bauchraum nachgibt. Eine Öffnung (Bruchpforte) im Bindegewebe oder in der Muskelhaut des Nabels entsteht, durch die sich das Bauchfell nach außen stülpt. Diese Ausstülpung wird in der Medizin Bruchsack bezeichnet. Der Bruchsack kann leer oder mit Bruchinhalt, beispielsweise Darmschlingen, gefüllt sein. In einigen Fällen ist der Nabelbruch angeboren und tritt bereits im Säuglings- oder Kleinkindalter in Erscheinung. Weitaus häufiger tritt ein Nabelbruch bei mangelnder Bauchwandfestigkeit, beispielsweise im Rahmen einer Schwangerschaft oder bei Übergewicht, und im Bereich von Operationsnarben bei unvollständigem Wundverschluss auf.