Haut: Grundlagen und Funktion
Die Haut eines Erwachsenen umfasst 1,5 bis 2 m² Fläche mit einem Gewicht von etwa 3 kg, wenn man das Fettgewebe abzieht. Damit ist die Haut das größte Organ des menschlichen Körpers und gleichzeitig das Grenzorgan zur Umwelt.
Die Haut schützt den Körper vor chemischen, thermischen und mechanischen Einflüssen, ebenso wie vor unterschiedlichen Krankheitserregern.
Aufbau der Haut
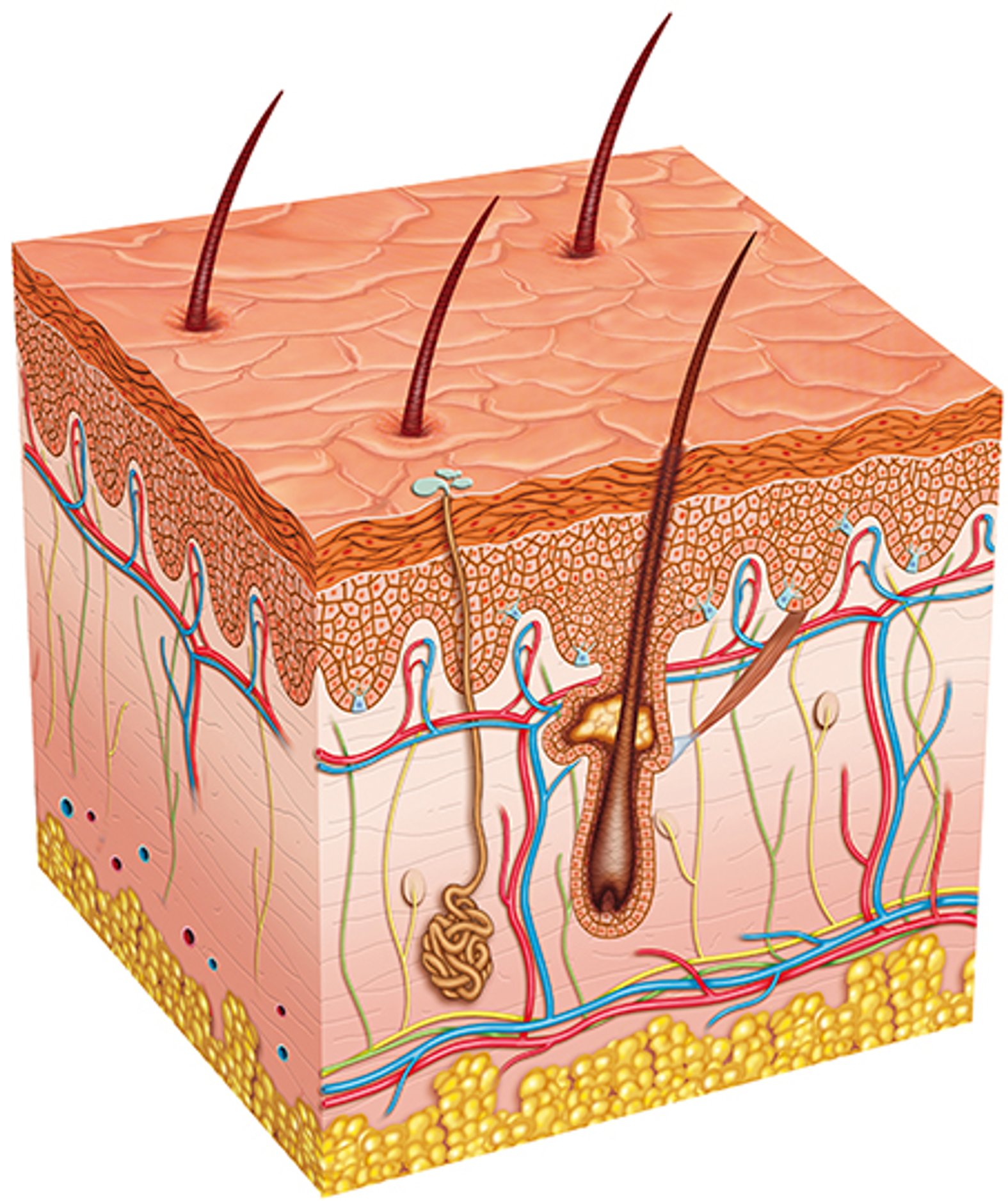
Die Haut besteht aus drei Schichten, nämlich der Epidermis (Oberhaut), der Dermis (Corium, Lederhaut) und der Subcutis (Unterhaut).
Die Epidermis stellt die äußerste Hautschicht dar und ist damit den Umwelteinflüssen direkt ausgesetzt. Sie besteht zu etwa 90 % aus Keratinozyten, die auch die äußerste Hornschicht bilden. Die Epidermis besteht insgesamt aus fünf verschiedenen Schichten (von außen nach innen):
- Stratum corneum (Hornzellschicht)
- Stratum lucidum (Glanzschicht)
- Stratum granulosum (Körnerzellschicht)
- Stratum spinosum (Stachelzellschicht)
- Stratum basale (Basalzellschicht)
In der Basalzellschicht finden ständig Zellteilungen statt, damit sich die Epidermis permanent erneuern kann. Die Verhornung (Orthokeratose) der Haut ist ein wichtiger und physiologischer Prozess, bei dem die Keratinozyten aus der untersten Basalzellschicht der Epidermis innerhalb weniger Wochen bis in die oberste Hornzellschicht wandern. Auf ihrem Weg dorthin reichern die lebenden Keratinozyten zunehmend Keratin ein und verlieren Zellkern sowie andere Zellorganellen, bis sie als tote Hornzellen (Korneozyten) in der Hornzellschicht eingebettet sind und letztendlich als kleine Hautschüppchen abgestoßen werden.
Die Dermis ist die mittlere Hautschicht, in der sich zahlreiche Blut- und Lymphgefäße befinden. Außerdem enthält die Dermis die meisten Sinneszellen aller Hautschichten.
In der Subcutis liegt neben Blutgefäßen, Bindegewebssträngen und Nerven besonders das Fettgewebe, das je nach Körperregion und Ernährungszustand unterschiedlich stark ausgebildet sein kann. Sie ist die unterste der Hautschichten.
Haut wird in zwei Arten unterschieden. Über 90 % der Körperoberfläche ist mit der sogenannten Felderhaut bedeckt. Diese Hautart enthält Hautanhangsgebilde, wie Haare, Schweiß- und Talgdrüsen. Die Handinnenflächen, Finger und Fußsohlen sind mit Leistenhaut bedeckt, die keine Hautanhangsgebilde enthält. Die Epidermis der Leistenhaut weist charakteristische Furchungen auf, die bei jedem Menschen einzigartig sind und das ganze Leben lang unverändert bleiben. Das ermöglicht beispielsweise die Identifikation von Menschen durch ihre Fingerabdrücke.
Funktionen der Haut
Die Hautoberfläche ist von einem Säureschutzmantel (Hydrolipidfilm) umgeben.
Dieser entsteht durch die Produktion und Sekretion von Schweiß und Talg durch die Hautdrüsen sowie die Einlagerung von Hornzellen. Wie der Name bereits vermuten lässt, liegt der durchschnittliche pH-Wert des Säureschutzmantels im leicht sauren Bereich bei 5,5. Viele Mikroorganismen können sich in einer Umgebung mit einem niedrigen pH-Wert nicht vermehren. Dadurch kann die Haut Krankheitserreger wie Bakterien und andere Mikroorganismen effektiv abwehren. Außerdem schützt der Hydrolipidfilm die Haut vor dem Austrocknen und macht sie „wasserdicht“.
Die Haut schützt den Körper vor gefährlicher UV-Strahlung, indem sie das Sonnenlicht absorbiert und bräunt. Durch das Unterhautfettgewebe schützt die Haut darunterliegendes Gewebe wie Muskeln, Sehnen oder Knochen vor mechanischen Einwirkungen von außen und verhindert einen Verlust der Körperwärme. Neben der Schutzfunktion übernimmt die Haut die Reizwahrnehmung und enthält als Sinnesorgan Thermo-, Mechano- und Schmerzrezeptoren für die Empfindung von Wärme, Kälte, Berührungs- und Druckreizen sowie Schmerz. Durch Schweiß- und Talgdrüsen reguliert die Haut den Wasser- und Elektrolythaushalt und erhält damit die körpereigene Homöostase (Gleichgewicht) aufrecht.
Hauttypen und Hautzustände
Die Haut ist im Laufe des Lebens zwangsläufig Veränderungen unterworfen, die sich auf die Beschaffenheit und Widerstandsfähigkeit der Haut auswirken. Dabei sind die zwei Begriffe Hauttyp und Hautzustand zu unterscheiden:
Der Hauttyp ist genetisch festgelegt und wird durch die Produktion von Talg und Schweiß beeinflusst. Gängig ist die Unterscheidung in die vier Hauttypen normal, trocken, fettig und Mischhaut. Durch die genetische Festlegung ist der Hauttyp an sich unveränderlich.
Dennoch variiert die Hautbeschaffenheit bei jedem Menschen individuell. Dies sind Hautzustände, die durch eine Kombination der genetischen Grundausstattung mit intrinsischen sowie äußeren Faktoren beeinflusst werden. Der tatsächliche Hautzustand ist Ausdruck einer veränderten Zusammensetzung des schützenden Hydrolipidfilms und ggf. des pH-Werts des Säureschutzmantels.
Besondere Hautzustände inklusive Ursachen und Folgen sind in der folgenden Tabelle zusammengefasst:
| Hautzustand | Ursachen | Folgen |
|---|---|---|
| Altershaut | Physiologische Alterungsprozesse, z.B.: • weniger Immunzellen • schlechtere Durchblutung • geringere sensorische Wahrnehmung • weniger subkutanes Fettgewebe | Dünne, trockene Haut, evtl. Juckreiz, druck- und stoßempfindlich, schnelle Verletzungsgefahr |
| Bei chronisch venöser Insuffizienz (CVI) | Grunderkrankung | Stauungsekzem, Haut ist trocken, schuppig und spannt, Juckreiz, Infektionsgefahr durch kleine Hautrisse (Nässen, Mazeration) |
| Bei Diabetes mellitus | Grunderkrankung | Trockene, juckende Haut, gestörte Barrierefunktion, Infektionsgefahr durch geschwächtes Immunsystem, Schwielen, Rhagaden |
| Empfindliche Haut | Hautprobleme (z. B. Ekzem, atopische Dermatitis, Akne, Kontakt mit Reizstoffen) | Beeinträchtigte Barrierefunktion, reagiert eher allergisch, evtl. Juckreiz |
| Feuchtigkeitsschäden | Schweiß, Urin, Stuhl (z B. bei Inkontinenz-assoziierter Dermatitis) | Mazeration sowie Erosion am Wundrand, Infektionsgefahr |
| Fragile Haut | siehe Pergamenthaut, sowie bestimmte Genmutationen (z. B. Epidermolysis bullosa) | Trockene bis sehr trockene Haut, die schnell aufreißt oder -platzt, Juckreiz |
| Pergamenthaut | Jahrelange Einnahme kortisonhaltiger Arzneimittel oder Salben | Sehr trocken, mitunter schuppig, Juckreiz, empfindlich, reißt oder platzt schnell auf, anfällig für die Entstehung von Blutergüssen |
| Bei peripherer Arterieller Verschlusskrankheit (pAVK) | Grunderkrankung | Schlecht durchblutete, trockene Haut, Nagelmykosen, Infektionsgefahr |
Wunden und Verletzungen
Unter einer Wunde ist eine Gewebedurchtrennung oder Schädigung der Haut, Schleimhaut oder der Organe zu verstehen.
Wunden werden in verschiedene Wundarten unterschieden. Dazu gehören offene und geschlossene sowie akute und chronische Wunden. Außerdem können Wunden anhand der Ursache für die Wunde eingeteilt werden. Wunden in der (gesunden) Haut entstehen meist durch zufällige Verletzungen an spitzen oder stumpfen Gegenständen, durch starke und schnelle Krafteinwirkung, durch starke Hitze- oder Kälteeinwirkung oder sind durch Verätzungen verursacht. Wunden können aber auch gezielte Operationswunden sein oder krankheitsbedingt entstehen.
Weiterhin werden Wunden nach ihrer Tiefe unterschieden. Je nach Tiefe der Wunde sind unterschiedliche Hautschichten beschädigt. Generell gilt, je oberflächlicher die Wunde ist, desto weniger blutet sie und desto schneller heilt sie auch.
Ist lediglich die Epidermis geschädigt, spricht man von einer Erosion. Weil die Dermis, die die Blutgefäße enthält, unverletzt bleibt, bluten Erosionen nicht und heilen ohne Narbenbildung aus. Erosionen kommen zum Beispiel bei Autoimmunerkrankungen vor oder entstehen, wenn Blasen aufplatzen.
Im Gegensatz zur Erosion ist bei einer Abschürfung (Exkoriation) nicht nur die Epidermis, sondern auch die Dermis verletzt. Hinzu kommt, dass bei einer Exkoriation die Haut meist großflächiger geschädigt ist. Durch die Verletzung der Dermis werden kleine, oberflächliche Blutgefäße geöffnet, was zu leichten Blutungen und meist Narbenbildung führt. Eine Exkoriation entsteht beispielsweise durch intensives Kratzen bei Juckreiz oder wenn die Haut bei einem Sturz starker, schneller Reibung ausgesetzt ist.
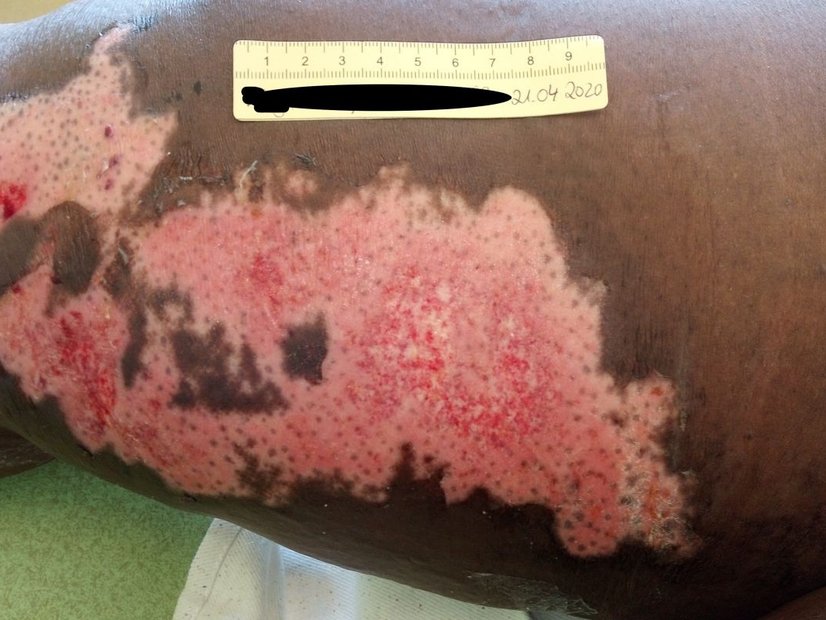
Ein Ulcus ist eine Schädigung der Haut bis in die Dermis hinein oder noch tiefer. In ihrer Größe und ihrem Aussehen (Morphologie) können sich Ulzera stark unterscheiden. Ulzera entstehen als Folge von mangelnder Durchblutung, aufgrund von Infektionen, Immunreaktionen oder Gefäßkrankheiten. Deshalb heilt ein Ulcus im Allgemeinen eher langsam und schlecht, insbesondere solange die Grunderkrankung unbehandelt bleibt.
Wie versucht die Haut Wunden zu verschließen?
Die Haut versucht Wunden bereits kurz nach ihrer Entstehung durch den dreiphasigen Wundheilungsprozess wieder zu verschließen. Die Wundheilung beginnt mit der Exsudationsphase, die bei einem optimalen Heilungsverlauf bereits nach ca. 24 Stunden in die Granulationsphase übergeht. In der dritten Wundheilungsphase, der Epithelisierungsphase, schließt sich die Wunde vom Wundrand ausgehend nach innen.
Oberflächliche Wunden können ohne Narbenbildung abheilen, da die Epidermis als einzige der drei Hautschichten zu einer vollständigen Regeneration in der Lage ist. Die darunter liegenden Hautschichten können sich selbst nicht regenerieren und werden durch Granulationsgewebe ersetzt. Es entsteht eine Narbe.
Insbesondere chronische, tiefe sowie großflächige Wunden müssen fach- und wundphasengerecht versorgt werden, um die Wundheilung bestmöglich zu unterstützen und zu beschleunigen. In der modernen Wundversorgung wird die Wundauflage angepasst an die jeweilige Wundheilungsphase, die Wundart sowie das Exsudataufkommen ausgewählt, damit ein idealfeuchtes Wundheilungsmilieu entsteht.
Da Wunden im Allgemeinen von außen nach innen heilen, hängt eine gute Wundheilung von einem intakten und vitalen Wundrand ab, der in eine ebenso intakte und vitale Wundumgebungshaut übergehen sollte. Angepasste Pflege und Schutz von Wundrand und Wundumgebungshaut können somit den Heilungsverlauf positiv beeinflussen.
Pflege und Schutz der Haut bei besonderen Hautzuständen
Um die Regeneration bzw. Heilung der Haut bei besonderen Hautzuständen oder bei Wunden zu unterstützen, sind angepasste Hautpflege und Hautschutz unverzichtbare Maßnahmen.
Die Ziele von Hautpflege und Hautschutz sind die Wiederherstellung der natürlichen Hautbarriere und der Schutz von intakter Haut, was letztendlich eine gute Lebensqualität fördert.
Insbesondere Menschen mit chronischen Wunden leiden häufig unter Hautzuständen, die fachgerechte Pflege und Schutz erfordern. Hautschutz und Hautpflege beginnen bereits mit der vorsichtigen und angepassten Reinigung der Haut.
Der pH-Wert gibt an, wie sauer oder basisch eine wässrige Lösung ist und bewegt sich zwischen 0 (sehr sauer) und 14 (stark basisch). Der neutrale pH-Wert liegt bei 7,0. Als pH-neutral beschriebene Produkte weisen deshalb einen pH-Wert von 7,0 auf. Die gesunde Haut hat durch den Säureschutzfilm allerdings keinen neutralen pH-Wert, sondern einen pH-Wert von 5,5. Daher haben pH-hautneutrale Pflegeprodukte diesen leicht sauren pH-Wert von 5,5.
Reinigung
Für die Reinigung der Haut sollten pH-hautneutrale Produkte (pH-Wert um 5,5) verwendet werden. Dabei sind synthetische Detergenzien, sogenannte Syndets, zu bevorzugen. Seifen sowie parfümierte Produkte sollten hingegen vermieden werden.
Die Wassertemperatur sollte weder zu kalt noch zu warm gewählt werden, um die Haut nicht durch heftige Temperaturunterschiede zusätzlich zu reizen. Am besten sollte mit lauwarmem Wasser gewaschen werden.
Sowohl beim Waschen als auch beim Abtrocknen müssen Krafteinwirkungen auf die Haut vermieden werden. Auf der Haut darf nicht gerubbelt, gerieben, gezogen oder gedrückt werden. Stattdessen sollten Waschlappen und Handtuch in sanften Bewegungen geführt werden. Dabei dürfen nur weiche Lappen und Handtücher zum Einsatz kommen, wobei das Tragen von Einmalhandschuhen zu empfehlen ist. Zum Abtrocknen wird die Haut vorsichtig trocken getupft.
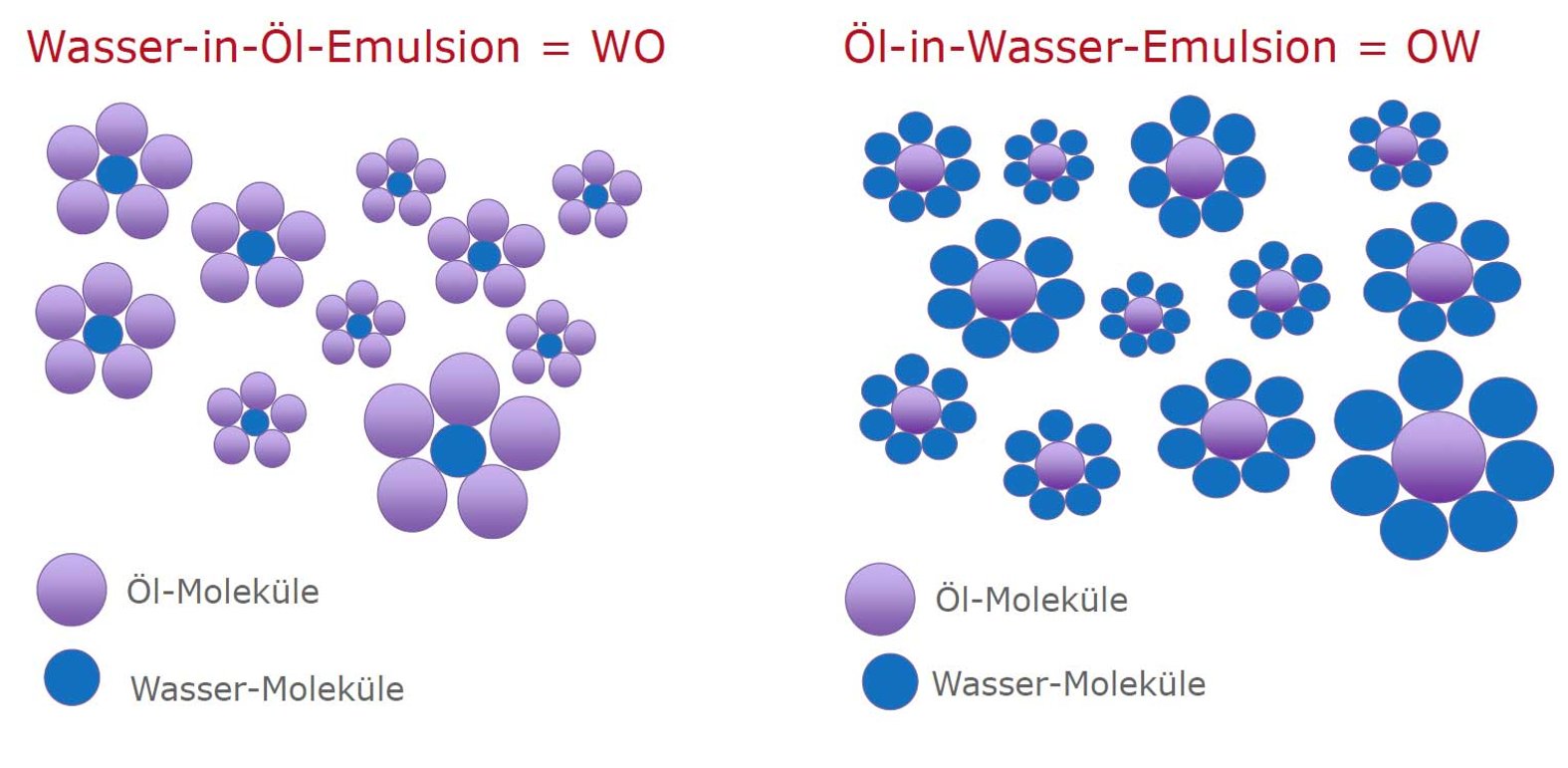
Trockene und sehr trockene Haut sollte mit kühlem Wasser, was etwa 10-15°C unter der Körpertemperatur liegt, gewaschen werden. Auf Zusätze sollte bei der Reinigung komplett verzichtet werden. Sehr trockene Haut profitiert von Ölbädern zweimal wöchentlich. Dadurch wird die Haut gleichmäßig von einer dünnen Ölschicht überzogen, die Juckreiz entgegenwirkt und die Regeneration der Barrierefunktion der Haut unterstützt. Nach der Reinigung sollte die sehr trockene Haut täglich mit einer Wasser-in-Öl-Emulsion eingecremt werden.
Hautpflege
Für die Hautpflege sind rückfettende Produkte zu bevorzugen. Besonders geeignet sind Wasser-in-Öl-Emulsionen. Bei einer Wasser-in-Öl-Emulsion umschließen Öl-Moleküle kleinste Wasser-Moleküle in ihrer Mitte. Auf der Haut bildet sich durch den hohen Fettgehalt eine Schutzschicht, die in den oberen Hautschichten eine langanhaltende Anreicherung von Feuchtigkeit ermöglicht. Wichtig ist die Therapeutika am Wundrand einziehen zu lassen, damit haftende Folien oder Verbände auch haften können.
Bei trockener Haut kann ein Zusatz von Urea (Harnstoff) sinnvoll sein. Bei Urea-Unverträglichkeit eignen sich alternativ Produkte mit Glycerin oder Ceramiden. Im Allgemeinen sollten für die Hautpflege von Menschen mit Wunden Produkte mit folgenden Inhaltsstoffen bevorzugt werden:
- Dexpanthenol
- Urea
- Glycerin
- Sorbit
Hautschutz
Der Hautschutz erfolgt angepasst an die Begleitumstände.
Haut, die andauernder Feuchtigkeit ausgesetzt ist, sollte mit geeigneten Produkten und Hilfsmitteln vor Feuchtigkeit geschützt werden. Geeignet sind Barrierecremes, die nach der Reinigung auf die Haut aufgetragen werden und die Haut vor Feuchtigkeit von außen schützen. Puder ist ungeeignet, um feuchte Hautbereiche zu versorgen. Durch Reibung und Scherung kann Puder Hautreizungen sogar noch verstärken.
Beispiele für die Entstehung feuchter Hautbereiche sind die Inkontinenz-assoziierte Dermatitis (IAD) oder Intertrigo. Während bei der IAD Urin oder Stuhl die Haut aufweicht, entstehen die warmen und feuchten Bereiche bei Intertrigo durch Schweiß in Hautfalten.
Trockene sowie beanspruchte Haut sollte ebenfalls entsprechend geschützt werden. Damit die empfindliche Haut bei der Wundversorgung nicht zusätzlich gereizt oder gar verletzt wird, sollten keine Wundauflagen mit Kleberand verwendet werden. Lediglich Wundauflagen mit Silikonkleberand sind geeignet.
Bei vorgeschädigter Haut sollten zum Wundrandschutz silikonbeschichtete Wundauflagen oder unbeschichtete Hydrokolloidkompressen für die Wundversorgung verwendet werden. Zusätzlich sollten Wundränder möglichst immer so versorgt werden, dass ein Blick auf die Haut weiterhin möglich ist.
Schutz der Haut im Sakralbereich
Im Sakralbereich sollten insbesondere bei gereizter sowie geschädigter Haut Hautschutzfilme verwendet werden. Hautschutzfilme bilden eine Barriere gegen Feuchtigkeit durch Urin und Stuhl und ermöglichen durch ihre Transparenz weiterhin die Betrachtung der Haut. Bei der Wundversorgung empfiehlt sich ein Umkleben der Wundauflage mit Streifen transparenter Folie, damit die Wundumgebung beobachtet werden kann.
Bei Vorliegen von Urin- oder Stuhlinkontinenz umfasst Hautschutz neben Barrierecremes indikationsbedingt auch die Verwendung von geeigneten Hilfsmitteln, wie z. B. Fäkalkollektoren, Urinalkondome oder Analtampons. Generell bei Inkontinenz und vor allem bei bestehender Inkontinzenz-assoziierter Dermatitis (IAD) gilt es folgende Punkte zu beachten:
- Urin und Stuhl zeitnah entfernen
- Mit wenig Wasser und pH-hautneutralen Syndets reinigen
- Starke Reibung vermeiden
- Barrierecremes auf Basis von Silikonen, Acrylat oder Wachsen verwenden
- Gute Inkontinenzmaterialien und Hilfsmittel verwenden
Für die Versorgung gereizter oder geschädigter Haut an einem Stoma eignen sich transparente Hautschutzfilme sowie Streifen von Hydrokolloidverbänden. Herkömmliche Stomapasten sind in der Situation nicht geeignet, da diese undurchsichtig sind und dementsprechend den Blick auf die Haut verhindern.
Ausgewählte Hautzustände und angepasste Pflege- und Schutzmaßnahmen
| Hautzustand | Pflege und Schutz |
|---|---|
| Alters- und Pergamenthaut | Rückfettende Salbe oder Creme. Geeignet sind Wasser-in-Öl-Emulsionen. Vermeidung jeglicher mechanischer Belastung bei der (Wund-) Reinigung und Versorgung. Wundversorgung: geeignet sind Wundauflagen mit Silikonkleberand (z.B. DracoFoam haft sensitiv) sowie Wunddistanzgitter (z.B. DracoTüll Silikon). Bei besonders empfindlicher Pergamenthaut sollte komplett auf haftende Wundauflagen verzichtet werden. Stattdessen sollte die Fixierung von nicht selbsthaftenden Wundauflagen (z.B DracoFoam) mit Fixierbinden (DracoSumbi, DracoElfi) oder einem Schlauchverband erfolgen. Dabei darf die Haut keinesfalls unter Spannung geraten. |
| Bei Krankheiten, wie | Parfümfreie, ureahaltige (5-10 %) Produkte für die Pflege verwenden. Schwielen können unter Anleitung mit Salicylvaseline (5-10 %) aufgeweicht werden. Vorsicht bei salicylsäurehaltigen Pflastern, da diese die Umgebungshaut schädigen können. |
| Intertrigo (in den Hautfalten) | Langzeitschutzcreme, zinkoxidhaltige Creme (nach 24 Stunden entfernen), trocken halten der Hautfalten (sorgfältiges Abtrocknen und eventueller Einlage von Kompressen), auf Anzeichen von Pilzinfektionen achten |
| Kontaktekzem | Kurzfristiger Einsatz kortisonhaltiger Salben oder Cremes. Bei einem starken Kontaktekzem kann eine Kortisonstoßtherapie angezeigt sein, bei der über mehrere Tage hinweg hochdosiertes Kortison intravenös verabreicht wird. Wichtig ist das Hinzuziehen eines Dermatologen oder einer Dermatologin. Nach Abklingen des Kontaktekzems eignen sich rückfettende Pflegeprodukte. |
| Mazeration (IAD) | Langzeitschutzcreme, zinkoxidhaltige Creme (nach 24 Stunden mit Hilfe von Öl entfernen), regelmäßiger Wechsel von Inkontinenzmaterial |
| Sehr trockene Haut | 5-15% Urea in Emulsion |
Unterstützung der Haut durch eine gesunde Lebensweise
Optimale Hautpflege wird durch gesunde und ausgewogene Ernährung unterstützt.
Ernährung, Hautpflege und -schutz können die Haut strapazierfähiger und vitaler erhalten. Die Haut zeigt Mangelerscheinungen beispielsweise durch Trockenheit, Rötungen, juckende, schuppige oder offene Stellen. Insbesondere die Zufuhr von Vitamin A, Vitamin B2 und Vitamin C sowie Spurenelementen, wie Silizium, Zink oder Selen stärkt die Haut. Außerdem sollte man für eine gesunde Haut ausreichend Wasser trinken, auf Alkohol sowie Nikotin verzichten und direkte Sonneneinstrahlung vermeiden.