Thermische Verletzungen
Rund 600 von 100 000 Einwohnern erleiden jährlich eine leichte Brandverletzung.
Die erfolgreiche Behandlung von thermischen Verletzungen erfordert umfassende Kenntnisse der pathophysiologischen Grundlagen und hängt im Wesentlichen von der Qualität der medizinischen Versorgung ab.
Definition: Was ist eine thermische Verletzung?
Thermische Verletzungen sind Gewebeschäden als Folge eines Kontaktes der Haut mit extremer Hitze oder Kälte.
Sie werden unter den Begriffen Verbrennungen und Verbrühungen bzw. Erfrierungen zusammengefasst. Verbrühungen sind Verletzungen, die durch heiße Dämpfe, Gase oder Flüssigkeiten ausgelöst werden. Unter Verbrennungen versteht man Schäden durch heiße Kontaktflächen (z.B. einer heißen Kochplatte), Feuer, Explosionen aber auch Strahlung durch wärmeaussendende Apparaturen.
3 bis 7 Prozent aller behandlungsbedürftigen Verbrennungsverletzungen sind auf Zwischenfälle mit Strom zurückzuführen (sog. Stromverletzungen). Nicht nur zu heiße Temperaturen lösen Hautschädigungen aus. Durch das Einwirken von Temperaturen unter dem Gefrierpunkt können Hautzellen abgetötet oder nicht erfrorenes Gewebe durch eine Minderdurchblutung geschädigt werden.
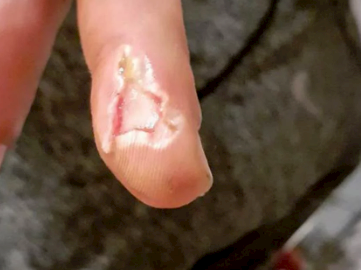
Das Fallbeispiel erzählt von einem Patienten, der nach einem Stromschlag beim Heimwerken Verbrennungen 2. bis 3. Grades erlitt. Die Behandlung und der Heilungsverlauf sind ausführlich dokumentiert, Bilder zeigen den Fortschritt der Wundheilung.
Fallbeispiel lesenKlassifizierung von thermischen Verletzungen
In Abhängigkeit von der Höhe der Temperatur und der Dauer der Exposition kommt es zu Verletzungen der Haut, Schleimhaut und Hautanhangsgebilden bis hin zu tieferliegenden Geweben und Knochen.
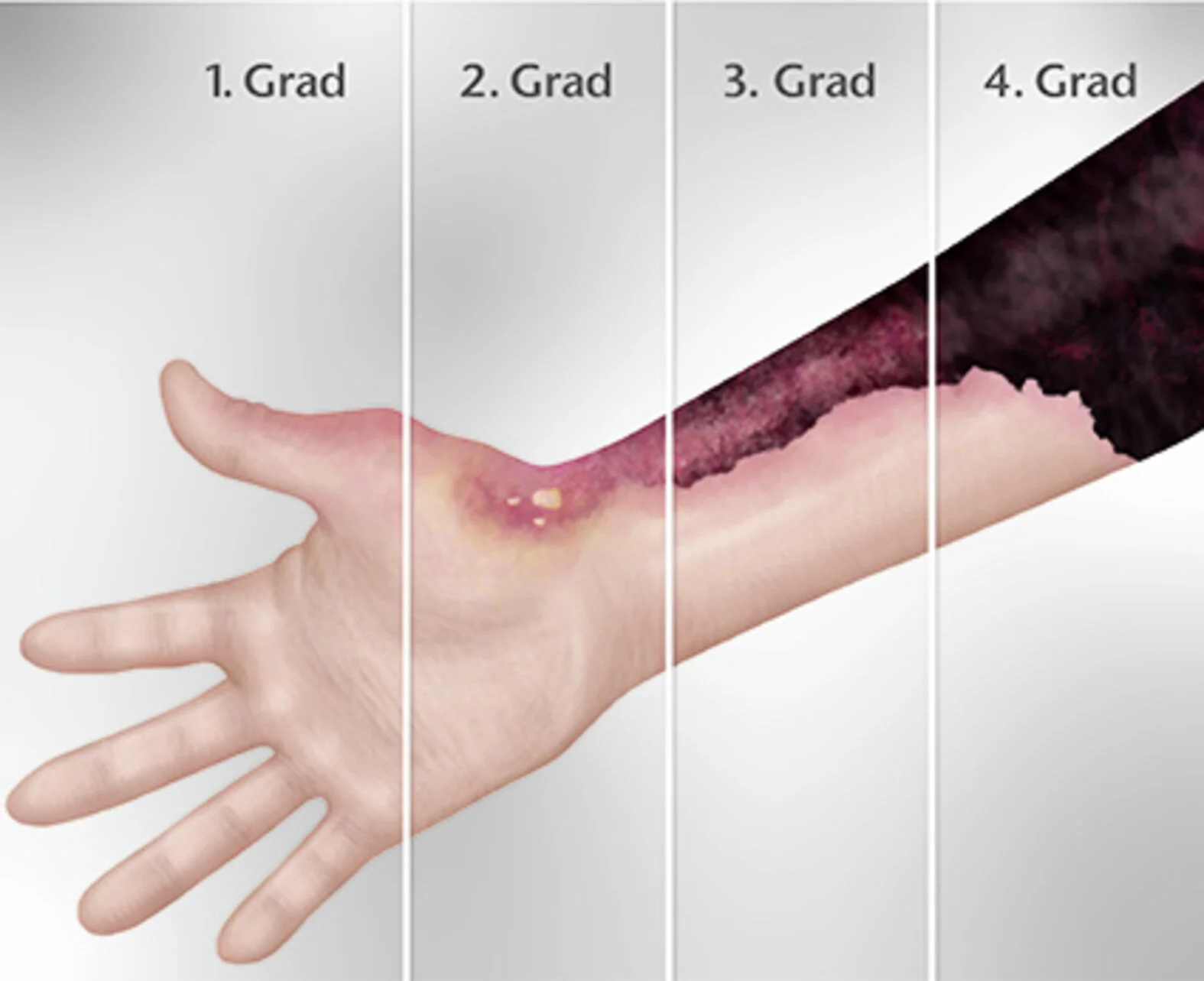
Das Ausmaß der Schädigung hängt zudem von individuellen Parametern wie der Wärmeleitfähigkeit des Gewebes, der Hautdurchblutung und den Isolationsschichten (Haare oder Hornauflagerung) ab. Traditionellerweise werden thermische Verletzungen, insbesondere Verbrennungen, im deutschsprachigen Raum entsprechend den folgenden Gradeinteilungen klassifiziert:
Verbrennung 1. Grades: Oberflächliche thermische Verletzungen führen zu Hautrötungen (Erytheme) und Kapillarerweiterungen. Die Wundheilung läuft üblicherweise spontan und ohne Narbenbildung ab.
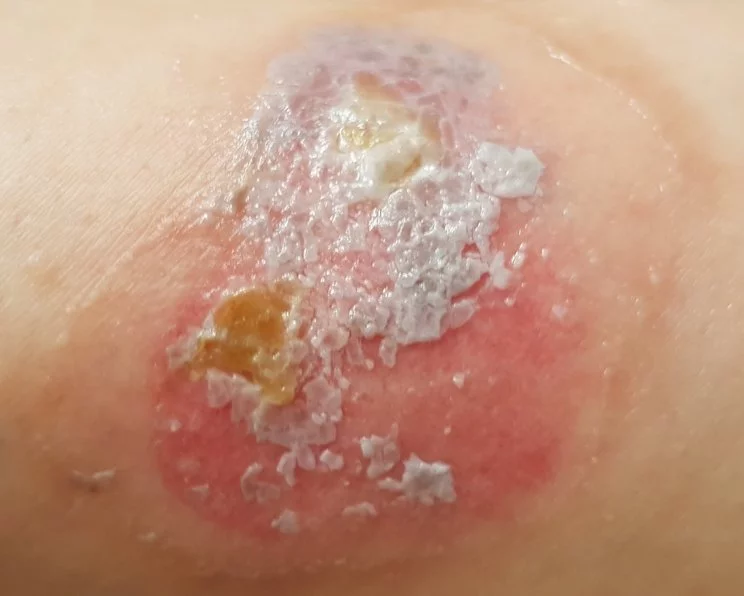
Verbrennung 2. Grades a: Flüssigkeit tritt aus Kapillaren aus und führt zu Blasenbildung der Epidermis. Der Wundgrund ist rosig und rekapillarisierend. Verbrennungen 2. Grades werden häufig durch starke Schmerzen begleitet. Ist der Wundgrund unter den Blasen vital, erfolgt die Heilung zumeist spontan innerhalb von 14 Tagen.
Verbrennung 2. Grades b: Wie bei Verbrennungen des Grades 2a führen Flüssigkeitsansammlungen zu Blasen und Ödemen. Allerdings ist der Wundgrund blasser und nicht oder schwach rekapillarisierend und das Schmerzempfinden reduziert.
Verbrennung 3. Grades: Hitzekoagulation führt zu Nekrosebildung. Der Wundgrund ist üblicherweise abgestorben und meist treten keine Schmerzen auf. Häufig muss das nekrotische Gewebe operativ entfernt werden.
Verbrennung 4. Grades: Verkohlungen und tiefgreifende Schäden sind an Unterhautfettgewebe, Muskelfaszien, Muskeln und Knochen zu finden. Eine Operation zur Entfernung der nekrotischen Hautschichten ist unerlässlich.
Welche Symptome gehen mit Erfrierungen einher?
Die Symptome von Kälteschäden hängen davon ab, wie tief eine Erfrierung die Hautschichten vordringt und wie viel Gewebe betroffen.
Oberflächliche Erfrierungen gehen mit einer gefühllosen, weißlich verfärbten haut einher. Erwärmt man die Körperteile langsam, schmerzen sie oft stark. Bei tiefer liegenden Erfrierungen bilden sich Blasen und die Haut schwillt an. Oft sind die betroffenen Körperareale gefühllos, kalt, hart und blass. Eine Schwarzfärbung der Haut ist eine Folge einer Gewebsnekrose, also einem Absterben der Zellen. Ist die Erfrierung so weit fortgeschritten, ist das Körperteil nicht mehr zu retten und muss amputiert werden.
Was versteht man unter einer Verbrennungskrankheit?
Sind größere Körperareale von der Verbrennung betroffen, handelt es sich nicht mehr nur um eine primär lokale Schädigung der Haut und dem darunter liegenden Gewebe.
Die sogenannte Verbrennungskrankheit kann Kreislaufprobleme bis hin zum Schock auslösen. In schwerwiegenden Fällen treten systemische Entzündungsreaktionen oder ein Versagen ganzer Organsysteme auf.
Noch Tage bis Wochen nach dem eigentlichen Unfallereignis können lebensbedrohliche Komplikationen auftreten.
Ab welcher Temperatur treten die ersten Schädigungen auf?
Schon ab einer Temperatur von 40 bis 44°C beginnt der Gewebeschaden durch die Denaturierung von Proteinen in den Zellen der Haut. Der Zelltod tritt ab 45°C und einer Einwirkzeit von etwa einer Stunde ein. Mit steigenden Temperaturen reduziert sich die Dauer, die zu einem Eintreten von irreversiblen Zellschäden notwendig ist. Beispielsweise entstehen bei einer Temperatur von 70°C innerhalb von ein bis zwei Sekunden Verbrennungen dritten Grades.
Entscheidend für den Schweregrad der thermischen Verletzung sind Wärmegrad und Einwirkungsdauer.
Versorgung großflächiger thermischer Wunden
Zunächst sollte der Verletzte stabilisiert und gegebenenfalls eine Schmerzbehandlung eingeleitet werden.
Nun kann die Reinigung der Wundoberfläche mit einer desinfizierenden Lösung, ein oberflächliches Débridement und die Öffnung der Blasen erfolgen. Nach orientierender Beurteilung der Oberfläche sollten tiefe Wunden mit Verbänden abgedeckt werden, um Flüssigkeitsverlust und Infektionsgefahr zu vermeiden. Sterile Verbände dienen nicht nur dem Wundschutz. Sie sind auch ein Bestandteil des Analgesie-Managements. Allein die Vermeidung von Zugluft über der Verbrennungswunde reduziert die Schmerzen. Eine Kühlung (ca. 15-20°C) der Brandwunden mit Wasser oder feuchten Tüchern ist je nach Ausmaß der Brandverletzung zu empfehlen.
Bei Verbrennungen der Grade 2 bis 4 können Hauttransplantationen indiziert sein. Nach Abschluss des Heilungsprozesses entstehen oftmals hypertrophe Narben, die chirurgisch versorgt werden müssen. Üblicherweise kann dabei nur eine Eigenhauttransplantation zu einem gewünschten, definitiven Wundverschluss führen.