Dekubitus (Druckgeschwür) - Ursachen und Behandlung
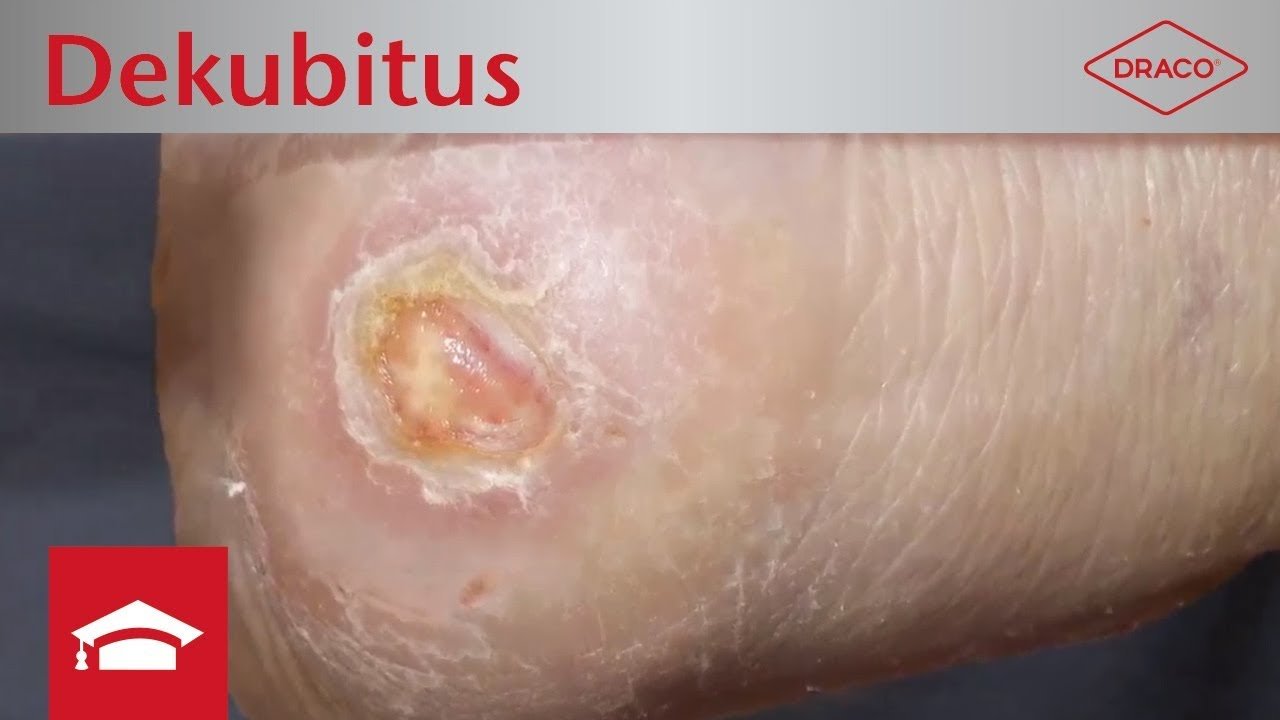
Was ist ein Dekubitus? Ein Dekubitus ist ein Druckgeschwür der Haut, das durch anhaltenden Druck oder Druck in Kombination mit Scherkräften entsteht. Besonders gefährdet sind Körperstellen über Knochenvorsprüngen – die sogenannten Prädilektionsstellen.
Ein Dekubitus ist eine chronische Wunde, die nur mittels professioneller Wundversorgung und konsequenter Kausaltherapie heilen kann. Während die lokale Versorgung auf die Gewebeschädigung eingeht, beseitigt die Kausaltherapie die eigentliche Ursache – den Druck an den betroffenen Stellen. Nur dieses Zusammenspiel ermöglicht eine nachhaltige Abheilung der Wunde. Auf Grundlage des aktuellen Wundzustands kann die optimale Wundversorgung bestimmt werden.
Wie wird ein Dekubitus behandelt?
Die Behandlung eines Dekubitus setzt an zwei Ebenen an:
- Kausaltherapie: Beseitigung des auslösenden Drucks (Druckentlastung z. B. durch Umpositionierung, Positionierungshilfen, Bewegungsförderung).
- Wundversorgung: Je nach Schweregrad kommen operative Verfahren (chirurgisches Débridement, Defektabdeckung), Vakuumtherapie oder eine moderne, feuchte Wundversorgung zum Einsatz. Die Wundbehandlung richtet sich nach der Schwere (Einteilung erfolgt meist mit den Kategorien nach EPUAP/NPIAP) des Dekubitus sowie der jeweiligen Heilungsphase.
Wie wird die Schwere eines Dekubitus eingestuft?
Ein Dekubitus wird anhand von Klassifikationssystemen eingeteilt. Es gibt verschiedene Systeme:
- Dekubitus-Kategorien (nach EPUAP/NPUAP, 2009/2014): Dieses international etablierte System gilt als aktueller Leitlinienstandard und wird insbesondere für die pflegerische und klinische Praxis empfohlen und verwendet.
- Dekubitus-Grade (nach Shea, 1975): Diese Einteilung ist historisch gewachsen und wird heute nur noch selten verwendet. Die Abrechnung im Rahmen der ICD-10 orientierte sich lange Zeit an der Einteilung nach Shea. Seit der ICD-10-GM Version 2021 wird allerdings nicht mehr von Graden gesprochen.
Unabhängig vom Klassifikationssystem gilt: Ein Dekubitus wird im Heilungsverlauf nicht „herabgestuft“ – die ursprüngliche Kategorie bleibt bestehen und wird mit der Heilungsphase kombiniert, z. B. „Dekubitus Kategorie IV in Granulationsphase“. Dies liegt unter anderem daran, dass zerstörtes Gewebe durch Narbengewebe ersetzt wird. Dieses besitzt nicht die ursprüngliche Funktion intakter Haut (Kottner et al., 2018).
Ausführliche Definitionen und Hintergründe finden Sie im Artikel Dekubitusstadien, Grade und Kategorien
Hauptartikel: Dekubitus
- Dekubitus-Assessment
- Dekubitus: Grade, Stadien, Klassifikation
- Ernährung bei Dekubitus
- Expertenstandard Dekubitus
- Fallbeispiele Dekubitus, Behandlungs- und Heilungsverläufe mit Bildern
- Fersendekubitus
- Dekubitus-Therapie mit Lappenplastik
- Dekubitusprophylaxe: Positionierung und Hilfsmittel
- Sakraldekubitus
- Stuhlmanagement bei Sakraldekubitus
- Wundauflagen zur Dekubitus-Wundversorgung
Dekubitus: Fortbildung mit DRACO Wunde+
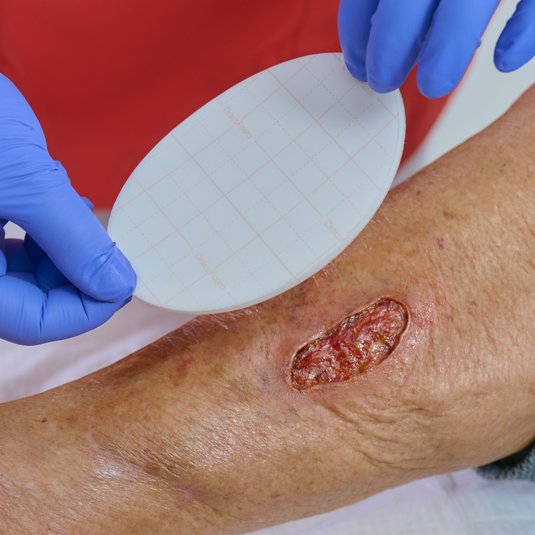
Wundversorgung beim Dekubitus
Die Wahl der Wundauflage muss stets individuell erfolgen – abhängig von Kategorie und Heilungsstadium. Bei unklarer Wundsituation, stagnierender Heilung, Nekrosen oder Verdacht auf tiefere Gewebeschäden ist eine ärztliche Abklärung erforderlich.
Im Folgenden werden die Dekubituskategorien nach NPIAP/EPUAP mit Erkennungsmerkmalen und Therapieempfehlungen vorgestellt.
Im Jahre 2019 hat sich das National Pressure Ulcer Advisory Panel (NPUAP) in National Pressure Injury Advisory Panel (NPIAP) umbenannt. Mit der Umbenennung sollte der international gebräuchlichere Begriff "Injury" (Verletzung) statt „Ulcer“ (Geschwür/Ulkus) verwendet werden. Das Akronym NPUAP ist nach der Umbenennung heute noch immer weit verbreitet.
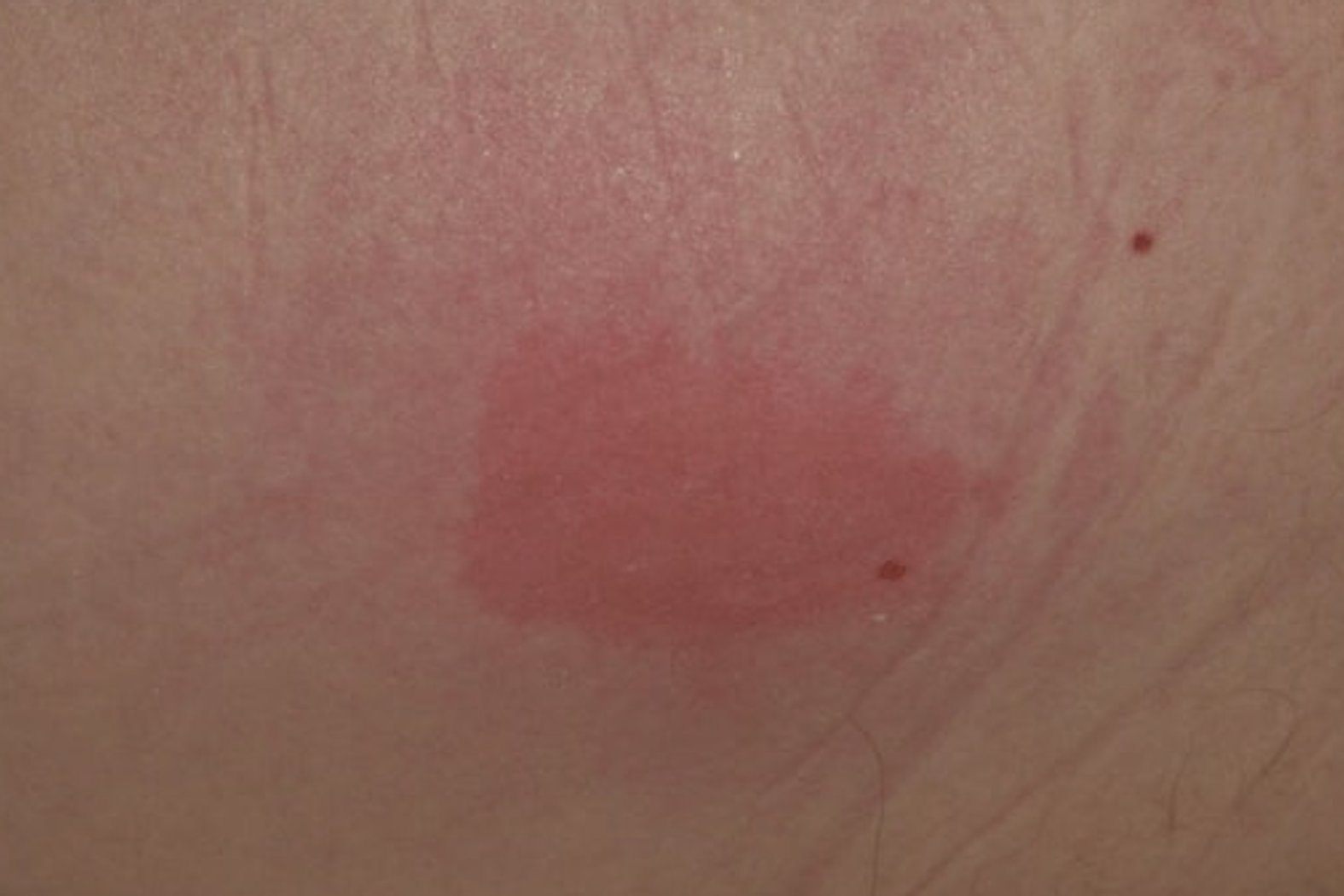
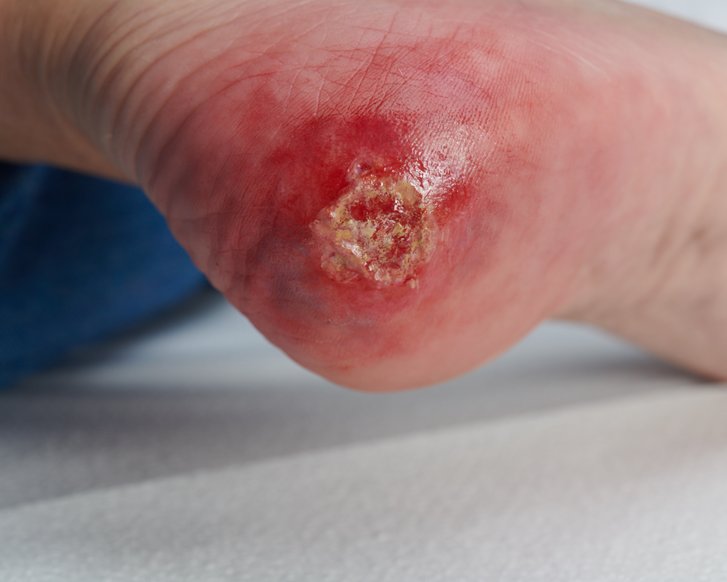
Erkennungsmerkmale
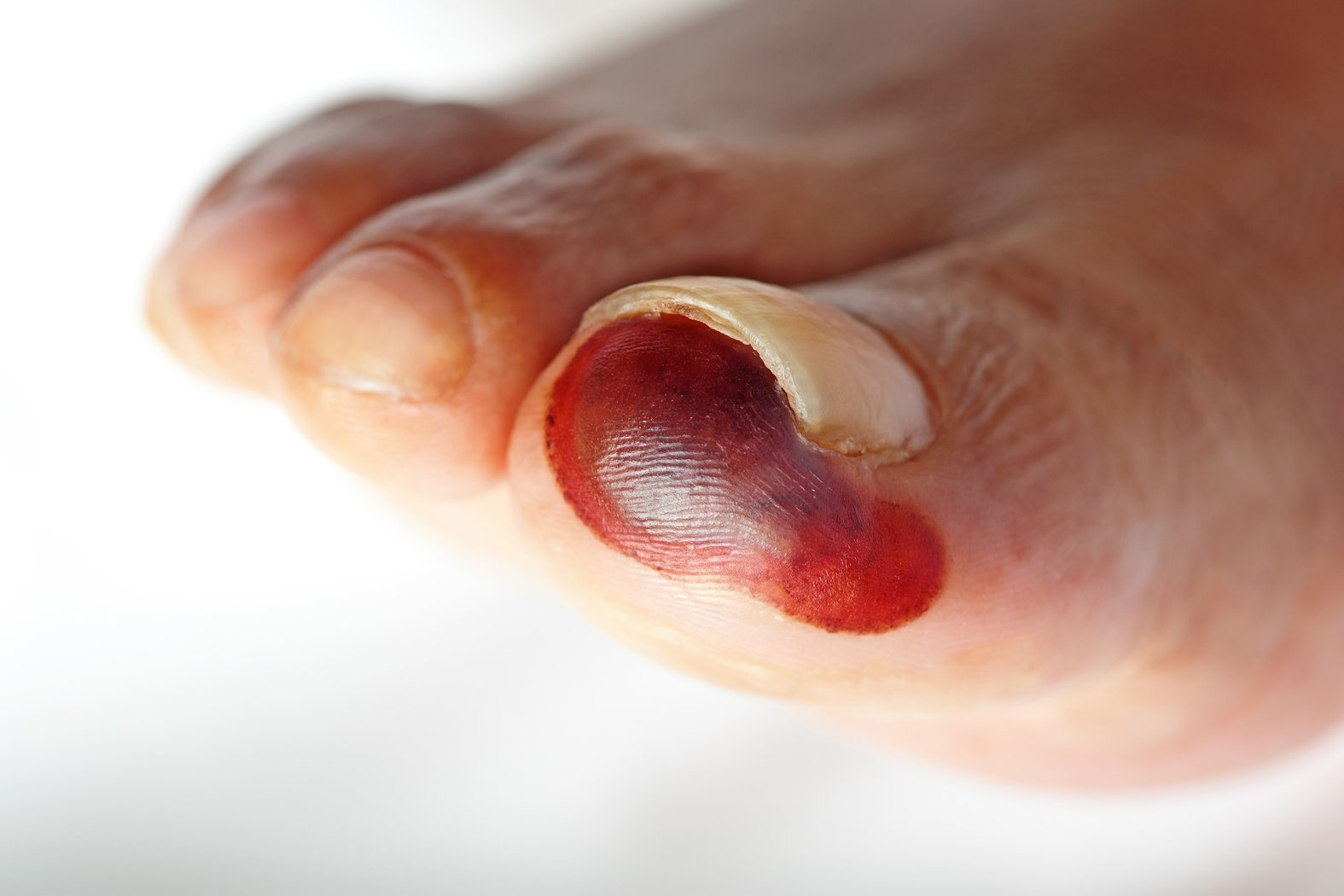
- Nicht wegdrückbare, umschriebene Rötung der Haut
- Haut ist intakt
- Der Bereich kann im Vergleich zur Umgebungshaut schmerzempfindlicher, verhärteter oder weicher, wärmer oder kälter sein
Therapie
- Absolute Druckentlastung
bis zur vollständigen Abheilung
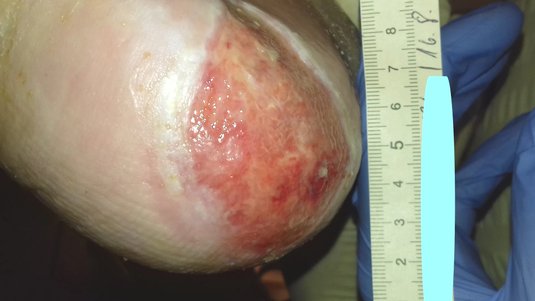
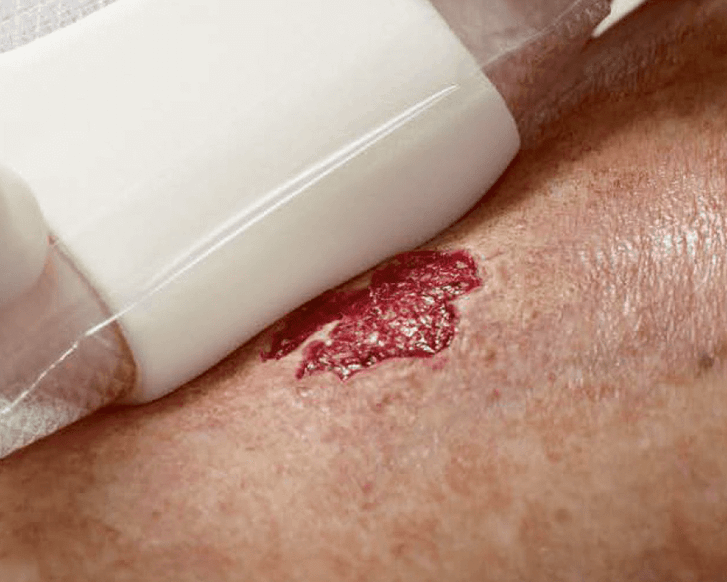
Erkennungsmerkmale
- Teilverlust der Haut
- Epidermis (Oberhaut) bis hin zu Anteilen der Dermis (Lederhaut) sind geschädigt
- Blase, Hautabschürfung oder flaches, offenes Ulcus mit rot bis rosafarbenem Wundbett
- Ohne Beläge
- Kann auch als Bluterguss erscheinen
Therapie
Absolute Druckentlastung
Verhinderung von Scherkräften sowie lokaler Kontaminationen (z.B. Stuhl und Harn) bis zur vollständigen AbheilungKonservative Therapie
An die Wundheilungsphase angepasste idealfeuchte Wundversorgung einer
chronischen WundeOperative Therapie
In seltenen Fällen Spalthautabdeckung
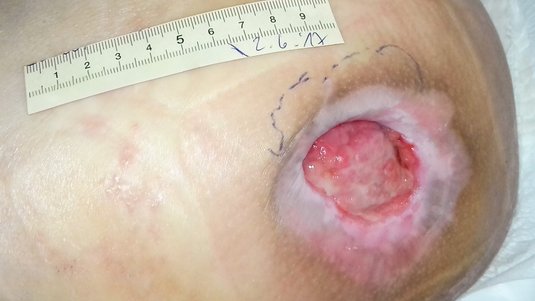
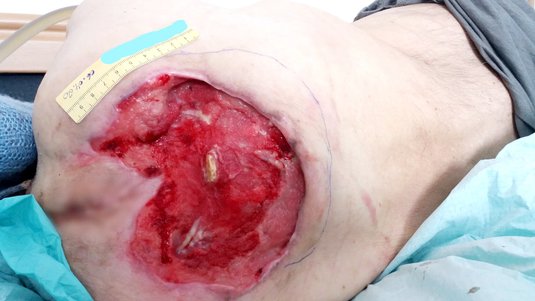
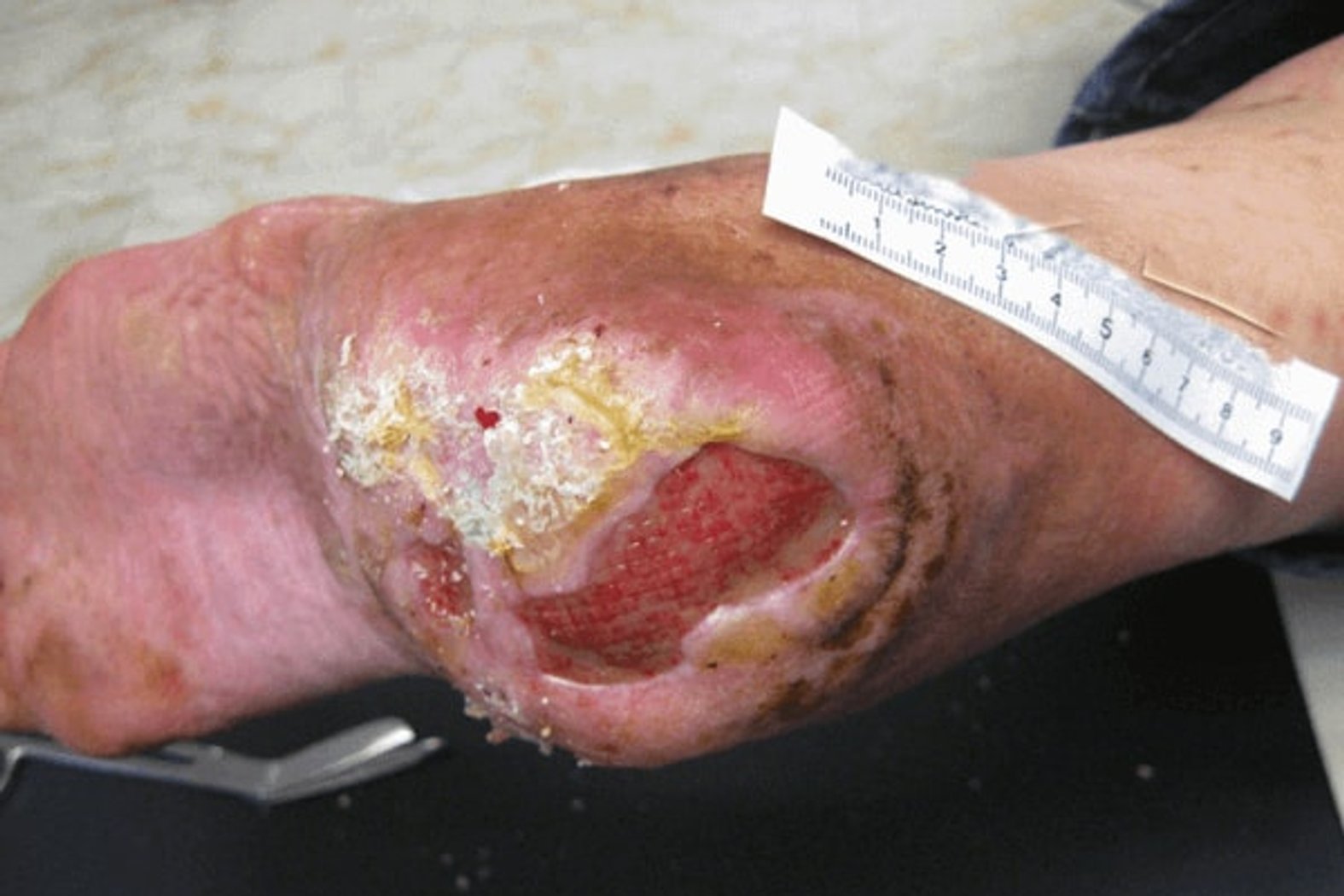
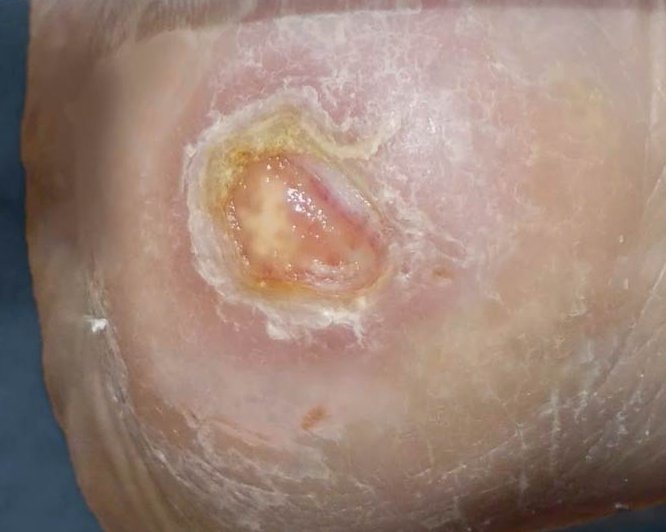
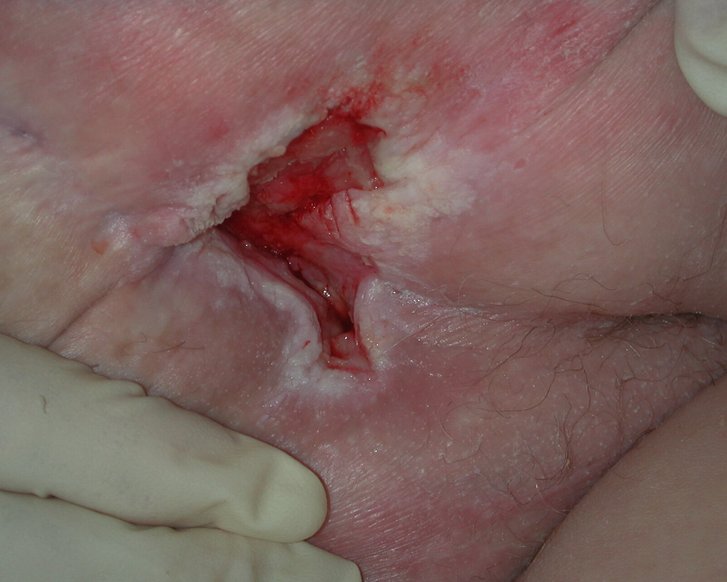
Erkennungsmerkmale Stadium 3
- Tiefenschädigung von Haut und Gewebe
- Verlust aller Hautschichten
- Schädigung oder Nekrose des subkutanen (Unterhaut-)Gewebes
- Keine Beteiligung von Knochen, Sehnen, Muskeln
- Eventuell mit Belägen
- Dekubitus zeigt sich klinisch als tiefes, offenes Geschwür mit oder ohne Unterminierung
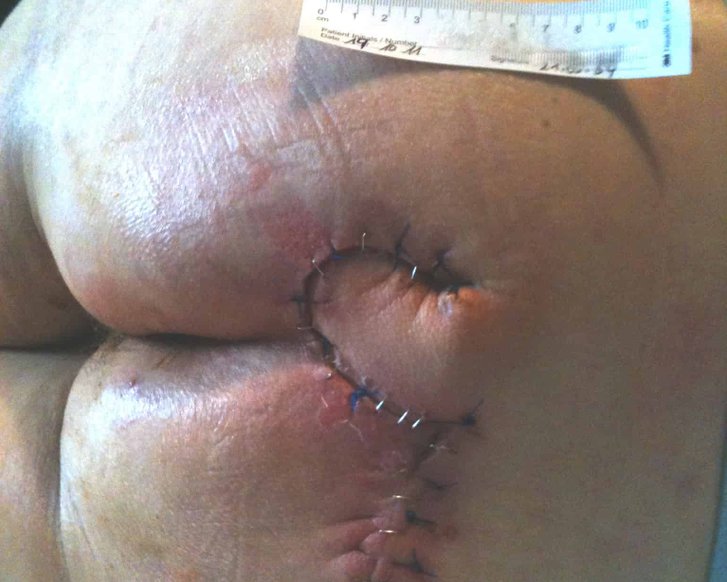
Therapie von Stadium 3 und 4
- Absolute Druckentlastung
Verhinderung von Scherkräften sowie lokaler Kontaminationen (z.B. Stuhl und Harn) bis zur vollständigen Abheilung - Primär operative Therapie
Bestehend aus einem oder mehreren Débridements zur Wundkonditionierung und der Defektdeckung z.B. mittels Lappenplastik
An die Wundheilungsphase angepasste idealfeuchte Wundversorgung der Operationswunde - Konservative Therapie
bei Kontraindikationen, Ablehnung des Eingriffes, zu erwartender Gefährdung des Operationserfolg
An die Wundheilungsphase angepasste idealfeuchte Wundversorgung einer tiefen und ggf. unterminierten Wunde - Vakuumtherapie
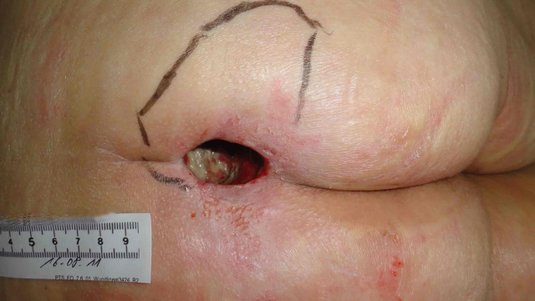
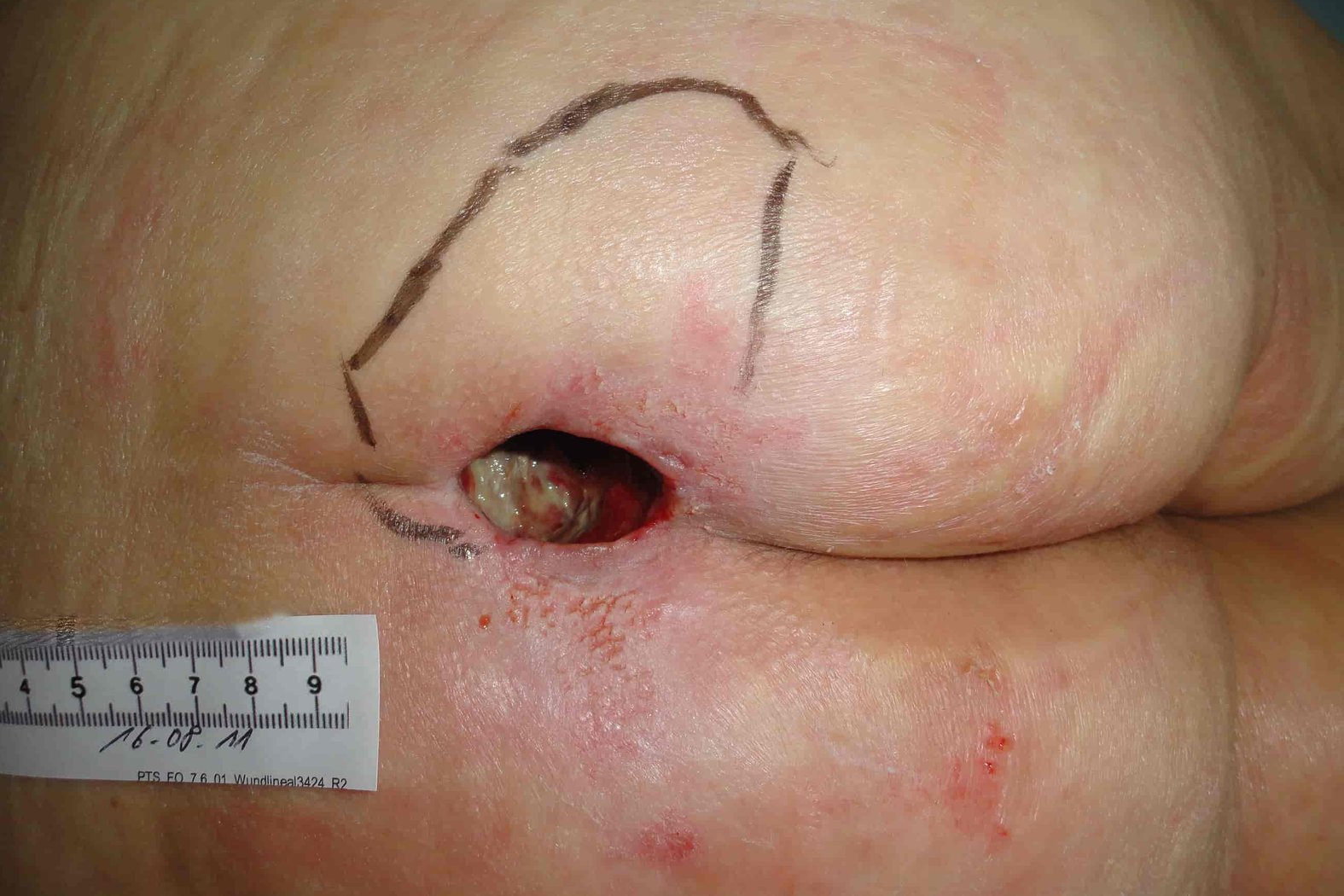
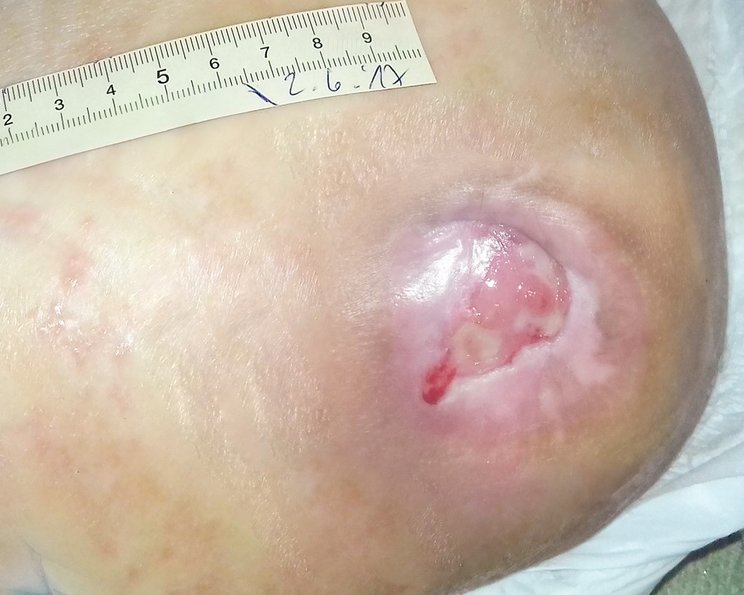
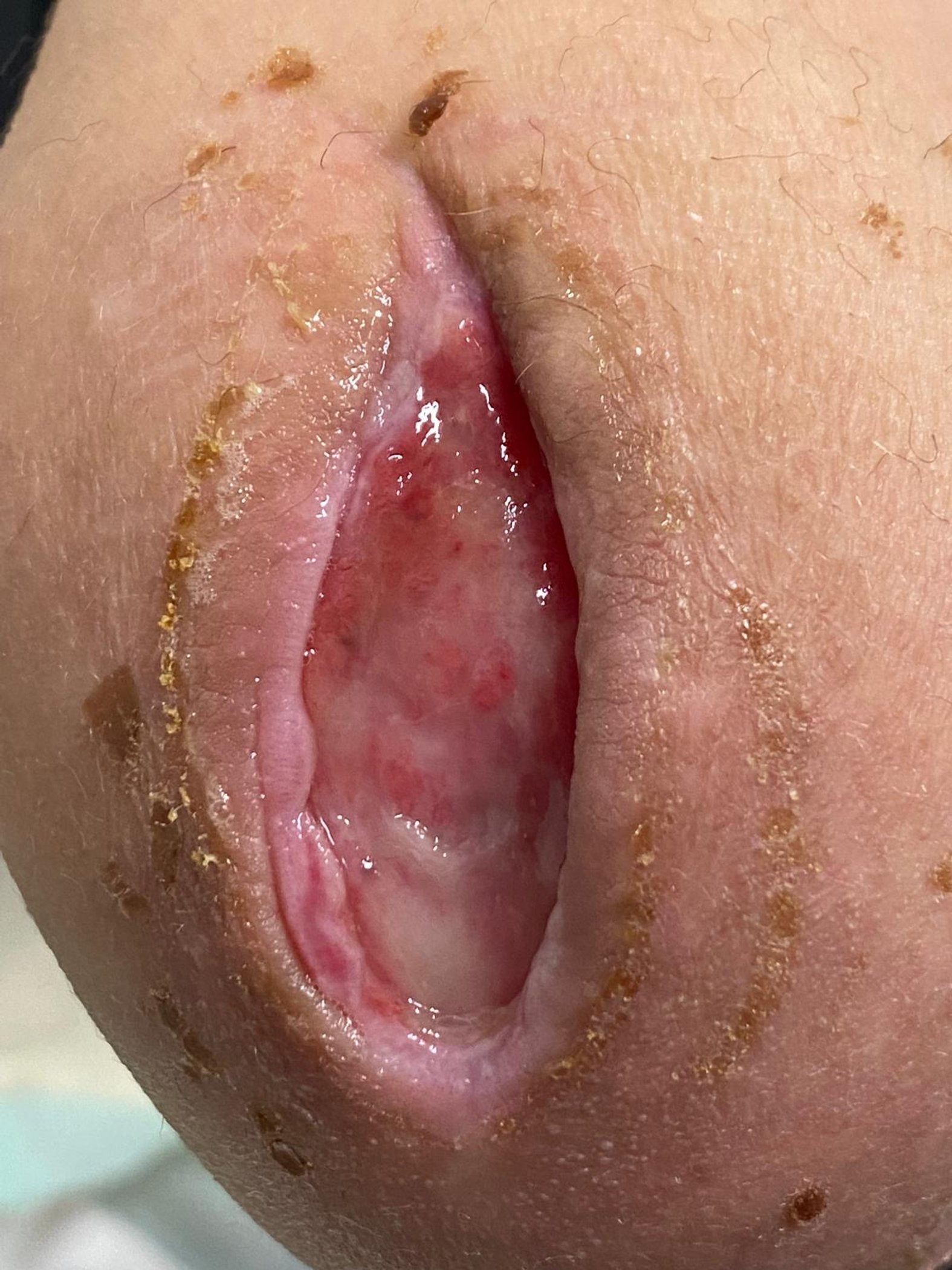
Erkennungsmerkmale Stadium 4
- Totaler Gewebsverlust mit freiliegenden Knochen, Sehnen und Muskeln
- Verlust aller Hautschichten
- Ggf. Unterminierungen, Tunnel, Taschen, Beläge und Schorf vorhanden
- Gefahren drohen durch Osteomyelitis und Ostitis
- Unterstützende Strukturen, wie Knochen und Sehnen, sind tastbar
Therapie
Siehe Stadium 3
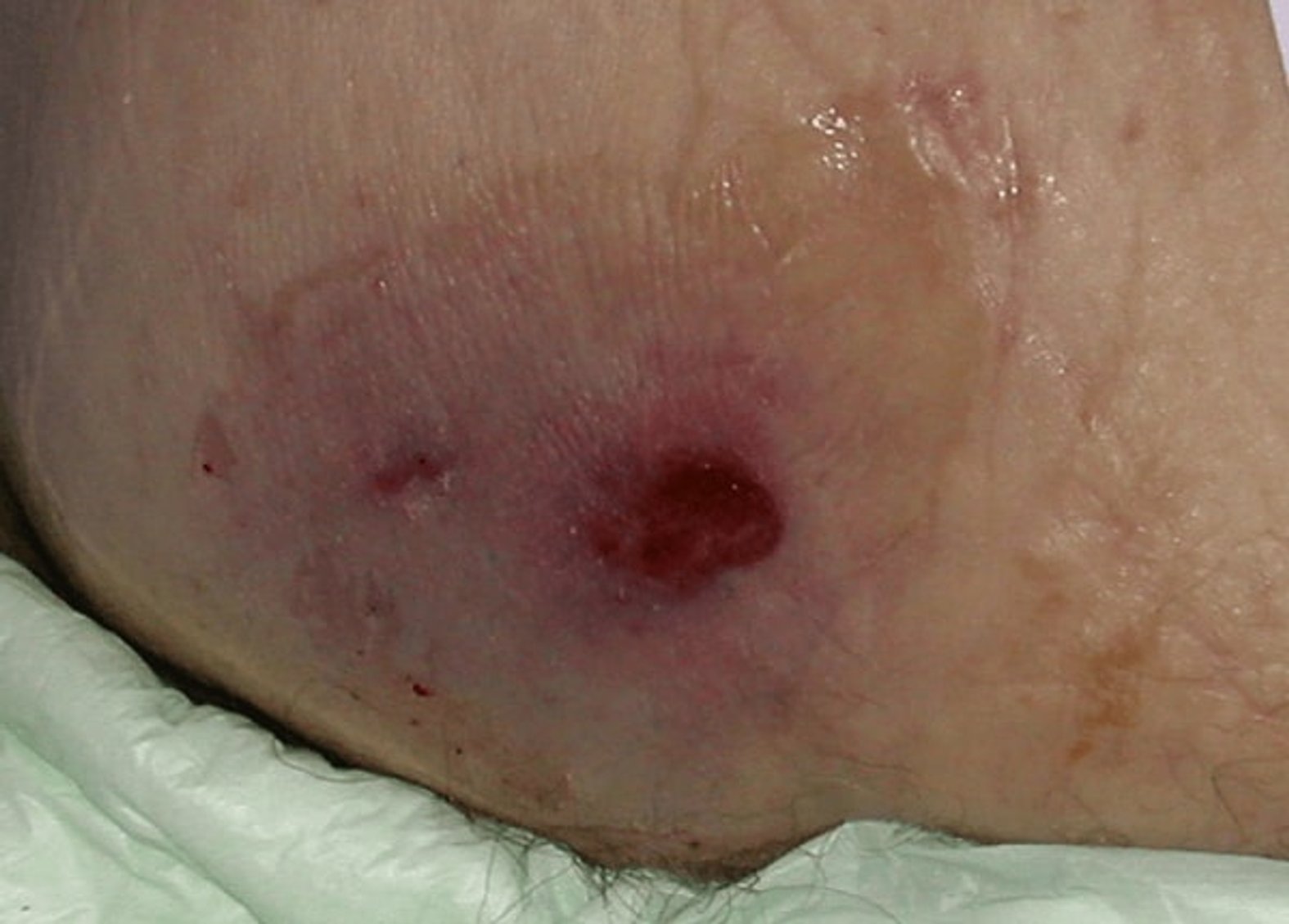
Erkennungsmerkmale
- Violette oder rotbraun verfärbte Haut
- Bildung einer blutgefüllten Blase möglich
- Das Gewebe kann schmerzhaft, derb, von breiiger oder matschiger Konsistenz sein
- Temperaturunterschiede zum angrenzenden Gewebe
- Tiefe der Gewebeschädigung ist nicht erkennbar
Therapie
Absolute Druckentlastung
Verhinderung von Scherkräften sowie lokaler Kontaminationen (z.B. Stuhl und Harn) bis zur vollständigen Abheilung
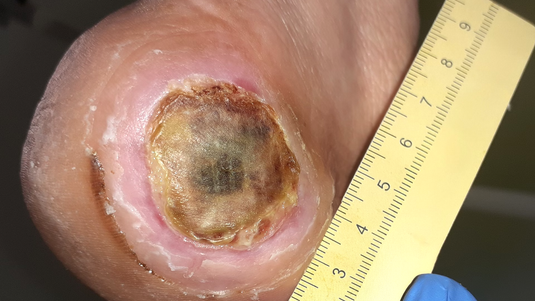
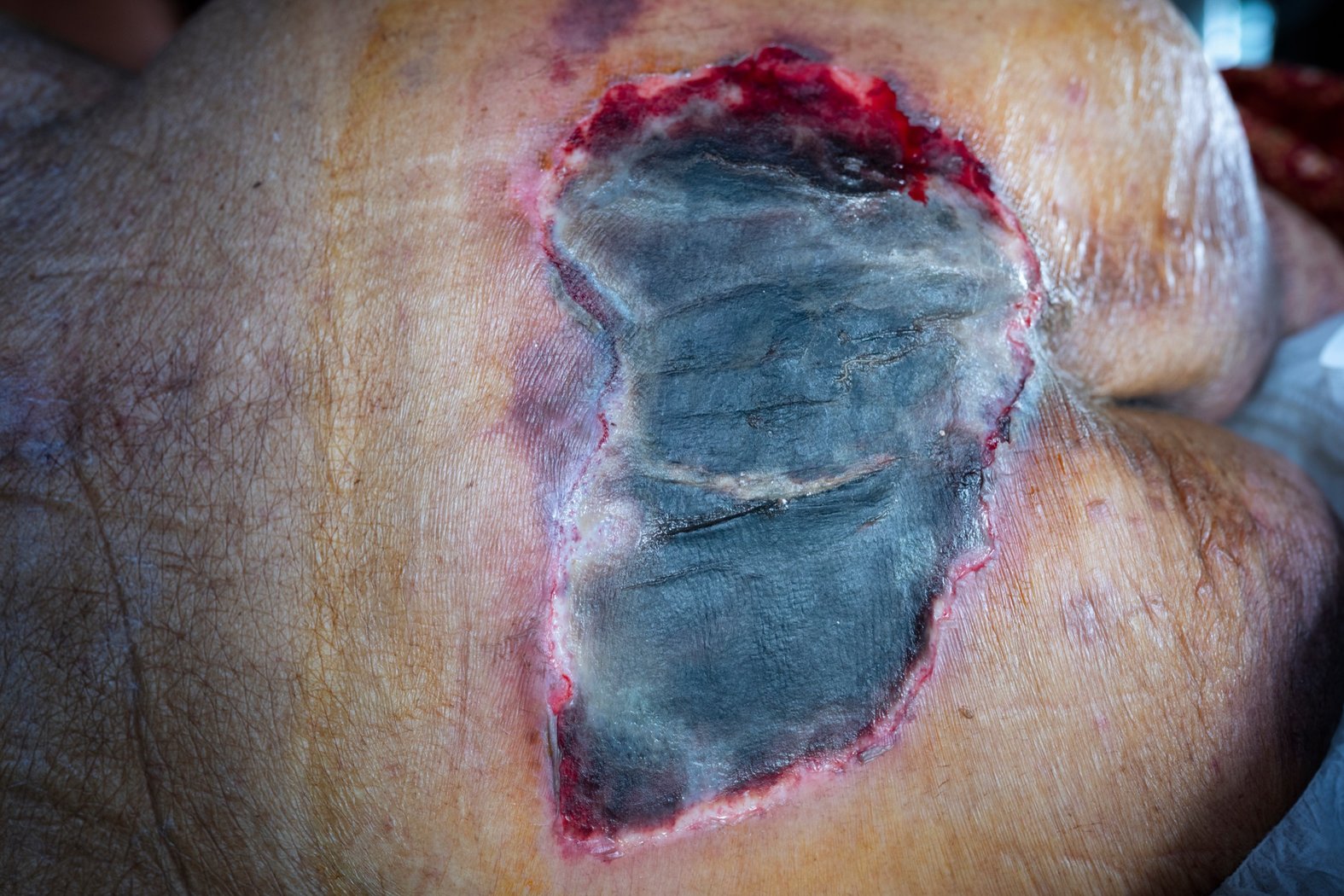
Erkennungsmerkmale
- Tatsächliche Tiefe ist durch Beläge nicht bestimmbar
- Stabiler Wundschorf (trocken, festhaftend, intakt ohne Erythem und Flüssigkeit) z.B. an den Fersen dient als "natürlicher biologischer Schutz"
Therapie
Belag oder Wundschorf müsste zunächst abgetragen werden, um das Stadium zu bestimmen. Stabiler, intakter Schorf sollte nicht entfernt werden.
Absolute Druckentlastung
Konservative Therapie
An die Wundheilungsphase und -situation angepasste Wundversorgung einer chronischen Wunde
Welche Wundauflagen werden zur Behandlung eines Dekubitus verwendet?
In der Regel werden Wundauflagen der modernen Wundversorgung wie Schaumstoff-Wundauflagen, Superabsorber oder Hydrokolloide verwendet, abhängig von der Kategorie, Exsudationsmenge und weiteren Faktoren. Die Wahl der am besten geeigneten Wundauflage bei Dekubitalulcera sollte gemäß EPUAP-Leitlinie (Stand 2019) „basierend auf den Zielen und Selbstpflegefähigkeiten der Person und/oder ihrer informellen Pflegenden und basierend auf der klinischen Beurteilung“ erfolgen. Zur Erhebung der klinischen Beurteilung sollten folgende Faktoren herangezogen werden:
- Durchmesser, Form und Tiefe des Dekubitus
- Beurteilung der Keimbelastung
- Fähigkeit, das Wundbett feucht zu halten
- Art und Menge des Wundexsudats
- Zustand des Gewebes im Wundbett
- Zustand der Haut in der Umgebung der Wunde
- Vorhandensein von Tunneln und Aushöhlungen
- Schmerz
Auf der Grundlage der klinischen Beurteilung wählen Sie die am besten geeignete Wundauflage aus (Tabelle 1).
Tabelle 1: Empfohlene Wundauflagen nach Dekubituskategorie gemäß EPUAP-Leitlinie
| Dekubituskategorie / -stadium | Exsudat-aufkommen | Geeignete Wundauflage |
|---|---|---|
| II (nicht-infiziert) | Gering/mäßig | Abhängig von klinischer Wundbeurteilung:
|
| Mäßig/stark | Polymerverbände z.B. Schaumstoffverbände der DracoFoam Reihe. DracoFoam Sakral, DracoFoam Ferse | |
| II und höher | Mäßig/stark | Schaumstoffverbände (einschließlich Hydropolymere) z.B. DracoFoam und DracoFoam Infekt Reihe |
| II und höher (nicht infiziert) | Stark | Superabsorber z.B. DracoSuperabsorber |
| III und IV (nicht-infiziert) | Minimal | Hydrogel-Verbände |
| III und IV | Mäßig | DracoHydrofaser oder Calciumalginat-Verbände, z.B. DracoAlgin, in Kombination mit Sekundärauflage |
Bei einem Dekubitus handelt es sich um eine chronische Wunde, die meist über längere Zeit besteht und Betroffene im Alltag erheblich einschränkt. Häufig treten Schmerzen auf, entweder dauerhaft oder im Rahmen der Wundversorgung. Ein wichtiger Bestandteil der Therapie ist daher auch eine konsequente Schmerzvermeidung mit individuell angepasster Schmerztherapie. Weitere Informationen zur Schmerzbehandlung finden Sie in dem Artikel Wunde und Schmerz.
Dekubitus werden bei Menschen mit stark pigmentierter Haut tendenziell erst in späteren Stadien festgestellt, nicht zuletzt, weil das Pflegepersonal und Ärzteteams nur unzureichend Erfahrung in der Diagnostik bei stärkerer Hautpigmentierung besitzen. Vor allem liegt dies an fehlender Fachliteratur, weniger Fallbeispielen und geringerer Studienlage.
Dekubitus, Hautkrankheiten auf dunkler HautVideo: Dekubitus, Behandlung und Positionierung
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Verbandwechsel
Grundsätzlich sollten alle Verbandwechsel atraumatisch und in möglichst großen Intervallen erfolgen. Besonders bei Alters- oder Pergamenthaut ist ein extrem vorsichtiges Vorgehen wichtig. Nach der Entfernung der Tamponade folgt die Wundreinigung und ggf. das Debridement zur Entfernung von Nekrosen, Fibrin, Fremdkörpern, Abfallstoffen und überschüssigem Exsudat. Bei infizierten Wunden schließt sich daran eine antiseptische Wundbehandlung an.
Bevor der Dekubitus wieder verbunden wird, muss die Wundbegutachtung und Wunddokumentation durchgeführt werden, damit der Heilungsverlauf beurteilt werden kann.
Anschließend können, wenn nötig, Alginate oder Hydrofasern zur Ausfüllung der kompletten Wundhöhle genutzt werden. Danach wird eine an die Wundphase angepasste Wundauflage aufgebracht und mit einem Sekundärverband fixiert. Durch den Sekundärverband darf keinesfalls Druck entstehen. Druck würde die Mikrozirkulation im Wundgebiet und den Heilungsverlauf beeinträchtigen sowie Nekrosenbildung begünstigen.
Praktische Tipps zur Umsetzung bietet außerdem das Video zum atraumatischen Verbandwechsel sowie der zugehörige Artikel.
Unterdrucktherapie
Die Unterdrucktherapie erzeugt über ein geschlossenes System kontinuierlichen oder intermittierenden Unterdruck. Sie unterstützt die Exsudatkontrolle, reduziert Verbandwechsel, fördert die Reinigung sowie die Gewebsneubildung und beschleunigt die Granulation.
Die Bezeichnung „Dekubitus“ stammt aus dem Lateinischen „decubitum“, dem 2. Partizip von „decumbere“, was so viel bedeutet wie „krank daniederliegen“. Im Laufe der Zeit entstand daraus das Wort „Decubitus“, das im deutschen Sprachgebrauch mittlerweile „Dekubitus“ geschrieben wird.
Aufgrund der lateinischen Wortherkunft ist der korrekte Plural von „Dekubitus“ ebenfalls „Dekubitus“, allerdings mit einem langen „u“ am Ende gesprochen. In der Praxis haben sich mit „Dekubiti“ und „Dekubitalulzera“ zwei weitere gebräuchliche Plurale etabliert.
Wie erfolgt die Druckentlastung als Kausaltherapie bei einem Dekubitus?
Die Behandlung eines Dekubitus setzt an der Ursache an: Die Wunde kann nur durch konsequente Druckentlastung abheilen. Neben einer feuchten Wundversorgung ist deshalb die fachgerechte Positionierung entscheidend. Gerade bei bettlägerigen Menschen ist daher eine regelmäßige Umpositionierung essenziell.
Pflegende und Angehörige können unterstützen, indem die Position spätestens alle zwei Stunden gewechselt wird. Dabei unterscheidet man:
Mikropositionierung: gezielte Entlastung einzelner Körperstellen durch Unter- oder Abpolsterung (z. B. mit einem gefalteten Handtuch).
Makropositionierung: vollständiges Umlagern des Körpers in größeren Abständen, um gefährdete Stellen dauerhaft zu entlasten.
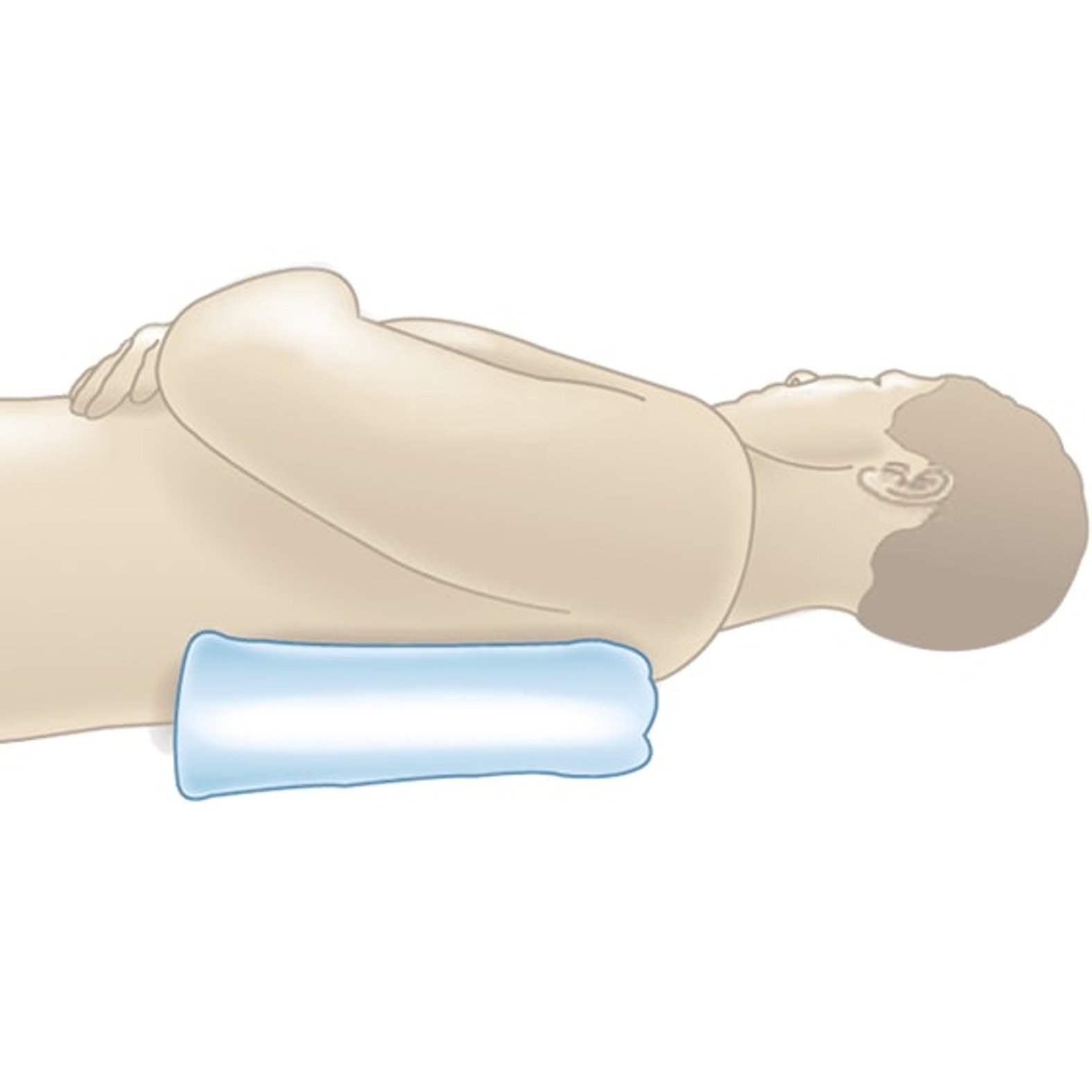
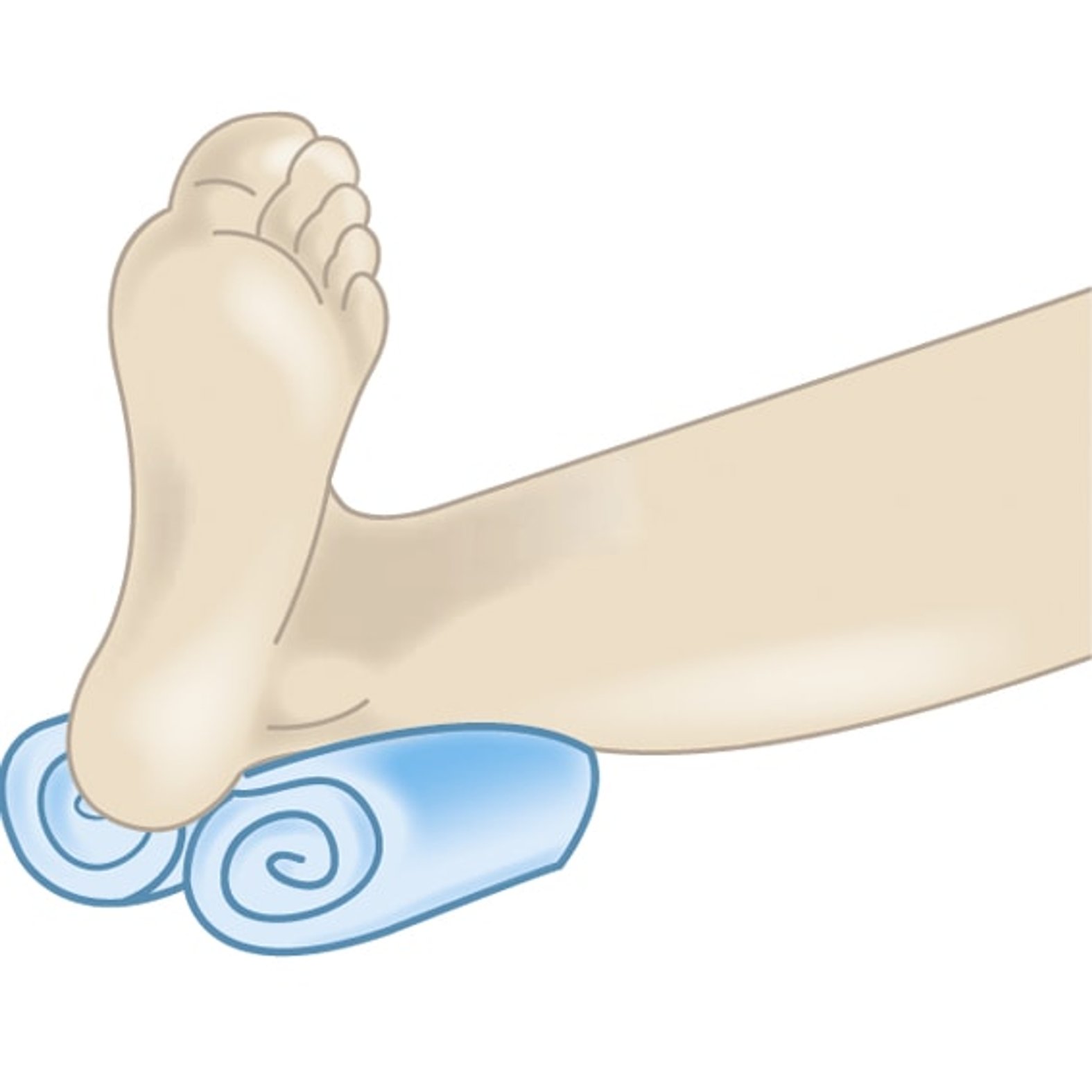
Es stehen verschiedene Positionierungstechniken zur Verfügung, um Druck auf betroffene oder gefährdete Körperstellen zu reduzieren:
- Mikrolagerung (Unterlagerung) durch z.B.:
- 3-fach-Faltung
- Brezel-Faltung
- Makrolagerung (Umlagerung) durch z.B.:
- 30°-Position
- 135°-Position
Ausführliche Informationen zu den geeigneten Positionierungstechniken:
Positionierung zur DekubitusprophylaxeDekubitus Frühtest und Differentialdiagnosen
Ein Dekubitus ersten Grades kann einfach und ohne besondere Hilfsmittel erkannt werden. Unterstützend kann ein Uhrglas oder ein durchsichtiges Stück Kunststoff benutzt werden.
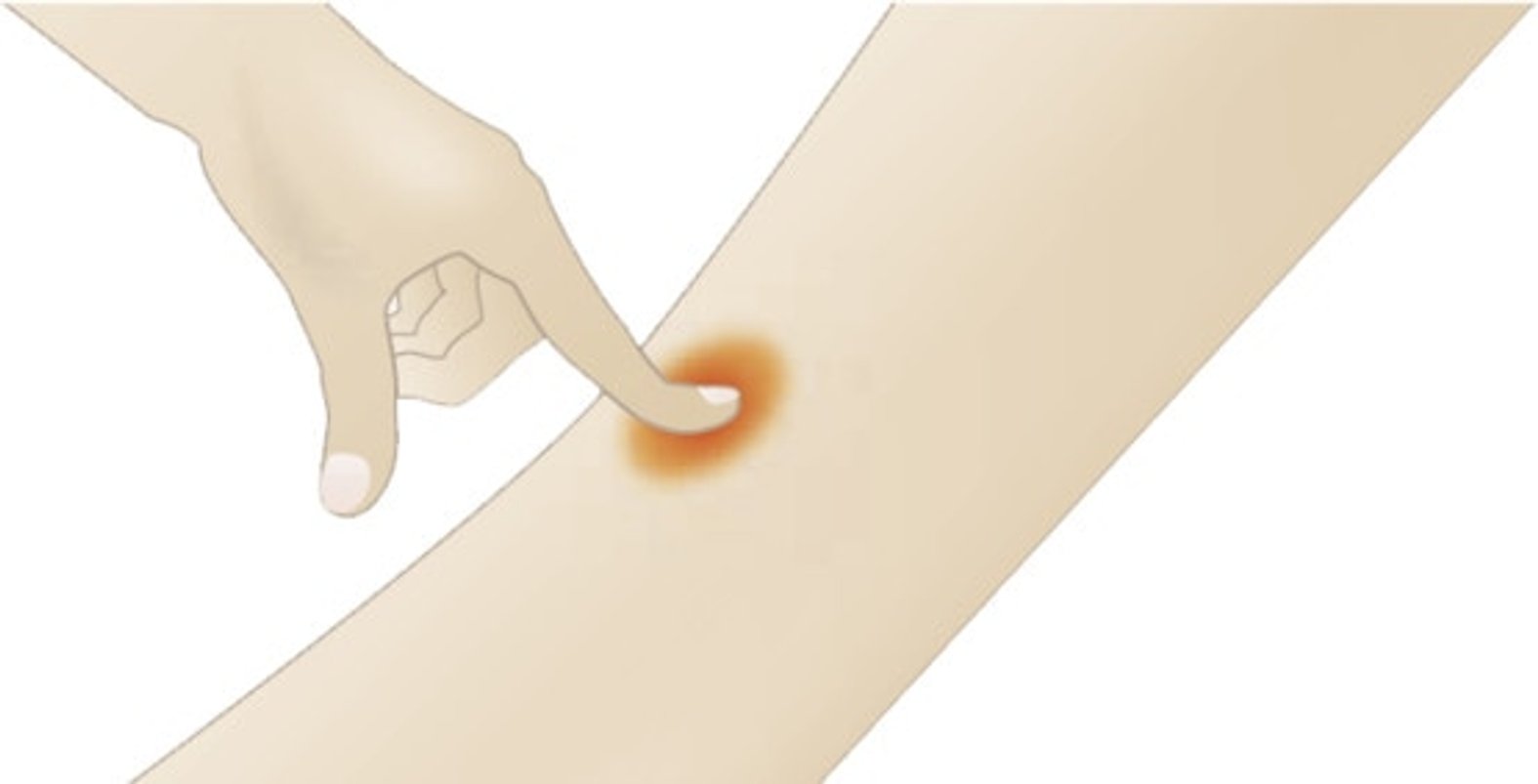
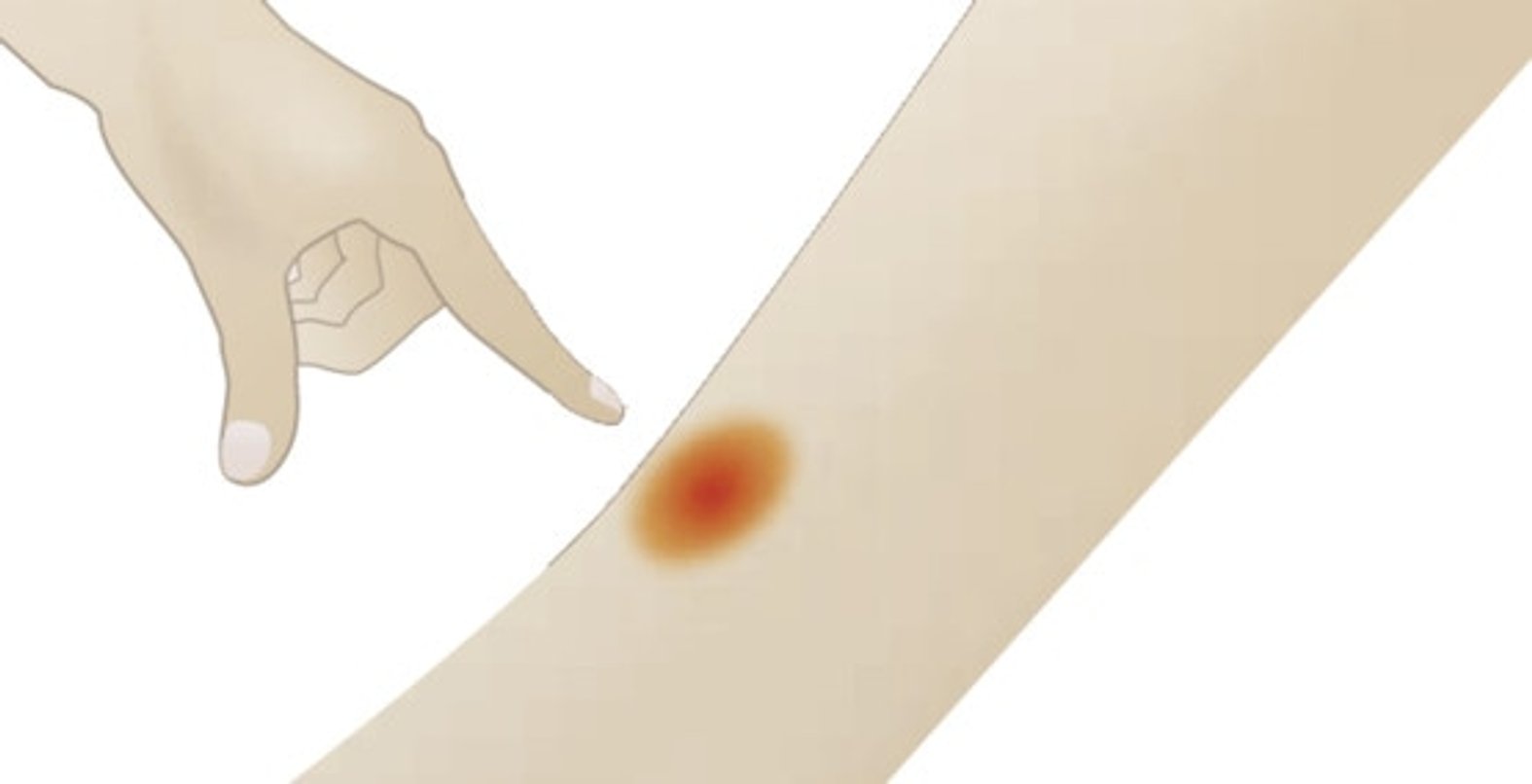
Insbesondere im Sakralbereich besteht die Herausforderung darin, den Dekubitus von einer Feuchtigkeitswunde (Inkontinenz-assoziierten Dermatitis, IAD) abzugrenzen. Die beginnende bis mäßige IAD ähnelt stark einem Sakraldekubitus in Kategorie 1, erfordert aber eine andere Kausaltherapie, damit die Wunde heilen kann. Details zu den Unterscheidungskriterien sind im Artikel zur IAD beschrieben.
nach EBM
Behandlung einer/eines/von sekundär heilenden Wunde(n) und/oder Decubitalulcus (-ulcera)
- EBM-Ziffer 02310, 212 Punkte
(Nicht berechenbar bei diabetischem Fußsyndrom, Ulcus cruris venosum, CVI, postthrombotischem Syndrom, Lymphödem, oberflächlicher und tiefer Beinvenenthrombose.)
nach GOÄ:
Behandlung einer Wunde, die nicht primär heilt oder Entzündungserscheinungen oder Eiterungen aufweist -auch Abtragung von Nekrosen an einer Wunde
- GOÄ-Ziffer 2006, 63 Punkte
Dekubitalgeschwüre sind im ICD-10 unter L89.- aufgelistet.
AbrechnungsgrundlagenUrsache und Entstehung
Ein Dekubitus entsteht, wenn Haut und darunterliegendes Gewebe über längere Zeit Druck und/oder Scherkräften ausgesetzt sind.
Wodurch entsteht ein Dekubitus?
Dauerhafter Druck unterbindet die Mikrozirkulation: Haut und Gewebe werden nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt. In der Folge sterben Zellen ab, und es kommt zu einer Gewebeschädigung.
Entscheidend ist dabei die Relation von Druck und Zeit: Sowohl langanhaltender geringer Druck als auch kurzzeitig sehr hoher Druck können ein Druckgeschwür verursachen (DNQP 2011). Je länger eine Stelle belastet wird, desto größer ist das Risiko für eine Schädigung. Gesunde, bewegliche Menschen entwickeln in der Regel keinen Dekubitus. Bei Druckbelastung sendet der Körper Schmerzsignale aus, die automatisch zu einer Lageänderung führen – selbst im Schlaf. Menschen, die sich nicht eigenständig bewegen können, fehlt dieser Schutzmechanismus. Besonders gefährdet sind Menschen mit Lähmungen, im Koma oder während längerer Operationen.
Scherkräfte
Unter Scherung versteht man das Verschieben von Haut- und Gewebeschichten gegeneinander. Dabei werden Blutgefäße verdrillt und die Durchblutung zusätzlich behindert. Besonders stark wirken Scherkräfte, wenn Patientinnen und Patienten im Bett nach unten rutschen oder im Sitzen belastet sind – im Sitzen ist der Druck auf das Gewebe etwa siebenmal höher als in Rückenlage.

Welche Körperstellen sind besonders gefährdet für die Entstehung von Dekubitus?
Prädilektionsstellen bei Dekubitus im Überblick
Dekubitus entsteht bevorzugt an Körperstellen, die dauerhaftem Druck, Scherkräften oder Reibung ausgesetzt sind. Diese besonders gefährdeten Bereiche werden auch Prädilektionsstellen genannt. Es handelt sich dabei in erster Linie um die Hauptauflageflächen des Körpers beim Sitzen und Liegen. Dazu zählen die Schulterblätter, die Hüften, die Fersen, aber auch das Gesäß. Vor allem sehr dünne und übergewichtige Personen sind gefährdet. Bei ersteren fehlt die schützende Fettschicht, bei letzteren verursacht das Körpergewicht zusätzlichen Druck.

Generell sind besonders die Körperstellen gefährdet, an denen die Haut direkt über dem Knochen liegt.
Weitere Informationen zu spezifischen Lokalisationen finden Sie in den Artikeln Fersendekubitus und Sakraldekubitus.
Risikofaktoren beim Dekubitus
Für die Entstehung eines Dekubitus sind zahlreiche Risikofaktoren beschrieben. Diese lassen sich weiter in direkte und indirekte Risikofaktoren unterscheiden, die auch als extrinsische und intrinsische Faktoren kategorisiert werden können:
Extrinsische Risikofaktoren (äußere Einflüsse)
- Direkter Risikofaktor: Druck – der einzige direkte Risikofaktor
- Scherkräfte – entstehen durch Reibung bei Bewegung
- Feuchtigkeit – etwa durch Inkontinenz, Schwitzen oder Wundexsudat
- Temperatur – zu hohe oder zu niedrige Umgebungstemperatur
- Hygienische Bedingungen – unzureichende Hautpflege
Intrinsische Risikofaktoren (körpereigene Faktoren)
- Alter – das Risiko steigt mit zunehmendem Alter
- Grunderkrankungen – wie Diabetes mellitus oder Durchblutungsstörungen
- Individuelle Anatomie – Körperbau und Knochenvorsprünge
- Medikamenteneinnahme – bestimmte Medikamente können das Risiko erhöhen
- Immobilität – eingeschränkte Bewegungsfähigkeit
- Mangelernährung/Dehydration – schlechter Ernährungszustand
- Schlechter Allgemeinzustand – reduzierte körperliche Widerstandskraft
Wie diese Risikofaktoren systematisch erfasst und bewertet werden, wird im Artikel Dekubitus-Assessment beschrieben.
Prophylaxe bei Dekubitus
Ziel der Prophylaxe ist es, Druck auf gefährdete Körperstellen zu vermindern und gleichmäßig zu verteilen. Dies gelingt durch geeignete Positionierungstechniken, den Einsatz von Hilfsmitteln und durch regelmäßige Bewegung.
Wichtige Maßnahmen sind:
- Druckentlastung durch Umpositionierung oder Abpolstern, z. B. im Bereich der Fersen.
- Antidekubitus-Matratzen (Schaumstoff oder Wechseldrucksysteme) zur gleichmäßigen Druckverteilung.
- Optimierung von Ernährung, Flüssigkeitszufuhr und Hautpflege, um die Widerstandskraft der Haut zu stärken.
- Ein angemessenes Raumklima mit atmungsaktiver Bettwäsche und ausreichender Lüftung.
Einen umfassenden Überblick zu allen vorbeugenden Maßnahmen finden Sie im Artikel zur Dekubitusprophylaxe.
Der vom DNQP herausgegebene Expertenstandard Dekubitus-Prophylaxe in der Pflege definiert die Prophylaxe von Dekubitus als pflegefachliche Kernaufgabe und formuliert sieben Ziele.
Dekubitus ExpertenstandardVideo: Dekubitusprophylaxe
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Der Erfolg einer Therapie hängt wesentlich von der Mitarbeit und Motivation der Patienten ab.
Adhärenz bei Dekubitus fördern