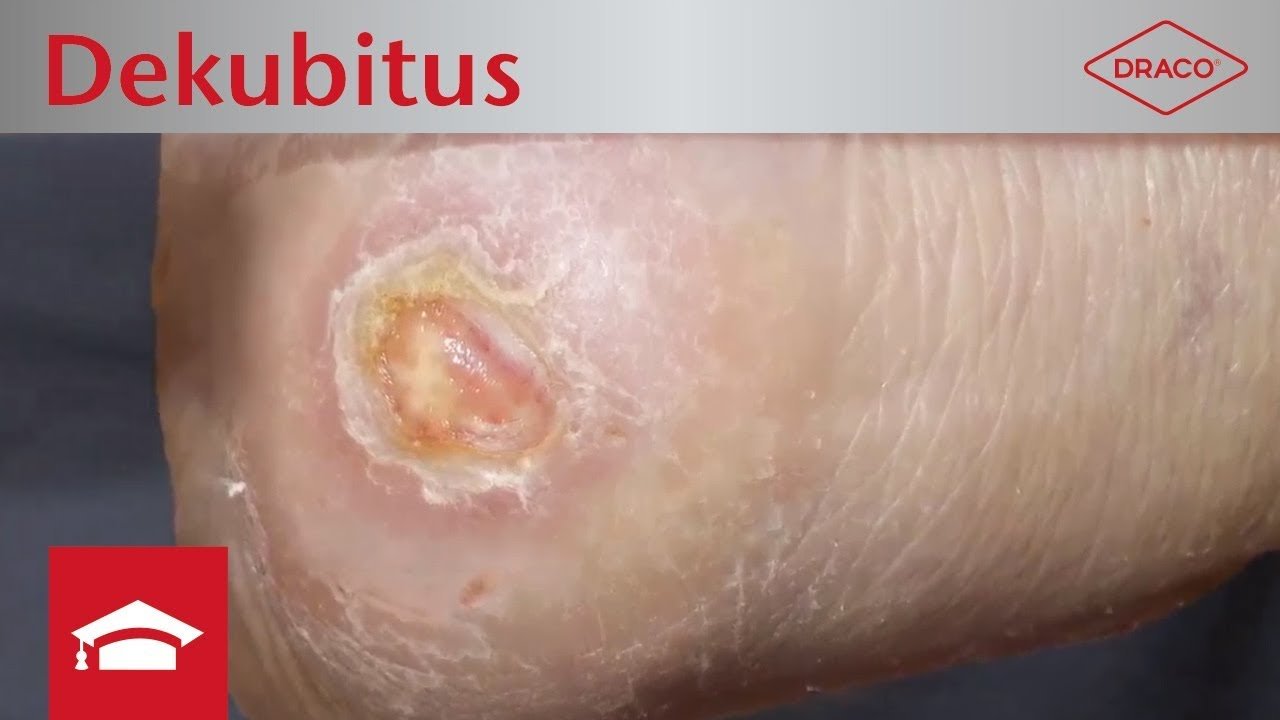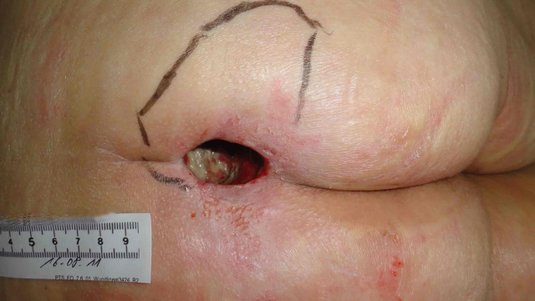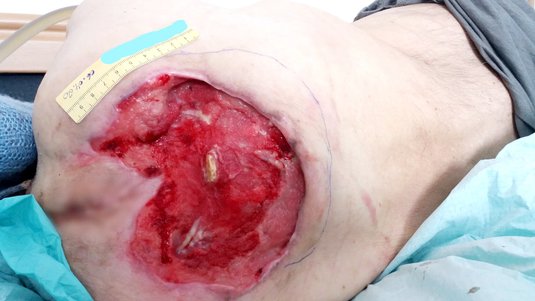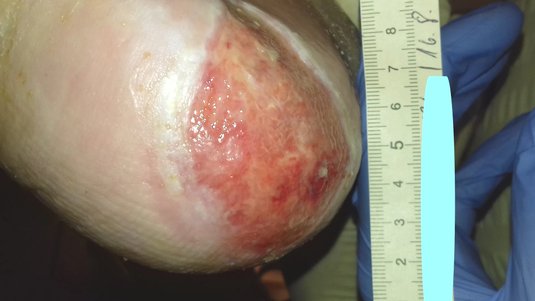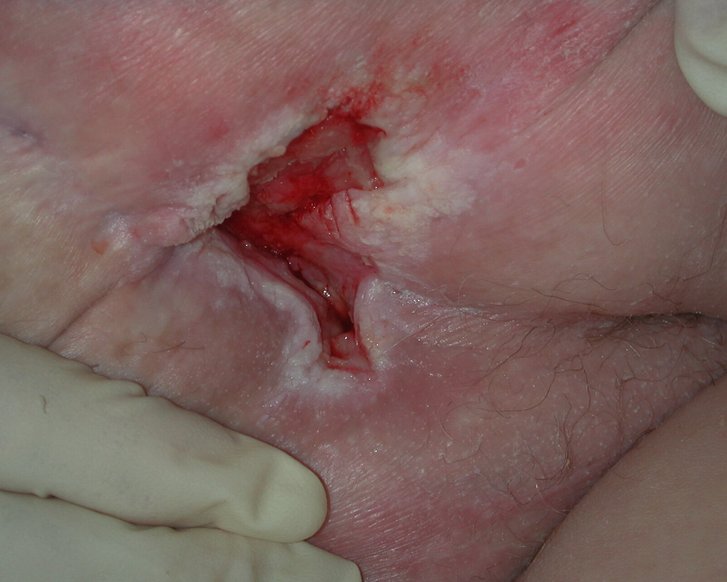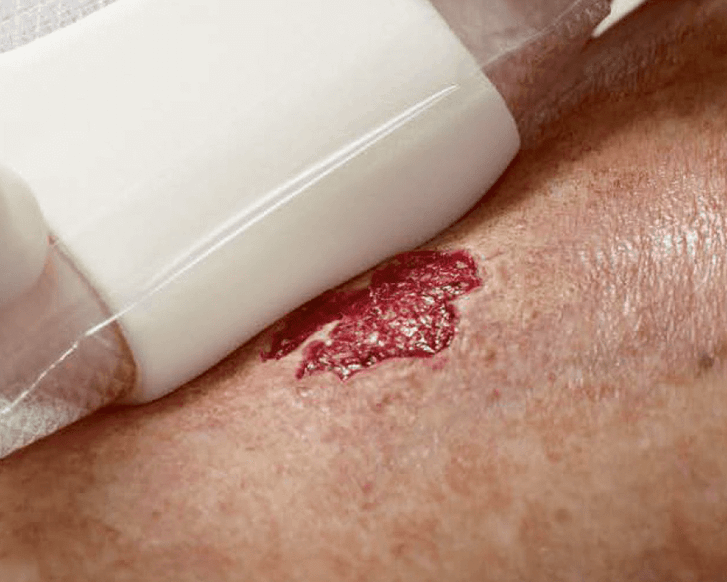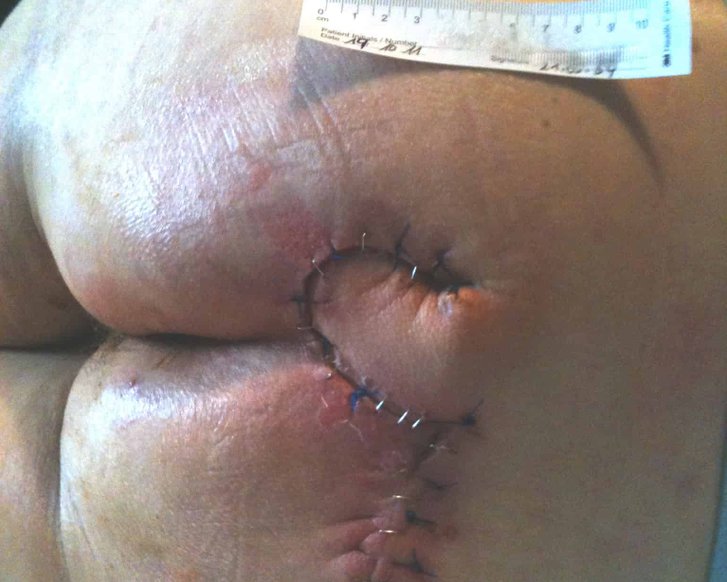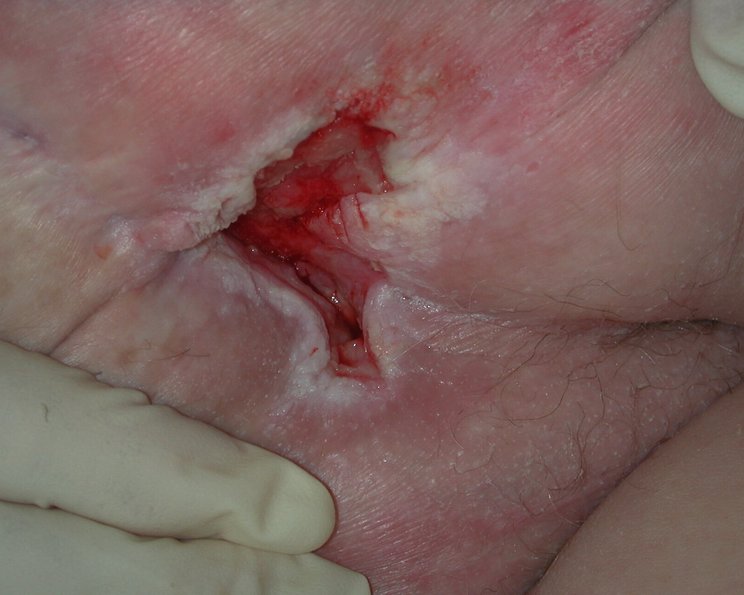
Sakraldekubitus
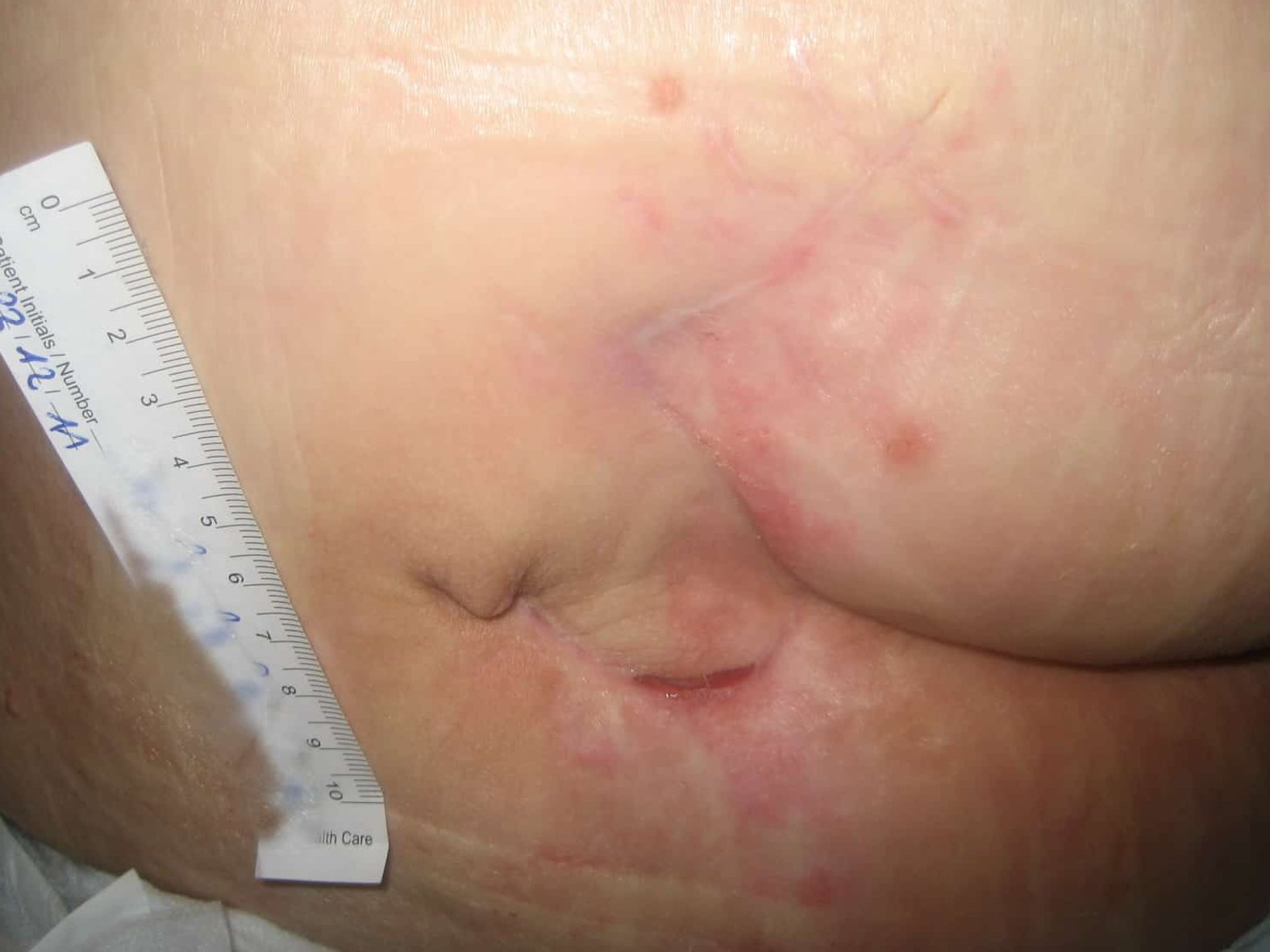
Ein Sakraldekubitus ist ein Dekubitus am Gesäß, genauer gesagt in der Kreuzbeinregion.
Die Haut über dem Kreuzbein (Os sacrum) ist eine der Hauptablageflächen, wenn ein Mensch auf dem Rücken liegt. Dadurch kann es bei Menschen mit Bewegungseinschränkungen zu leichterem langanhaltenden oder zu starkem Druck über kürzere Zeiträume kommen, der dann zur Entstehung eines Druckgeschwürs führen kann. Zusätzlich ist die Haut in der Sakralregion besonders beansprucht, da sich dort Feuchtigkeit und Keime durch Schweiß, Urin oder Stuhl sammeln können.
Behandlung und Therapie
Ein Dekubitus am Gesäß ist wie ein Druckgeschwür im Allgemeinen zu behandeln. Somit setzt sich die Therapie eines Sakraldekubitus wie bei jeder Dekubitusbehandlung aus der eigentlichen Wundversorgung und der Kausaltherapie zusammen. Im Folgenden gehen wir auf spezielle Maßnahmen bei der Versorgung eines Sakraldekubitus ein.
Besonderheiten bei der Wundversorgung eines Sakraldekubitus
Ein sakraler Dekubitus kann sich aufgrund der Körperstelle großflächig ausbreiten und eine tiefe Wunde sein. Entsprechend sorgfältig muss die Wundreinigung und -beurteilung erfolgen. Bei einem unterminierten Sakraldekubitus muss die Wundhöhle oder Tasche mit geeignetem Füllmaterial (sog. Cavity-Produkte) austamponiert werden. Dadurch wird ein lückenloser Kontakt zum Wundgrund hergestellt. Danach wird eine an die Wundphase angepasste Wundauflage aufgebracht und mit einem Sekundärverband fixiert, ohne Druck auszuüben.
Als Dekubitus-Pflaster oder Wundverband für das Gesäß eignet sich DracoFoam Sakral. Die Schaumstoffwundauflage mit Haftrand wurde eigens für chronische Wunden im Bereich von Kreuz- und Steißbein entwickelt und ist in zwei Größen verfügbar. Dank einer besonderen Form des Haftrands kann DracoFoam Sakral an dieser schwierigen Körperstelle zuverlässig fixiert werden. Ein sanft haftender Silikonkleber um das Wundpad fixiert auf der Haut in Wundnähe, während ein Polyacrylatkleber am äußeren Rand für sichere Haftung sorgt.

Wir untersuchen Wirksamkeit und Produkteigenschaften von DracoFoam Sakral in der täglichen Anwendung. Neben einer Aufwandsentschädigung stellen wir die benötigten Produkte sowie die Dokumentationsbögen selbstverständlich kostenfrei zur Verfügung.
Zur RegistrierungWeitere spezielle Maßnahmen
Operative Therapie
Die Wundreinigung und/oder das Débridement unter Narkose kann notwendig werden, wenn starke Schmerzen die Reinigung der Wunde bei Bewusstsein unmöglich machen. Außerdem können Dekubitus in der Kreuzbeinregion großflächig und tief sein, sodass ein chirurgisches Débridement erfolgen muss.
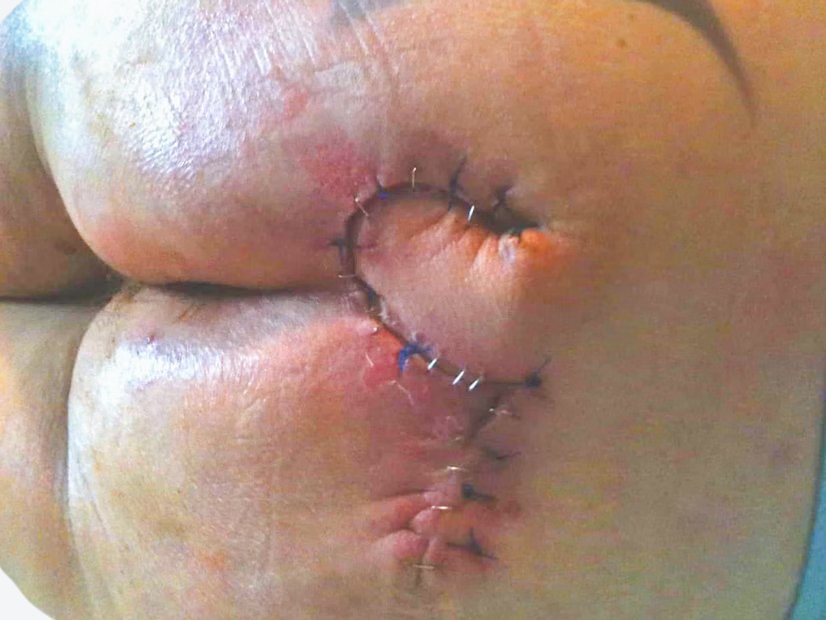
Insbesondere bei großflächigen, nicht-heilenden Sakraldekubitus kann eine operative Deckung mittels Lappen- oder Verschiebeplastik (auch als Schwenklappenplastik bezeichnet) versucht werden.
Antiseptika und Antibiotika
Für Wunden in der Gesäßregion besteht ein Infektionsrisiko durch warme und feuchte Stellen, in denen sich Bakterien stark vermehren können.
Insbesondere Menschen mit Bewegungseinschränkungen oder Immobilität, die viel auf dem Rücken liegen oder sitzen, schwitzen am Gesäß. Ein weiteres Risiko besteht bei harn- oder stuhlinkontinenten Personen mit Sakraldekubitus. Zusätzlich zur Feuchtigkeit können dann auch Bakterien aus dem Urin bzw. dem Darm in die Wunde gelangen und sich dort vermehren.
Bei einer klinisch relevanten bakteriellen Infektion sollten lokale Antiseptika angewendet werden. Als Wundauflage bei einem kritisch kolonisierten oder infizierten Dekubitus am Gesäß eignet sich DracoFoam Infekt. Die Schaumstoffwundauflage enthält die antimikrobiell wirkende Substanz Polihexanid. Polihexanid fungiert in der Wundauflage als antimikrobielle Barriere, nimmt die Mikroorganismen aus dem Wundexsudat auf und wirkt einer Kolonisierung bzw. Verbreitung von Bakterien innerhalb der Wundauflage entgegen.
Die Behandlung mit systemischen Antibiotika sollte nur bei klinischer Relevanz und nach zuvor ermitteltem Infektionserreger, angepasst an das entsprechende Bakterium, erfolgen.
Hautschutz und Hautpflege
Die Wundumgebungshaut muss individuell angepasst gereinigt und gepflegt werden, um sie zu schützen und vital zu halten.
Nach jeder Ausscheidung soll die Haut in der Gesäßregion unter Verwendung milder Seifen vorsichtig gereinigt werden. Beim Waschen sowie beim Abtrocknen muss Reibung vermieden werden, damit die Haut nicht zusätzlich gereizt wird. Auf keinen Fall darf Zug auf die Haut ausgeübt werden, der die Heilung des Sakraldekubitus negativ beeinflussen könnte.
Bei Urin- oder Stuhlinkontinenz müssen die Inkontinenz-Produkte regelmäßig und mehrfach am Tag bzw. in der Nacht gewechselt werden. Die Haut soll durch geeignete Cremes vor Feuchtigkeit, Urin und Kot geschützt werden. Zinkpasten oder spezielle Hautschutzsalben bei Inkontinenz bilden einen Schutzfilm auf der Haut, der vor schädigenden Stoffen aus Schweiß, Urin und Kot schützt.
Hauptartikel: Dekubitus
- Dekubitus-Assessment
- Dekubitus: Grade, Stadien, Klassifikation
- Ernährung bei Dekubitus
- Expertenstandard Dekubitus
- Fallbeispiele Dekubitus, Behandlungs- und Heilungsverläufe mit Bildern
- Fersendekubitus
- Dekubitus-Therapie mit Lappenplastik
- Dekubitusprophylaxe: Positionierung und Hilfsmittel
- Sakraldekubitus
- Stuhlmanagement bei Sakraldekubitus
- Wundauflagen zur Dekubitus-Wundversorgung
Video: Dekubitus, Behandlung und Lagerung
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.
Kausaltherapie und Prophylaxe bei Sakraldekubitus
Die Kausaltherapie und Prophylaxe besteht beim Sakraldekubitus darin, den Druck auf das Kreuzbein zu verhindern sowie die Haut vor Ausscheidungen zu schützen und damit die Haut zu entlasten. Dies kann durch Hilfsmittel, Positionierung sowie durch Bewegung erreicht werden. Die allgemeine Kausaltherapie, Wundversorgung und Dekubitusprophylaxe werden im Artikel zu Dekubitus beschrieben.
Positionierung und Hilfsmittel
Bei einem bestehenden Sakraldekubitus muss die Stelle frei liegen und darf keinem Druck ausgesetzt werden. Am besten ist es, wenn es erst gar nicht zum Dekubitus kommt. Daher sind Maßnahmen zur Druckentlastung und Druckverteilung sowohl bei vorhandenen Dekubitus als auch prophylaktisch enorm wichtig. Mobile und bewegliche Menschen sowie deren Angehörige und Zugehörige sollen zur aktiven Mitarbeit durch Verständnis der Zusammenhänge (Patientenedukation) motiviert werden. Unter fachkundiger Anleitung sollen Betroffene lernen, korrekte Maßnahmen zur Druckentlastung und Hautpflege auch eigenständig umzusetzen.
Empfehlungen des Expertenstandards Dekubitusprophylaxe in der Pflege:
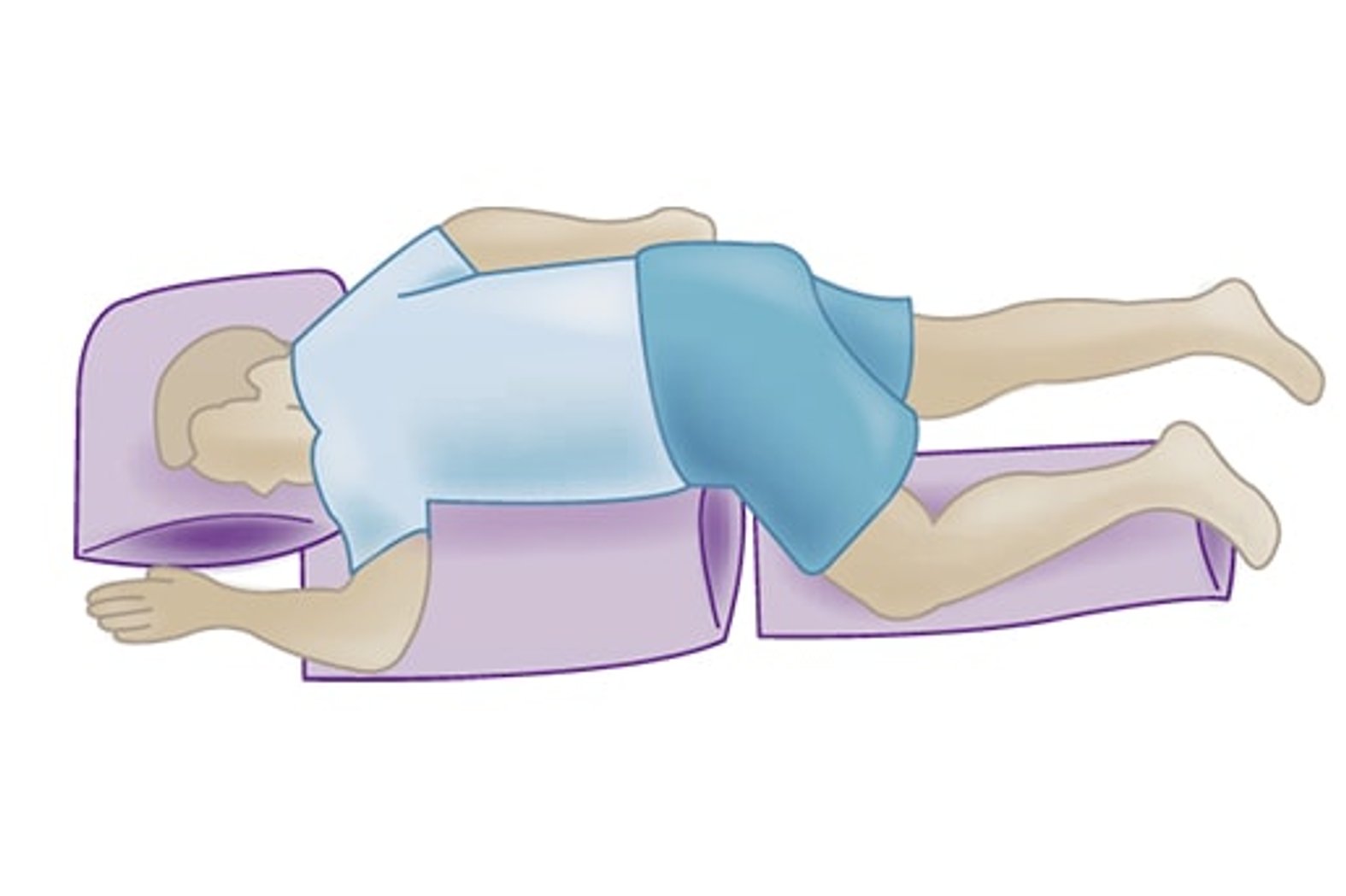
Hilfsmittel zur Dekubitus-ProphylaxeImmobile, liegende Menschen müssen durch Fachkräfte und/oder Zugehörige so positioniert werden, dass der Sakraldekubitus frei liegt und keinem Druck ausgesetzt ist. Um die Entstehung von Druckstellen zu vermeiden, muss die Position spätestens alle zwei Stunden verändert werden. Bei einem Dekubitus in der Gesäßregion ist die sogenannte 135°-Lagerung ratsam, bei der die Person beinahe in Bauchlage liegt. Für die 135°-Lagerung werden zwei Kissen benötigt, die jeweils auf einer Seite unter den Oberkörper und die entsprechende Unterkörperhälfte gelegt werden.
Bei Stuhlinkontinenz und Sakraldekubitus kann ein Analtampon hilfreich sein. Dadurch kann eine zusätzliche Belastung und/oder Schädigung der Haut in der Sakralregion durch Ausscheidungen vermieden werden. Ein Analtampon muss gemäß Herstellerangaben mehrmals täglich gewechselt werden, damit kein Darmverschluss (Ileus) entsteht. Bei Menschen mit Durchfall darf kein Analtampon verwendet werden. Vereinzelt kann hiervon jedoch nach Rücksprache mit dem behandelnden Arzt abgewichen werden. Ansonsten eignen sich bei Durchfall Fäkalkollektoren (Stuhlauffangbeutel) oder Stuhldrainagesysteme.
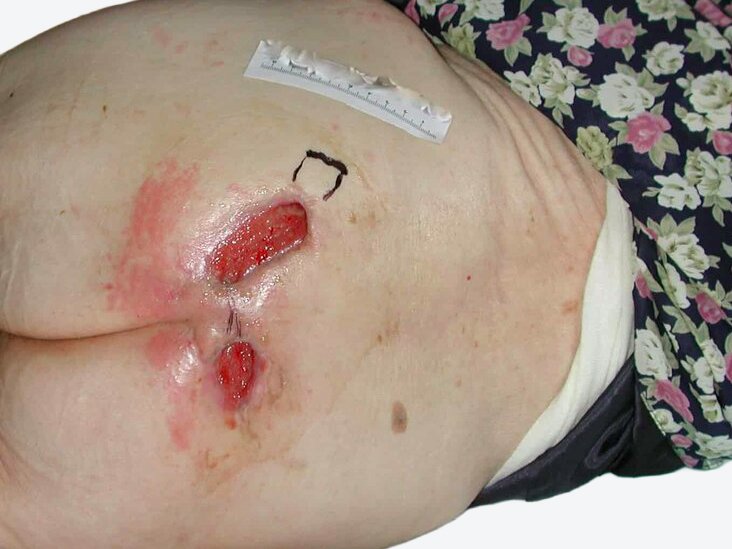
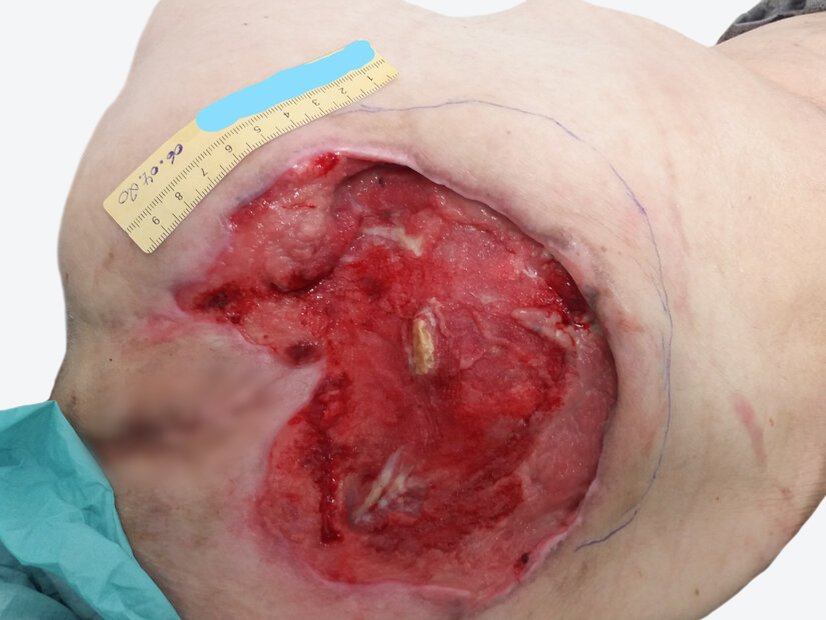
Sakraldekubitus: Fallbeispiele aus der Praxis
Diagnose
Die Diagnose eines Sakraldekubitus erfolgt anhand des klinischen Bildes.
Gemäß European Pressure Ulcer Advisory Panel (EPUAP) erfolgt die Einteilung anhand des Ausmaßes und der Tiefe der Gewebezerstörung in Kategorien. Der Expertenstandard Dekubitusprophylaxe in der Pflege empfiehlt die Kategorisierung nach EPUAP.
Bei bestehender Harn- und/oder Stuhlinkontinenz ist die Abgrenzung zwischen einem Sakraldekubitus der Kategorie I und einer beginnenden bis mäßigen Inkontinenz-assoziierten Dermatitis (IAD) schwierig. Der sogenannte Fingerdrucktest hilft bei der Unterscheidung und der Ermittlung eines Dekubitus der Kategorie I. Dabei wird ein Finger leicht auf die gerötete Verdachtsstelle gedrückt. Lässt sich die Rötung mit dem Finger wegdrücken, d.h. wenn auf den Druck eine Weißfärbung der Haut eintritt, liegt kein Dekubitus vor. Auch bei der IAD lässt sich die Rötung mit dem Finger wegdrücken. Bleibt die Rotfärbung jedoch bestehen, liegt ein Sakraldekubitus Kategorie I vor.
Bei einem Sakraldekubitus Kategorie II ist die Haut bereits teilweise zerstört, was sich als offenes Ulcus oder als Blase präsentieren kann. In Kategorie III liegt ein vollständiger Hautverlust vor. In der Region von Kreuz- oder Steißbein kann ein Dekubitus großflächig und tief werden, so dass ein Dekubitus der Kategorie III bereits sehr tief sein kann, ohne offen liegende Knochen, Sehnen oder Muskeln. Knochen, Sehnen oder Muskeln liegen in Dekubitus-Kategorie IV frei und sind dann sicht- oder tastbar.
Daneben gibt es noch „keiner Kategorie zuordenbar“, wenn der Wundgrund aufgrund von Belägen nicht freiliegt. Bis die Beläge entfernt sind, oder bei stabilem Schorf, der nicht entfernt werden sollte, kann daher die Tiefe des Sakraldekubitus und somit die Kategorie nicht bestimmt werden.
In die Kategorie „vermutete tiefe Gewebeschädigung“ fallen Dekubitus am Gesäß, wenn unter intakter Haut ein lokaler Bereich livid oder rötlichbraun verfärbt ist oder wenn blutgefüllte Blasen vorliegen.
Abrechnung
Die Abrechnung für die Behandlung von Dekubitus am Kreuzbein erfolgt nach dem Diagnosis Related Groups- (DRG-) System, das sich von EPUAP-Einteilung minimal unterscheidet und der ICD-10 folgt. Die Pauschale für Dekubitus ist in Fallgruppe 89 definiert. Für den Dekubitus am Gesäß ist bei der Kategorie L89.- 4 Kreuzbein (Steißbein) als fünfte Stelle zu benutzen. Für die Angabe des Stadiums gilt:
L89.04 Dekubitus, Stadium 1
Dekubitus, Kategorie 1: Druckzone mit nicht wegdrückbarer Rötung bei intakter Haut
L89.14 Dekubitus, Stadium 2
Dekubitus, Kategorie 2: Dekubitus [Druckgeschwür] mit:
Blase (serumgefüllt) (offen) (rupturiert)
Teilverlust der Haut mit Einbeziehung von Epidermis und/oder Dermis
L89.24 Dekubitus, Stadium 3
Dekubitus, Kategorie 3: Dekubitus [Druckgeschwür] mit Verlust aller Hautschichten mit Schädigung oder Nekrose des subkutanen Gewebes, die bis auf die darunterliegende Faszie reichen kann.
L89.34 Dekubitus, Stadium 4
Dekubitus, Kategorie 4: Dekubitus [Druckgeschwür] mit Nekrose von Muskeln, Knochen oder stützenden Strukturen (z.B. Sehnen oder Gelenkkapseln)
L89.94 Dekubitus, Stadium nicht näher bezeichnet
Dekubitus, Kategorie nicht näher bezeichnet: Dekubitus [Druckgeschwür] ohne Angabe eines Stadiums
→ Kann das Stadium/die Kategorie eines Dekubitalgeschwüres nicht sicher bestimmt werden, ist das niedrigere Stadium/die niedrigere Kategorie zu kodieren.
nach EBM
Behandlung einer/eines/von sekundär heilenden Wunde(n) und/oder Decubitalulcus (-ulcera)
- EBM-Ziffer 02310, 210 Punkte
(Nicht berechenbar bei diabetischem Fußsyndrom, Ulcus cruris venosum, CVI, postthrombotischem Syndrom, Lymphödem, oberflächlicher und tiefer Beinvenenthrombose.)
nach GOÄ:
Behandlung einer Wunde, die nicht primär heilt oder Entzündungserscheinungen oder Eiterungen aufweist -auch Abtragung von Nekrosen an einer Wunde
- GOÄ-Ziffer 2006, 63 Punkte
Dekubitalgeschwüre sind im ICD-10 unter L89.- aufgelistet.
AbrechnungsgrundlagenPrävalenz und Risikofaktoren
Ein Sakraldekubitus entsteht, wenn die Haut am Gesäß langanhaltendem oder starkem Druck über kürzere Zeiträume ausgesetzt ist. Bereits eine liegende Position in Rückenlage erzeugt einen solchen Druck, denn die Kreuzbein-Region ist dabei eine der Hauptablageflächen des menschlichen Körpers. Daher sind Bewegungseinschränkungen, Narkosen und Sedierungen Risikofaktoren für die Entstehung eines Sakraldekubitus. Außerdem trägt eine Belastung der Haut durch Schweiß, Urin oder Stuhl zur Dekubitus-Entstehung am Gesäß bei.
Wie hoch gefährdet die Haut über dem Kreuzbein (Os sacrum) tatsächlich ist, zeigt sich auch an der Prävalenz des Sakraldekubitus: Mit 28,6 % war der Sakraldekubitus der häufigste unter allen identifizierten Dekubitus in einer im Jahr 2007 veröffentlichten europäischen Studie (Vanderwee et al. 2007). Auch bei Betrachtung der damals höchsten Dekubitus-Einstufung (Grad 4) war der Sakraldekubitus der häufigste mit sogar 39,9 % Anteil an allen identifizierten Dekubitus dieses Schweregrads.
Der Sakraldekubitus ist der häufigste Dekubitus in Europa (Vanderwee et al. 2007):
Literatur
Dekubitus Grad* Lokalisation | Prävalenz in % |
| Grad 4 | |
| Kreuzbein | 39,9 |
| Ferse | 38,5 |
| Hüfte | 4,2 |
| Alle Grade | |
| Kreuzbein | 28,6 |
| Ferse | 25,0 |
| Sitzbein | 12,5 |
*die Einteilung erfolgte nicht nach der aktuellen EPUAP-Kategorisierung