Dekubitus – Grade, Stadien, Kategorien
Mit der Entwicklung und Umsetzung der Leitlinie Dekubitus kam es zu einer Änderung der Fachterminologie im Hinblick auf die Einteilung und Beurteilung von Druckgeschwüren.
Diese hat sich bis jetzt in der medizinischen Fachsprache noch nicht gänzlich durchsetzen können. Im Folgenden werden die unterschiedlichen Begriffe und Klassifikationen erklärt und erläutert, wie sich die Neuerungen im praktischen Alltag umsetzen lassen.
Was sind die Unterschiede zwischen Dekubitus-Grad, -Stadium und -Kategorie?
Die modernste Einteilung von Dekubitalgeschwüren wird in Kategorien vorgenommen. Sie wird von den einschlägigen Fachgremien EPUAP und NPUAP zur Verwendung empfohlen.
Die Unterschiede der Einteilung von Dekubitalgeschwüren sind historisch gewachsen. Grad-, Stadium- und Kategorieeinteilungen wurden nacheinander entwickelt, anschließend wurden verschiedene Terminologien institutionell teils weiterverwendet, teils geändert. Je nach Fachbereich (Pflege, Diagnostik, Abrechnungsrecht) sind die Klassifizierungen verschieden gebräuchlich und sind nur teilweise deckungsgleich. Grade werden häufig in der Diagnostik (Einteilung nach ICD-10) verwendet. In Pflege und Versorgung wird meist von Dekubitusstadien oder der Dekubitus-Kategorie gesprochen. Die "Kategorie" entspricht der modernsten Bezeichnung und wird von den einschlägigen Gremien EPUAP und NPUAP in ihren Leitlinien zur Verwendung empfohlen.
Gradeinteilung nach Shea von 1975
Dekubitus Grad 1
Dekubitus Grad 2
Dekubitus Grad 3
Dekubitus Grad 4
Hauptartikel: Dekubitus
- Dekubitus-Assessment
- Dekubitus: Grade, Stadien, Klassifikation
- Expertenstandard Dekubitus
- Fallbeispiele Dekubitus, Behandlungs- und Heilungsverläufe mit Bildern
- Fersendekubitus
- Dekubitusprophylaxe: Positionierung und Hilfsmittel
- Sakraldekubitus
- Stuhlmanagement bei Sakraldekubitus
- Wundauflagen zur Dekubitus-Wundversorgung

Wund- und Abrechnungswissen, Praxis- und Selbstmanagement
Klick dich schlauerGrad-/Stadieneinteilung nach Seiler von 1979
Zusätzlich zur Einteilung der Wunde in Grade, bezogen auf die geschädigten Gewebsschichten, erfolgt bei der Einteilung nach Seiler eine zusätzliche Einschätzung der Wundkondition.
Dekubitus Stadium A
Dekubitus Stadium B
Dekubitus Stadium C
Dekubitus Kategorien der NPUAP/EPUAP
Im medizinischen Sprachgebrauch haben sich die Begriffe Dekubitusgrad oder Dekubitusstadium in den letzten Jahrzehnten fest etabliert.
Beide Begriffe lassen ein Fortschreiten der Erkrankung vermuten. Das trifft bei einem Dekubitus nicht zwangsläufig zu, weshalb für die aktuelle Leitlinie eine dahingehend neutralere Begrifflichkeit gewählt wurde.
In der internationalen Leitlinie zum Dekubitus von 2009, die in Zusammenarbeit des European Pressure Ulcer Advisory Panel (EPUAP) und des amerikanischen National Pressure Ulcer Advisory Panel (NPUAP) entstanden ist, ist von Kategorien die Rede.
Die Einteilung der Kategorien 1-4 erfolgt analog zur bekannten Gradeinteilung nach Shea mit Blick auf die geschädigte Gewebsschicht.
Kategorie/Stadium I: Nicht wegdrückbares Erythem
Intakte Haut mit nicht wegdrückbarer Rötung eines lokalen Bereichs, gewöhnlich über einem knöchernen Vorsprung. Bei dunkel pigmentierter Haut ist ein Abblassen möglicherweise nicht sichtbar, die Farbe kann sich aber von der umgebenden Haut unterscheiden. Der Bereich kann schmerzhaft, härter, weicher, wärmer oder kälter im Vergleich zu dem umgebenden Gewebe sein. Es kann schwierig sein, Kategorie/Stadium I bei Personen mit dunkler Hautfarbe zu entdecken. Kann auf „gefährdete“ Personen hinweisen (Hinweis auf ein mögliches Risiko).
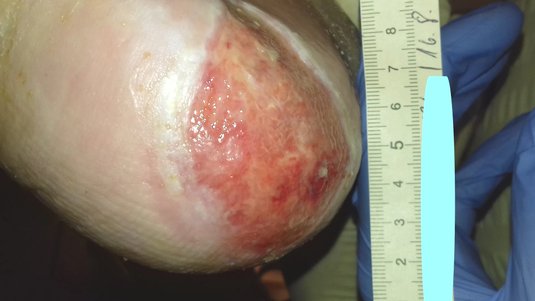
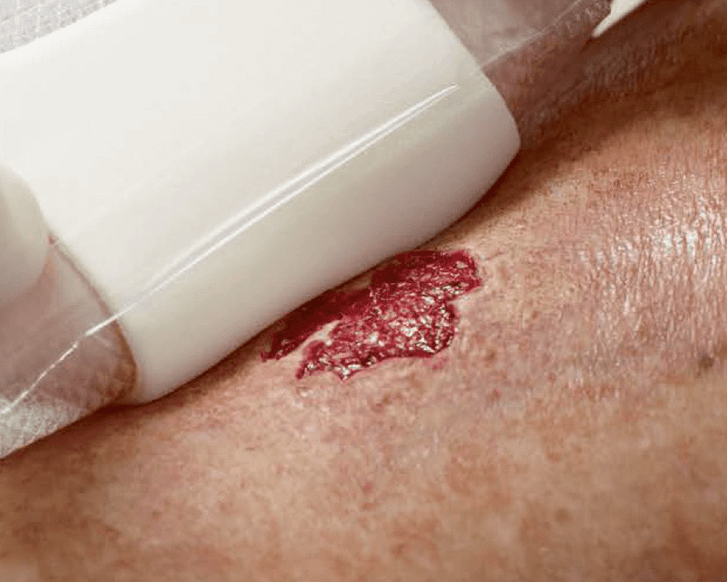
Kategorie/Stadium II: Teilverlust der Haut
Teilzerstörung der Haut (bis in die Dermis/Lederhaut), die als flaches, offenes Ulcus mit einem rot bis rosafarbenen Wundbett ohne Beläge in Erscheinung tritt. Kann sich auch als intakte oder offene/ruptierte, serumgefüllte Blase darstellen. Manifestiert sich als glänzendes oder trockenes, flaches Ulcus ohne Beläge oder Bluterguss. Diese Kategorie/dieses Stadium sollte nicht benutzt werden um Skin Tears (Gewebezerreißungen), verbands- oder pflasterbedingte Hautschädigungen, perineale Dermatitis, Mazerationen oder Exkoriation zu beschreiben.
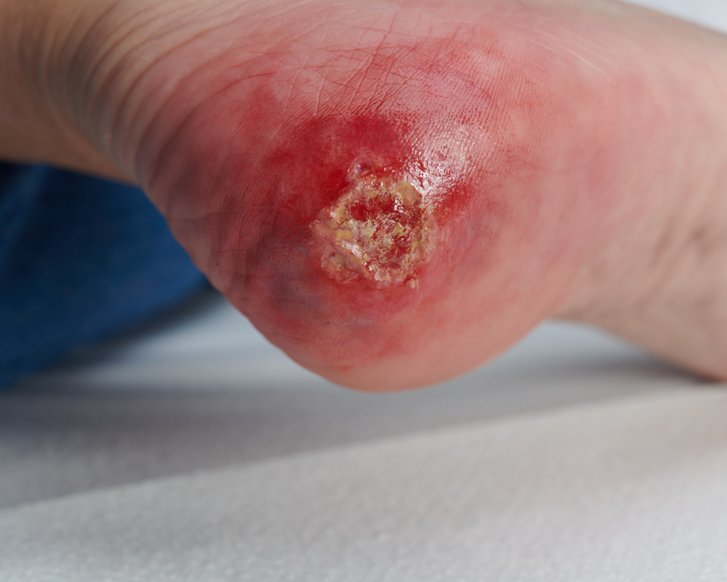
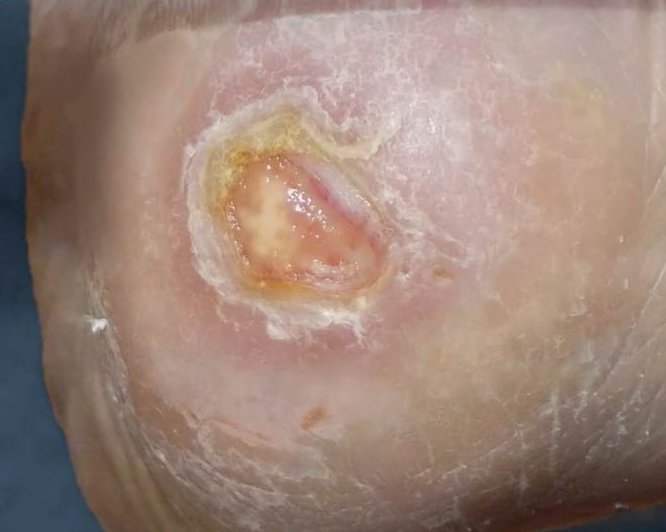
Kategorie/Stadium III: Vollständiger Verlust der Haut
Vollständiger Gewebeverlust. Subkutanes Fett kann sichtbar sein, aber Knochen, Sehne oder Muskel liegen nicht offen. Beläge können vorhanden sein, die aber nicht die Tiefe des Gewebeverlustes verdecken. Es können Taschenbildung oder Unterminierungen vorliegen. Die Tiefe eines Dekubitus der Kategorie/des Stadiums III kann je nach anatomischer Lokalisation variieren. Der Nasenrücken, das Ohr, das Hinterhaupt und der Knöchel haben kein subkutanes Gewebe und Ulcera der Kategorie/des Stadiums III können dort oberflächlich sein. Im Gegensatz dazu können besonders adipöse Bereiche einen extrem tiefen Dekubitus der Kategorie/des Stadiums III entwickeln. Knochen/Sehnen sind nicht sichtbar oder direkt tastbar.
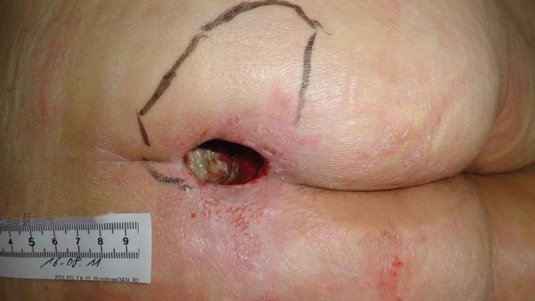
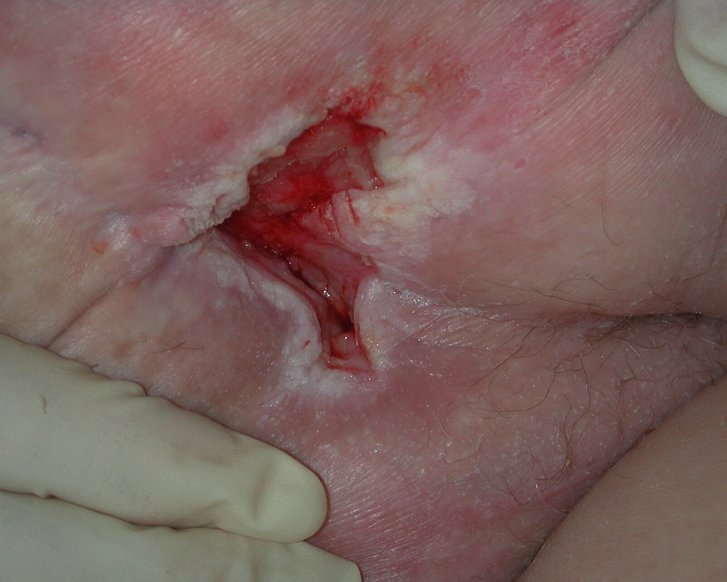
Kategorie/Stadium IV: Vollständiger Gewebeverlust
Vollständiger Gewebeverlust mit freiliegenden Knochen, Sehnen oder Muskeln. Beläge oder Schorf können an einigen Teilen des Wundbettes vorhanden sein. Es können Taschenbildungen oder Unterminierungen vorliegen. Die Tiefe eines Dekubitus der Kategorie/des Stadiums IV variiert je nach anatomischer Lokalisation. Der Nasenrücken, das Ohr, das Hinterhaupt und der Knöchel haben kein subkutanes Gewebe und diese Ulcera können oberflächlich sein. Ulcera der Kategorie/des Stadiums IV können sich in Muskeln und/oder unterstützenden Strukturen ausbreiten (z.B. Faszie, Sehne oder Gelenkkapsel) und eine Osteomyelitis verursachen. Offenliegende Knochen/Sehnen sind sichtbar oder direkt tastbar.
In der Überarbeitung von 2014 wurden zusätzlich zwei weitere Kategorien hinzugefügt, die jedoch über keine Nummerierung verfügen:
Keiner Kategorie zuzuordnen: Tiefe unbekannt
Ein vollständiger Gewebeverlust, bei dem die Basis des Ulcus von Belägen (gelb, hellbraun, grau, grün oder braun) und/oder Schorf im Wundbett bedeckt ist. Bis genügend Beläge und/oder Schorf entfernt ist, um den Grund der Wunde offenzulegen, kann die wirkliche Tiefe – und daher die Kategorie/das Stadium – nicht festgestellt werden. Stabiler Schorf (trocken, festhaftend, intakt ohne Erythem und Flüssigkeit) an den Fersen dient als „natürlicher (biologischer) Schutz des Körpers“ und sollte nicht entfernt werden. Nach dem Debridement muss eine erneute Einschätzung erfolgen.
Vermutete tiefe Gewebeschädigung: Tiefe unbekannt
Livid oder rötlichbrauner, lokalisierter Bereich von verfärbter, intakter Haut oder blutgefüllte Blase aufgrund einer Schädigung des darunterliegenden Weichgewebes durch Druck und/oder Scherkräfte. Diesem Bereich vorausgehen kann Gewebe, das schmerzhaft, fest, breiig, matschig, im Vergleich zu dem umliegenden Gewebe wärmer oder kälter ist. Es kann schwierig sein, tiefe Gewebeschädigungen bei Personen mit dunkler Hautfarbe zu entdecken. Bei der Entstehung kann es zu einer dünnen Blase über einem dunklen Wundbett kommen. Die Wunde kann sich weiter verändern und von einem dünnen Schorf bedeckt sein. Auch unter optimaler Behandlung kann es zu einem rasanten Verlauf unter Freilegung weiterer Gewebeschichten kommen. Der Dekubitus muss in jedem Fall weiter beobachtet werden.
Bei der Beurteilung der Wundheilung ist es wichtig zu beachten, dass ein Dekubitus niemals bei Abheilung der Wunde „zurück kategorisiert“ werden kann. Eine tiefe Gewebeschädigung wird mit narbigem Ersatzgewebe aufgefüllt, welches niemals die Funktionalität oder das Aussehen des vorher gesunden Gewebes aufweisen wird.
Bei der Beschreibung sind also Aussagen wie: „Dekubitus Kategorie 4 in Granulations- oder Epithelisierungsphase“ empfehlenswert.
Quelle: EPUAP/NPIAP/PPPIA: Prävention und Behandlung von Dekubitus: Kurzfassung der Leitlinie 2019.
Bei der Patientin in diesem Fallbeispiel kam es zu einem Dekubitus am Kreuzbein. Schauen Sie sich hier die Bilder und den Wundverlauf an und erfahren Sie, wie die Wunde geheilt werden konnte.
Fallbeispiel lesenEinteilung in der ICD-10
Das einleitende „L89.“ codiert den Dekubitus an sich. Die folgenden Ziffern geben Auskunft über den Schweregrad (erste Ziffer nach dem Punkt) und die betroffene Druckzone (zweite Ziffer).
Allerdings ist hier zwingend zu beachten, dass die Ziffer der Codierung nicht der des Dekubitus-Grads entspricht:
L.89.0 – Dekubitus Grad 1
L.89.1 – Dekubitus Grad 2
L.89.2 – Dekubitus Grad 3
L.89.3 – Dekubitus Grad 4
L.89.4 – Dekubitus Grad nicht näher bezeichnet
Für die Druckzonen stehen folgende Codierungen zur Wahl
L.89.00 – Dekubitus des Kopfes
L.89.01 – Dekubitus der oberen Extremität
L.89.02 – Dekubitus der Dornfortsätze
L.89.03 – Dekubitus des Beckenkamms
L.89.04 – Dekubitus des Kreuzbeins
L.89.05 – Dekubitus des Sitzbeins
L.89.06 – Dekubitus des Trochanters
L.89.07 – Dekubitus der Ferse
L.89.08 – Dekubitus einer sonstigen Lokalisation der unteren Extremität
L.89.09 – Dekubitus einer sonstigen nicht näher bezeichneten Lokalisation
Die Einteilung des Dekubitus im ICD-10 Code orientiert sich an der Einteilung nach Shea und verwendet hier auch die Terminologie des Grades.
Was bedeutet das für die Praxis?
Für den Alltag in der Praxis gelten somit zwei verschiedene Einteilungen als verbindlich.
Geht es um die Dokumentation in der medizinisch korrekten Fachterminologie, sind es die Kategorien nach EPUAP/NPUAP. Für die Abrechnung gilt die ICD-10-Codierung.
Im Praxisalltag ergeben sich mit der Weiterverwendung des Begriffs „Dekubitusgrad“ bzw. "Dekubitus-Gradeinteilung" wenig bis keine Probleme in der Kommunikation zwischen den unterschiedlichen Berufsgruppen. Die Begrifflichkeit ist bekannt, was gemeint ist, wird verstanden. Das macht es auch zur größeren Herausforderung, den fachlich korrekten Begriff der „Dekubituskategorie“ im Praxisalltag durchzusetzen.
Mit der Einführung der ICD-11, die im Juni 2018 von der WHO vorgestellt und an den aktuellen Wissensstand angepasst wurde, wird eine bessere Einteilung möglich sein. Leider ist aktuell unklar, ab wann die ICD-11 in einer für Deutschland angepassten Form eingeführt werden wird.