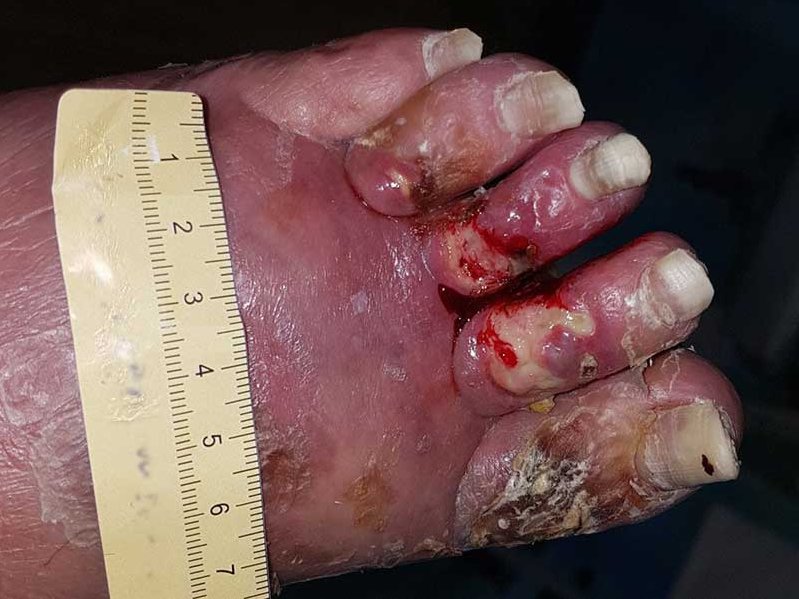
Fallbeispiel: Diabetisches Fußulcus mit freiliegender Faszie
Geschlecht
Mann
Alter
79 Jahre
Führende Wundursache
Diabetisches Fußulcus
Diabetes mellitus
ja
Risikofaktoren
zeitweise Entgleisung des Diabetes mellitus, periphere Neuropathie (sensorisch und autonom)
Lokalisation der Wunde
Fuß links, plantar
Infizierte Wunde?
nein
Wundart
chronisch
Wundgrund
Faszie, Granulationsgewebe
Wundumgebung
nach Abtragen von Hyperkeratosen unauffällig
Wundrand
wulstig, eingekerbt
Exsudation
viel
Abstrichentnahme
nein
Ausgangssituation
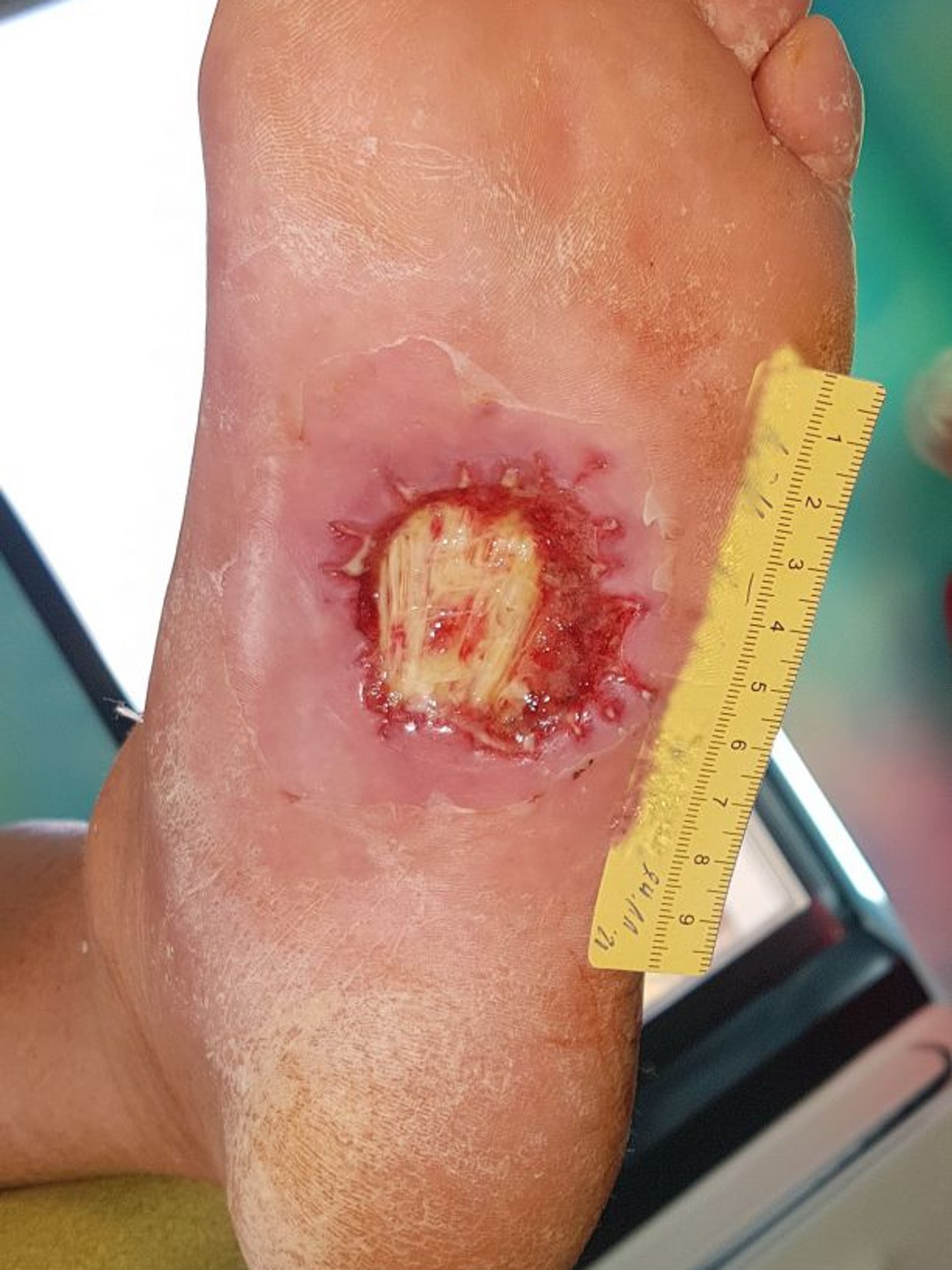
Da sich seine Wunde in den drei Monaten seit Bestehen immer weiter vergrößert hat, stellt sich Herr M. auf Drängen seines Bruders (Allgemeinmediziner) vor.
Anamnese
Diagnose/Verdachtsdiagnose
Therapie
Dokumentierter Wundverlauf
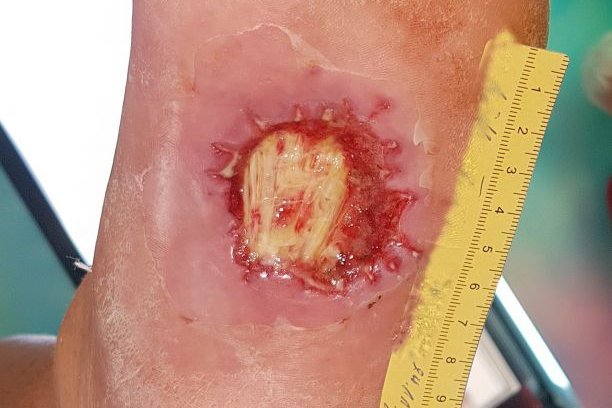
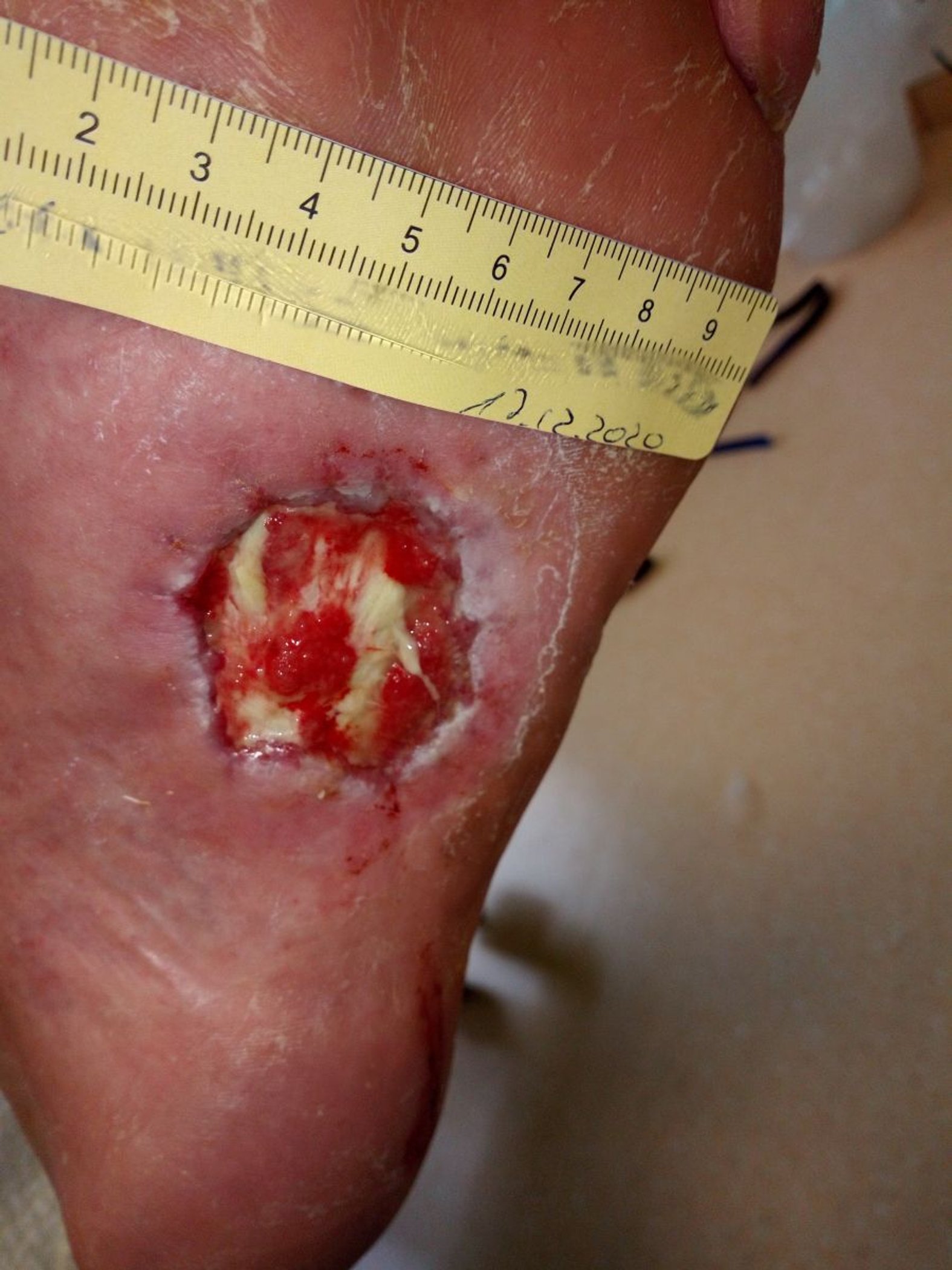
Bis zur Anlage des TCC (Total Contact Cast), neun Tage nach der Erstvorstellung (Bild 1), wird Herr M. gebeten, ab sofort mit Unterarmgehstützen zu laufen und so wenig wie möglich aufzutreten. Die Wunde stellt sich dann bei Anlage des TCC im Grunde unverändert dar (Bild 2). Die Faszie ist weiterhin deutlich zu sehen, daneben ist wenig Granulationsgewebe erkennbar, es gibt mäßig klare Exsudation.
Der Wundrand ist weiterhin etwas wulstig und leicht eingekerbt, die Wundumgebung ist nach Abtragen der vorhandenen Hyperkeratosen unauffällig. Die Haut insgesamt ist etwas trocken und vor allem an den Hornhautstellen leicht rissig. Die Wundversorgung erfolgt weiterhin mit einem PU-Schaum. Die Umgebungshaut wird mit einem ureahaltigen Schaum gepflegt. Auch das Verbandwechselintervall von 3 Tagen wird beibehalten.
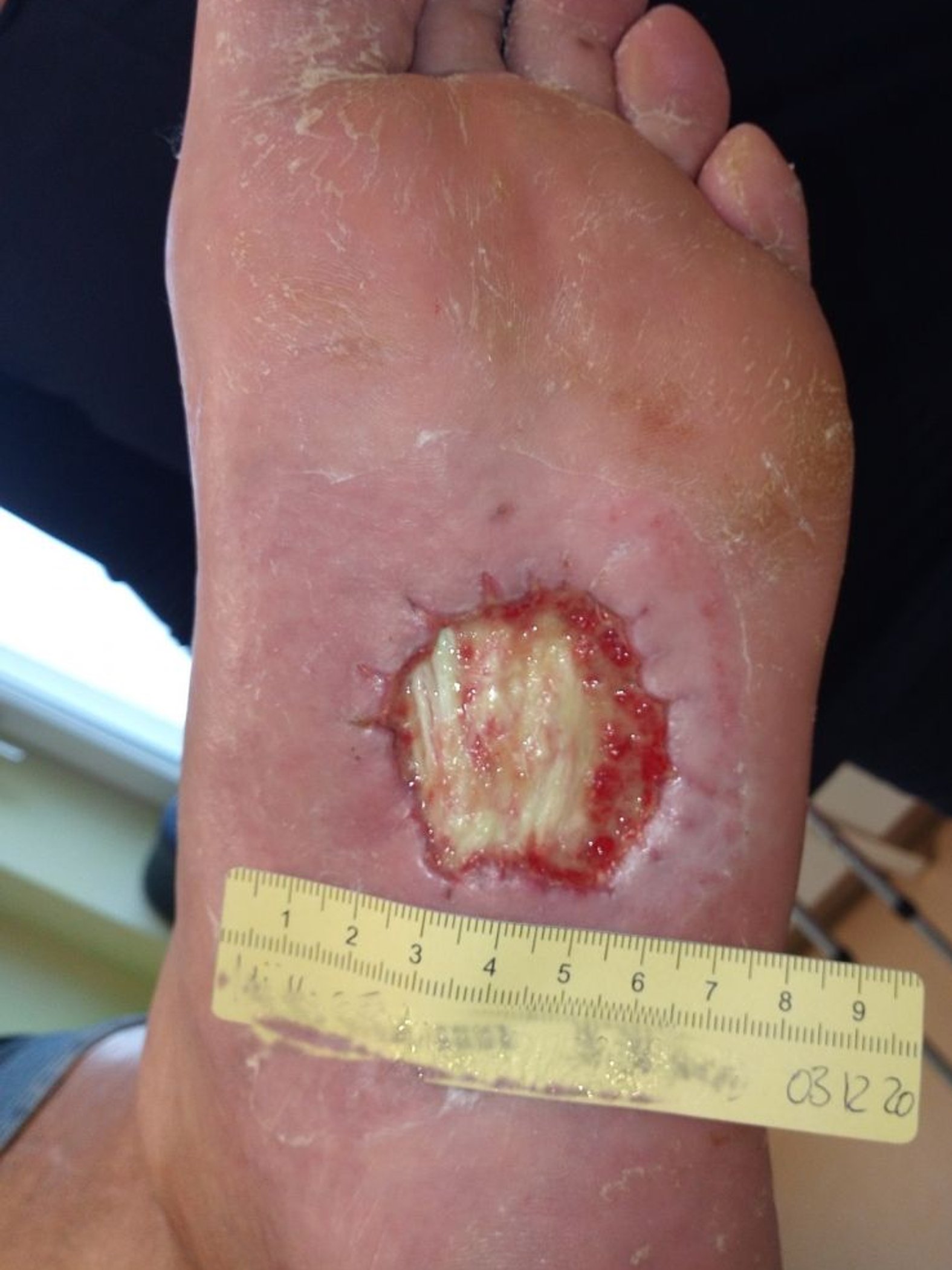
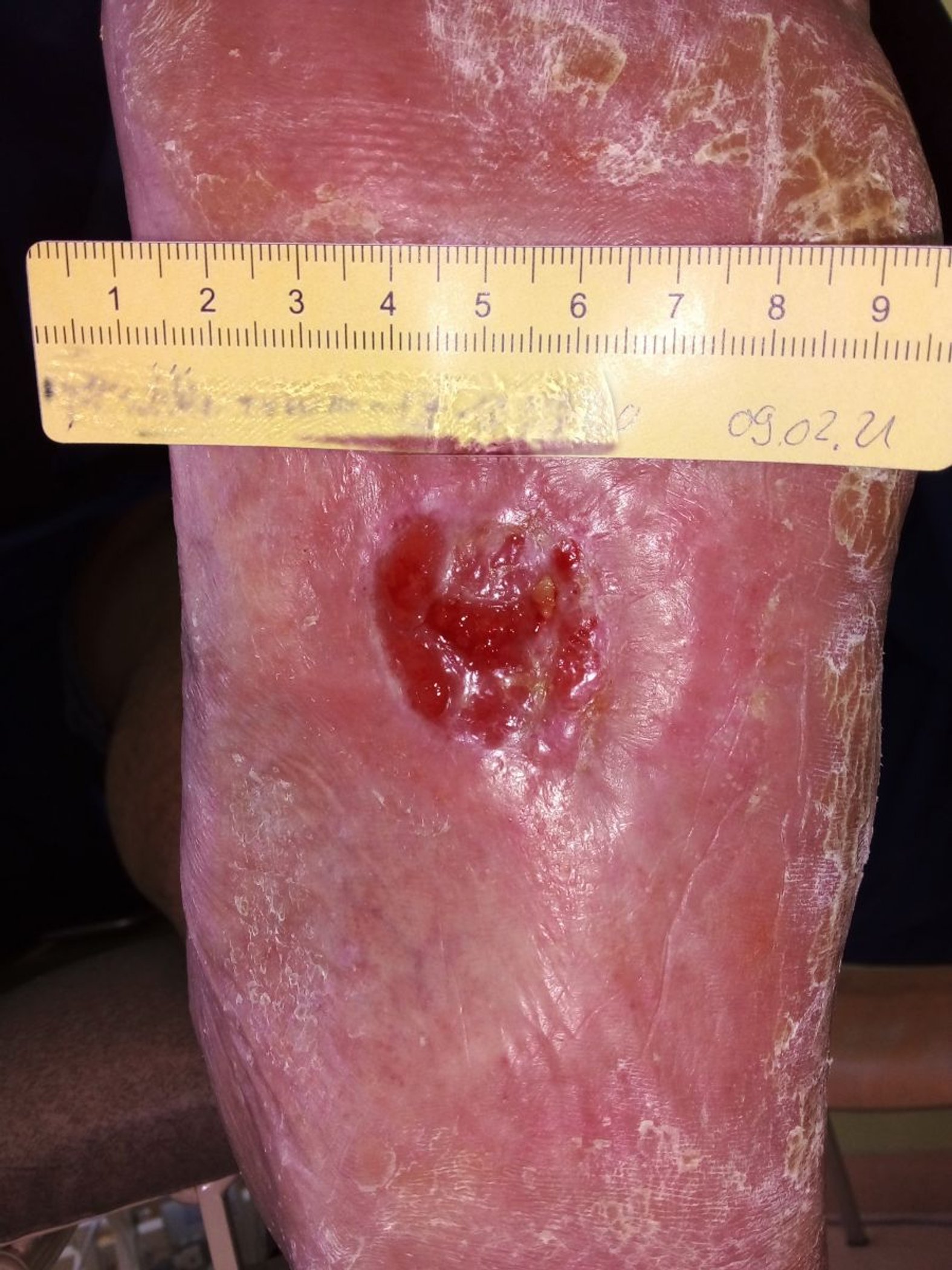
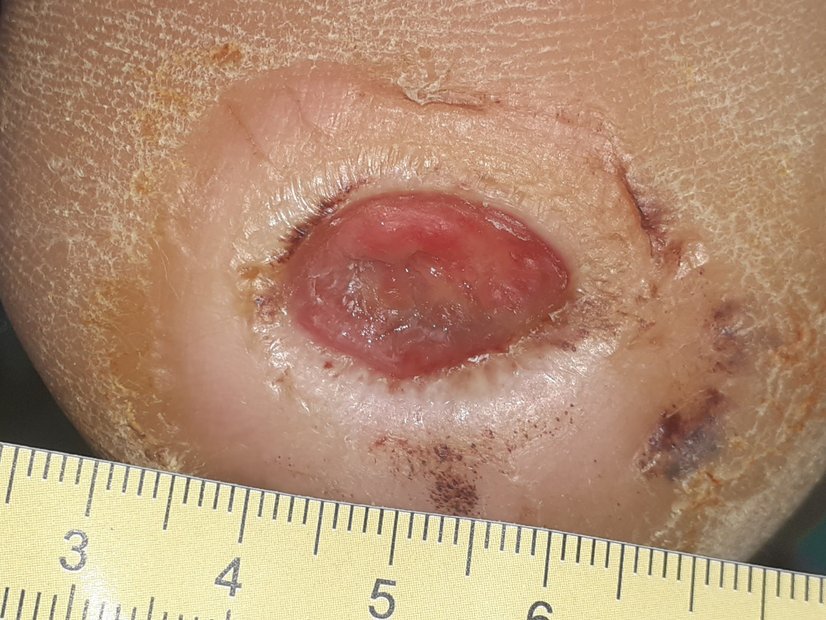
Zwei Wochen nach Anlage des TCC hat sich die Wunde schon deutlich verändert (Bild 3). Länge und Breite betragen inzwischen nur noch etwa 2,5 cm, die Tiefe wird mit 0,5 cm angegeben. Über der Faszie ist teilweise Granulationsgewebe sichtbar. Die Exsudation hat etwas zugenommen, ist aber weiterhin klar und serös. Der Wundrand ist dadurch an einigen Stellen etwas mazeriert. Es ist deutlich zu sehen, dass keine Hyperkeratosen mehr entstanden sind. Die Wundversorgung wird bei Verkürzung des Intervalls auf alle 2 Tage beibehalten. Neben der Hautpflege erfolgt nun auch ein spezieller Wundrandschutz mit einem atmungsaktiven Hautschutzfilm.
Fußwunden sind ein häufig auftretendes Problem bei Diabetikern und können ernste Konsequenzen bis hin zu Amputationen haben. Hier lesen Sie mehr zum Diabetischen Fußsyndrom.
Zum ArtikelIm Laufe der nächsten 1,5 Monate verkleinert sich die Wunde erheblich (Bild 4). Sie wird nun mit 1,5 cm in Länge und Breite und ohne Tiefe angegeben. Das Granulationsgewebe bedeckt die Faszie vollständig und vom unauffälligen Wundrand ist die Epithelisierung deutlich erkennbar. Eine Exsudation ist kaum vorhanden. Der TCC muss nicht mehr getragen werden, allerdings erfolgt bis zum vollständigen Wundverschluss ein druckentlastendes Filzen der Fußsohle. Die Wundversorgung findet weiterhin mit einem PU-Schaum statt und es wird umgestellt auf ein Verbandwechselintervall von 3 Tagen.
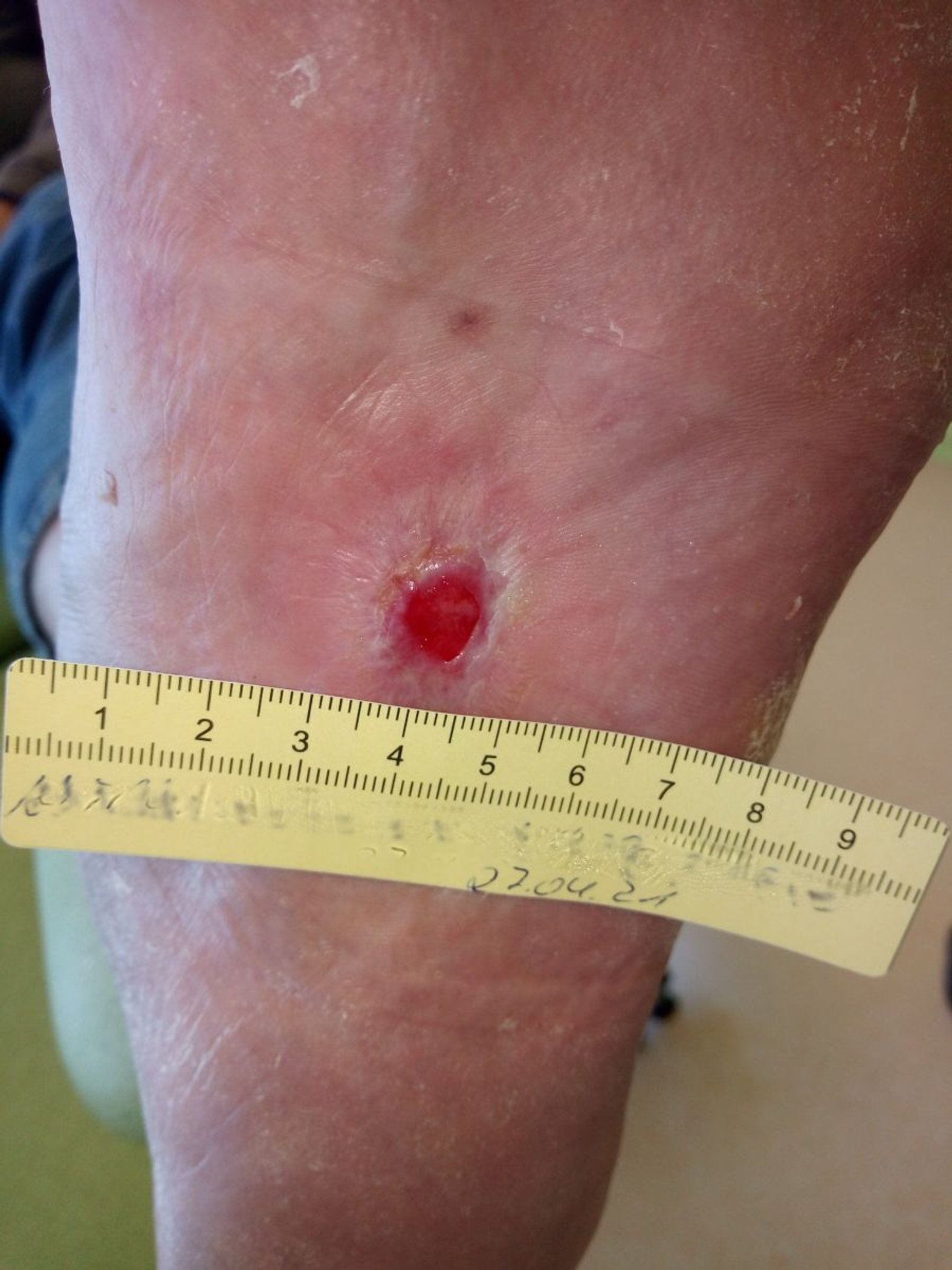
Nach etwa 2,5 Monaten ist nur noch ein sehr kleiner oberflächlicher Defekt von 1 cm Länge und 0,8 cm Breite zu sehen. Der Wundgrund besteht aus Granulationsgewebe, die Epithelisierung schreitet weiter voran (Bild 5). Die Therapie wird fortgeführt und das Verbandwechselintervall wird auf 5 Tage verlängert. Außerdem wird die Anpassung von speziellen diabetesadaptierten Einlagen veranlasst.
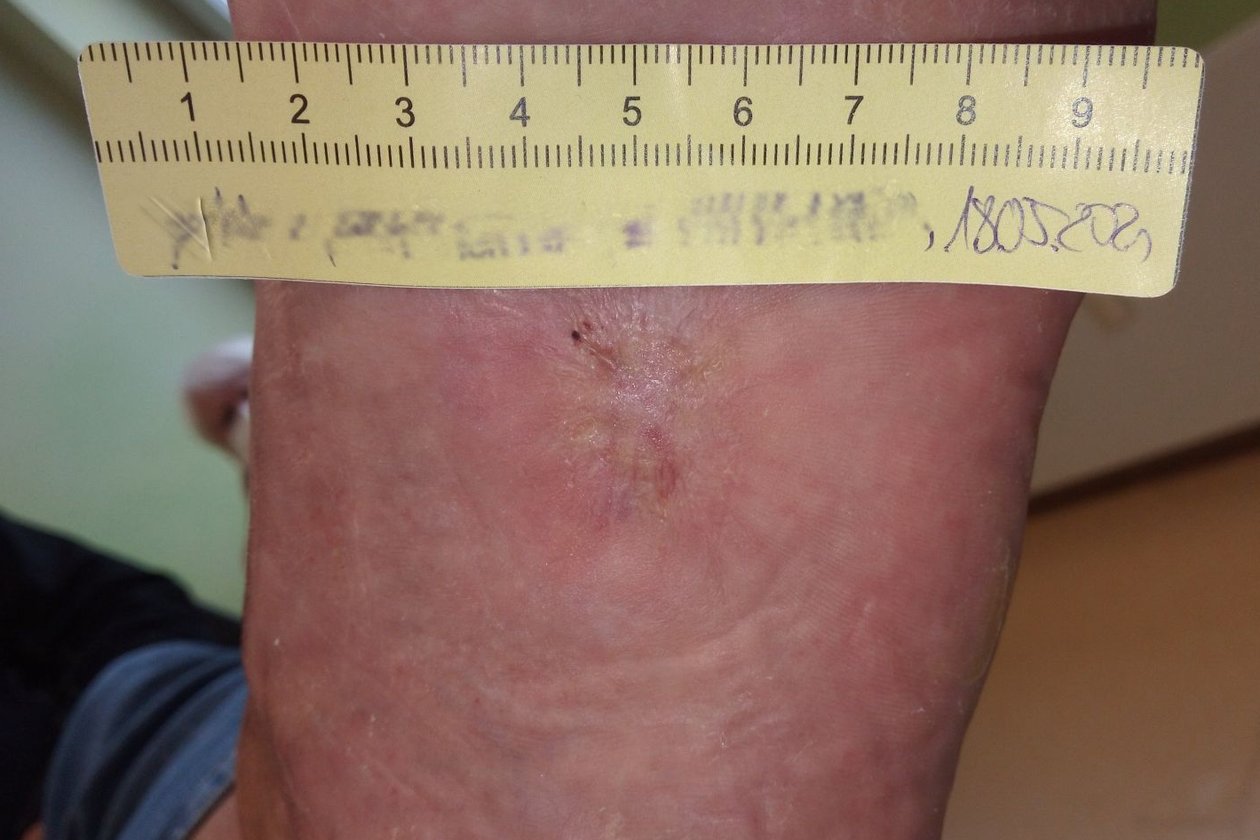
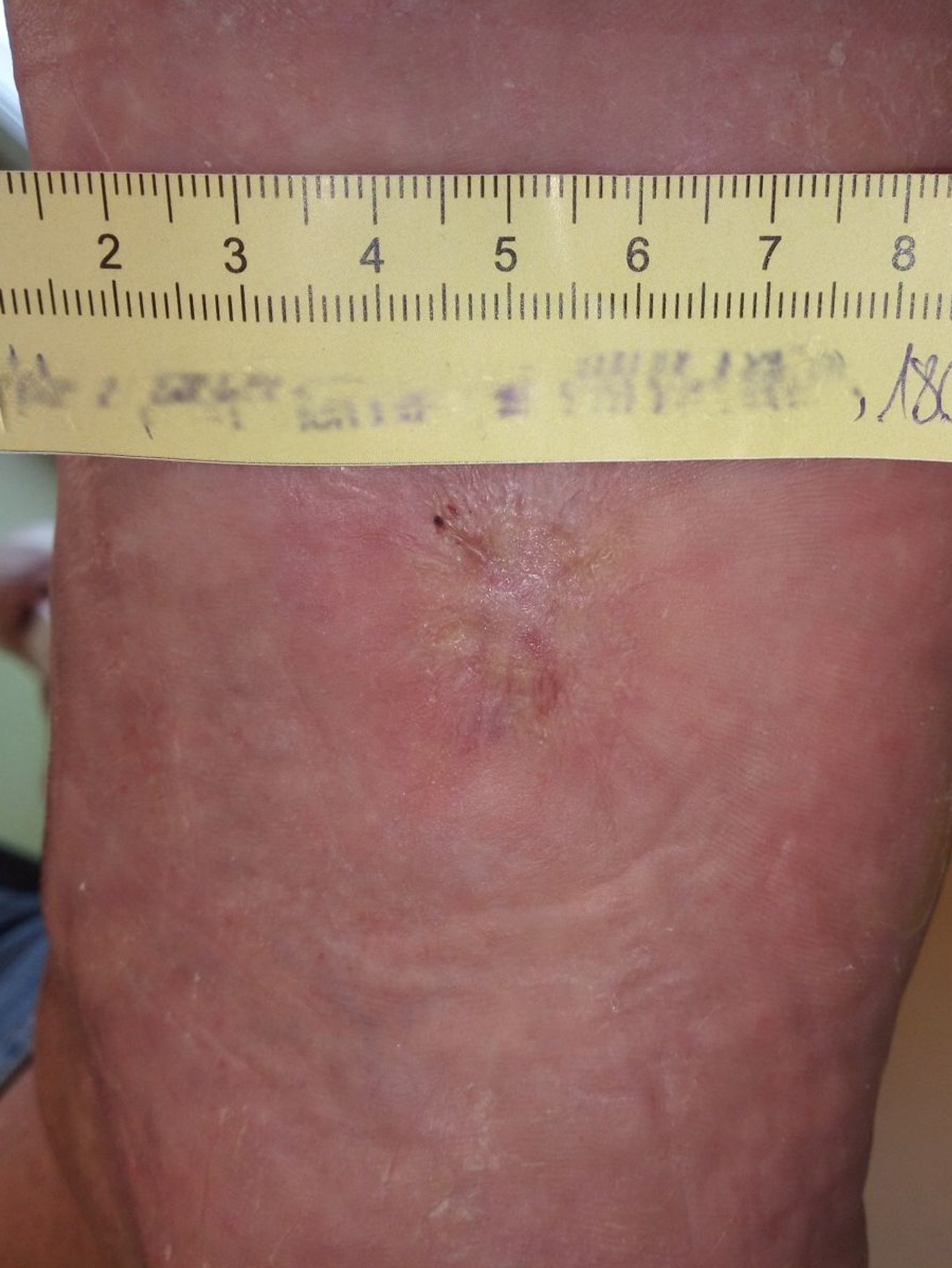
Unter dieser angepassten Therapie ist die Wundheilung einen weiteren Monat später abgeschlossen (Bild 6). Herr M. hat im Behandlungszeitraum erneut sehr motiviert an Diabetesschulungen zu Ernährung, Fußgesundheit und Bewegung teilgenommen. Sein Diabetes ist aktuell optimal eingestellt, er wird regelmäßig podologische Komplexbehandlungen in Anspruch nehmen und ist darüber informiert, wie er sich vor einem Rezidiv schützen kann.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt.