Pyoderma gangränosum
Was ist Pyoderma gangraenosum? Pyoderma gangraenosum ist eine Autoimmunerkrankung, die durch die Bildung von Geschwüren, Gefäßentzündungen und Gewebsnekrosen gekennzeichnet ist. Diese Erkrankung ist selten und äußerst schmerzhaft, wobei die Hautläsionen oft schwer zu behandeln sind und eine sorgfältige medizinische Überwachung erfordern.
Das Pyoderma gangraenosum (auch Pyoderma gangrenosum oder Dermatitis ulcerosa genannt) ist eine ernsthafte Hauterkrankung mit einem variablen äußeren Erscheinungsbild. Die Hautoberfläche ist offen, Entzündungen, Geschwüre oder zerklüftetes Gewebe werden sichtbar und kleinere oder größeren Blasen zeigen sich an verschiedenen Körperstellen. Insgesamt sind Frauen mit einem Verhältnis von 2:1 häufiger betroffen als Männer. Das mittlere Erkrankungsalter beträgt zwischen 50 und 70 Jahre.
Pyoderma gangränosum im Überblick
Wegen der Seltenheit und Variabilität der Erkrankung wird die richtige Diagnose zuweilen erst nach einiger Zeit gestellt.
Die Ursache der Pyoderma gangraenosum ist, anders als oftmals vermutet, keine Infektion, sondern eine Autoimmunerkrankung. In einer überschießenden Reaktion des Immunsystems kommt es zu einer Aktivierung von Entzündungszellen.
Bislang ist die zugrundeliegende Ätiologie des Krankheitsbildes nur unzureichend bekannt. Es bestehen allerdings Hinweise, dass das Pyoderma gangraenosum keine ausschließlich isoliert auftretende Krankheit ist. Vielmehr handelt es sich um die kutane Manifestation einer generalisierten Entzündungsreaktion, die mit verschiedenen Grunderkrankungen assoziiert sein kann. Häufig tritt das Pyoderma gangraenosum zusammen mit anderen Autoimmunerkrankungen, wie beispielsweise dem Morbus Crohn, der rheumatoiden Arthritis oder einer Stoffwechselstörung wie Diabetes mellitus auf. Patientinnen und Patienten berichten auch über das Auftreten von Hautveränderungen nach verschiedenen Traumata wie Injektionen, chirurgischen Eingriffen oder Insektenstichen.
Symptome
Das klinische Erscheinungsbild eines Pyoderma gangraenosum ist durch das plötzliche Auftreten von erythematösen Nodi oder einer sterilen Pustel geprägt.
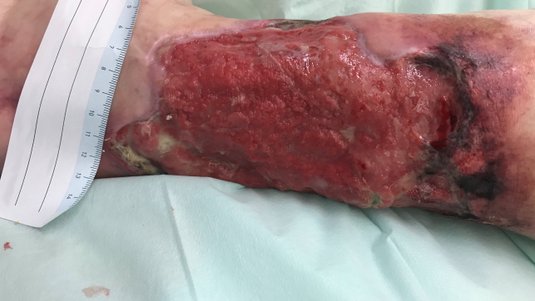
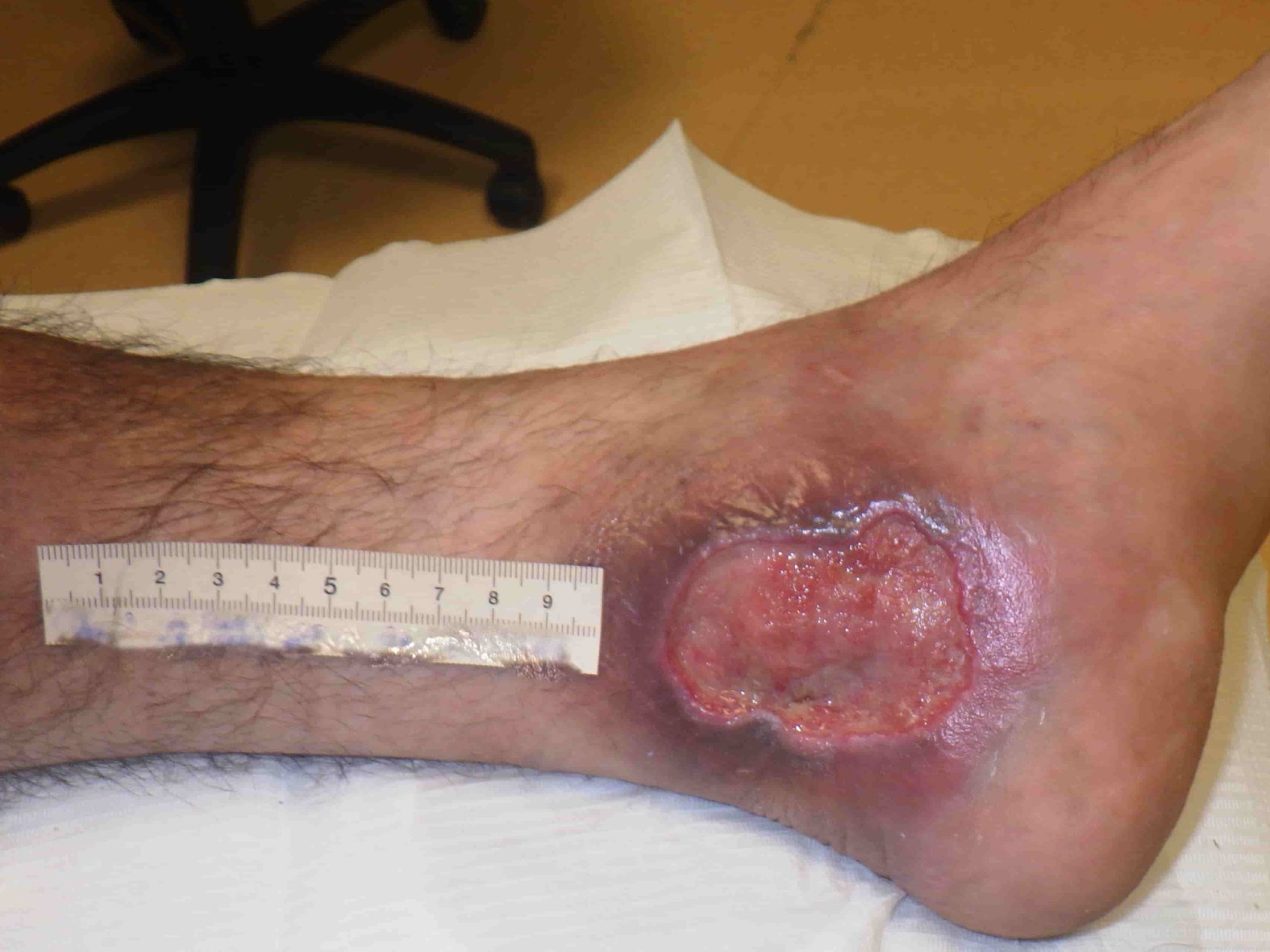
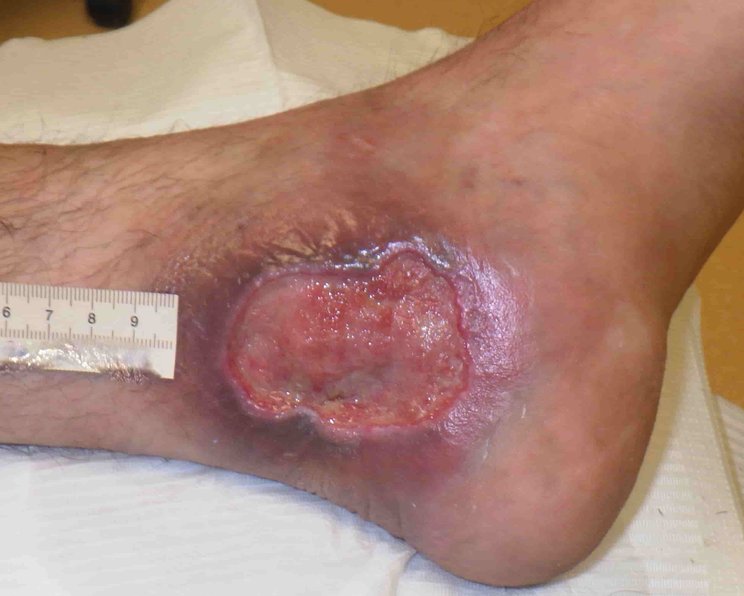
Prinzipiell kann es an allen Körperarealen zu einem Pyoderma gangraenosum kommen. Bei einem Großteil der Betroffenen (etwa 80 %) befindet sich die Manifestation der Ulzerationen jedoch ausschließlich im Bereich der Unterschenkel. Die Geschwüre zeigen typischerweise eine zentrale Nekrosezone und eine sehr schmerzhafte Randzone mit wallartigem, rotem oder auch grauem, unterminiertem Wundrand. Die Geschwürbildung breitet sich meist zentrifugal aus. Bei einigen Betroffenen tritt neben dem Hautbefall ein Mitbefall von Organen und Gelenken auf. Glücklicherweise ist der Krankheitsverlauf bei vielen Patientinnen und Patienten nach mehreren Wochen bis Monaten selbstlimitierend. Allerdings können auch chronisch rezidivierende Verläufe auftreten.
Diagnose
Starke Schmerzen, das Fehlen von Anzeichen einer Infektion oder Ursachen für die Geschwürbildung sind hinweisgebend für die Diagnose eines Pyoderma gangraenosum. Die Diagnose ist schwer zu stellen.
Sie erfolgt, aufgrund fehlender eindeutiger serologischer oder histologischer Kriterien, meist anhand des klinischen Bildes und der Anamnese. Häufig wird ein Verdacht gestellt, wenn sich die Wundsituation nach dem Debridement nicht verbessert, sondern verschlechtert. Durch die Wundreinigung wird die Immunantwort verstärkt und die Wunde verschlechtert sich.
Das Fehlen von zugrundeliegenden Erkrankungen, die Auslöser für die Geschwürbildung sein können und das Vorhandensein von Schmerzen sind wichtige Anzeichen eines Pyoderma gangraenosum. Bedeutsam für die Diagnose ist auch das Vorliegen von weiteren chronischen Autoimmunerkrankungen. Zusätzlich kann der Nachweis von Auto-Antikörpern im Blut die Diagnostik ergänzen.
Gefährliche Folgen kann eine Verwechslung eines vorliegenden Ulcus hypertonicum Martorell mit dem Pyoderma gangraenosum haben. Betroffene werden dann irrtümlich mit stark immunsupprimierenden Medikamenten behandelt statt mit einer chirurgischen Therapie. Mit der Immunsuppression steigt das Sepsisrisiko aufgrund von Wundkeimen.
Ulcus hypertonicum MartorellTherapie
Die Therapie der Pyoderma gangraenosum ist problematisch.
Die S1-Leitlinie - Pyoderma gangraenosum (2020) empfiehlt bei initialen oder milden Verläufen eine alleinige Lokaltherapie mit Glukokortikosteroiden bzw. Calcineurininhibitoren. Bei schwerwiegenden Verläufen wird, in Abhängigkeit von möglichen Grunderkrankungen, eine zusätzliche systemische Therapie angeraten. Die einzige zugelassene systemische Therapie beim Pyoderma gangraenosum ist die Gabe von Prednison oder Prednisolon.
Bei fortgeschrittenem Krankheitsverlauf ist, abhängig von Ursache und möglicher Grunderkrankung, eine zusätzliche immunsuppressive Systemtherapie induziert.
Da die Erkrankung oftmals schwer zu therapieren ist, kommen auch Arzneimittel zum Einsatz, die nicht für Pyoderma gangraenosum zugelassen sind (off-label use). Dazu gehören Ciclosporin oder Biologika wie TNF-α-Inhibitoren und intravenöse Immunglobuline. Daneben sind spezielle Interleukin (IL)-Antikörper oder IL-Rezeptorantagonisten mögliche Therapieoptionen.
Die Therapie bei initialem oder leichtem Krankheitsverlauf basiert auf topischen Glukokortikosteroiden oder topischen Calcineurininhibitoren.
Wundbehandlung
Das Wundmanagement des Pyoderma gangraenosum orientiert sich an der phasen-adaptierten modernen Wundversorgung. Maßnahmen für die Schmerztherapie und Schmerzvermeidung stehen im Vordergrund.
Die Hautdefekte beim Pyoderma gangraenosum sind chronisch, mitunter großflächig, tief und daher herausfordernd in der Versorgung. Grundsätzlich basiert das Wundmanagement des Pyoderma gangraenosum auf der phasen-adaptierten modernen Wundversorgung. Allerdings sind einige Besonderheiten zu beachten:
Insbesondere in der initialen entzündlichen Phase bestehen bei den Betroffenen oft massive Schmerzen. Daher müssen besondere Maßnahmen für die Schmerztherapie und Schmerzvermeidung getroffen werden. Wichtig ist hier die Verwendung von nichtadhäsiven primären Wundverbänden wie Schaumstoffwundauflagen. Alternativ können auch Hydrogel-Wundauflagen verwendet werden. Hydrogele besitzen kühlende und schmerzlindernde Eigenschaften und fördern die Autolyse. Bei der Verwendung von Hydrogelen ist allerdings darauf zu achten, dass diese möglichst nicht osmotisch aktiv sind, da ansonsten Schmerzen resultieren können. Für die topische Schmerztherapie eignen sich BtM-pflichtige Morphingele.
Therapieverlauf bei Pyoderma gangraenosum:
- Fallbeispiel 1: Pyoderma gangränosum nach harmloser Verletzung
- Fallbeispiel 2: Pyoderma gangraenosum am Unterschenkel
Betroffene Personen, bei denen eine systemische immunsupprimierende Therapie initiiert wird, haben eine erhöhte Gefahr für bakterielle Superinfektionen. Daher sollten in der Wundbehandlung antimikrobiell wirksame Wundtherapeutika mit beispielsweise Polihexanid, Octenidin oder Silberpräparationen eingesetzt werden. Bei einem mechanischen beziehungsweise chirurgischen Debridement droht potenziell die Gefahr, dass die Behandlung zum Fortschreiten oder zur Entstehung neuer Geschwüre führen kann. Bei ausreichender medikamentöser Immunsuppression können Debridements oder Hautverpflanzungen aber meist problemlos durchgeführt werden. Wenn die inflammatorische Phase abgeklungen ist und die Schmerzen nachlassen, kann auch eine Vakuumtherapie verwendet werden. Patientinnen und Patienten mit Wunden der unteren Extremitäten und Ödemen können zusätzlich von einer Kompressionstherapie profitieren. Da eine Kompressionstherapie bei Betroffenen mitunter sehr schmerzhaft sein kann, sollte sie von topischen Schmerztherapeutika wie Morphin-Gelen begleitet sein.
Video: Was ist ein Pyoderma gangränosum
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.