Palliativmedizin und Palliativversorgung
Palliativmedizin ist die klinische Behandlung, Versorgung und Unterstützung von Menschen mit einer lebenslimitierenden oder lebensbedrohenden Erkrankung.
Das Ziel der Palliativmedizin ist die Vorbeugung und Linderung von Leiden Betroffener. Die Deutsche Gesellschaft für Palliativmedizin (DGP) fasst die Palliativmedizin als multiprofessionelles, eigenständiges medizinisches Fachgebiet auf.
Der Begriff Palliativversorgung
Alle Aktivitäten rund um die Begleitung und Betreuung von Schwerstkranken und Sterbenden sind unter dem Begriff Palliativversorgung zusammengefasst.
Dazu gehören die Erkennung und Erfassung von bestehenden Leiden ebenso wie deren Behandlung. Das können Schmerz sowie andere Probleme auf körperlichen, psychosozialen und spirituellen Ebenen sein. Die Palliativversorgung ist ein Konzept, welches sich an den Bedürfnissen der Patientinnen und Patienten orientiert. Ziel ist es, die Lebensqualität Betroffener sowie deren Zugehöriger zu verbessern. Palliativversorgung kann zu Hause, im Krankenhaus, in Pflegeeinrichtungen oder im Hospiz erfolgen.
Welche Arten der Palliativversorgung gibt es?
Unterschieden wird zwischen der allgemeinen und der spezialisierten Palliativversorgung. Alle involvierten Berufsgruppen benötigen entsprechende Qualifikationen.
Haus- und Fachärzten/innen sowie Pflegedienste in Zusammenarbeit mit weiteren Berufsgruppen ermöglichen die allgemeine Palliativversorgung (APV). Weitere beteilige Berufsgruppen sind z. B. Seelsorger/innen, Sozialarbeiter/innen, Psychologen/innen und Therapeuten/innen. Durch weiterführende Qualifikationen kann auch Fachpersonal, welches häufig, aber nicht hauptsächlich in Palliativsituationen tätig ist, die allgemeine Palliativversorgung anbieten und leisten. Versorgende und Spezialisten haben dementsprechend ein fundiertes Grundwissen und entsprechende Basisfertigkeiten in palliativen Behandlungskonzepten.
Die meisten schwerstkranken und sterbenden Menschen fallen unter die allgemeine Palliativversorgung. Betroffene leiden meist an einzelnen Symptomen und wenig komplexen Problemen. Die allgemeine Palliativversorgung kann im Rahmen ambulanter Hospizdienste, stationärer Pflegeeinrichtungen und allgemeinen Krankenhäusern stattfinden. Spezielle strukturelle Voraussetzungen müssen dafür nicht erfüllt sein.
Was ist die spezialisierte Palliativversorgung (SPV)?
Die spezialisierte Palliativversorgung betreut Patientinnen und Patienten mit komplexen Anforderungen, die nicht durch andere Behandlungsmöglichkeiten und die allgemeine Palliativversorgung abgedeckt werden können.
Die Symptomlinderung bei diesen Patientinnen und Patienten erfordert ein breites Spektrum an therapeutischen Interventionen. Die spezialisierte Palliativversorgung zielt darauf ab, komplexe körperliche Symptome sowie psychosoziale oder spirituelle Probleme zu lindern. Dabei werden Betroffene und deren Zugehörige betreut. Somit endet die Versorgung nicht mit dem Tod der lebensbedrohend Erkrankten, sondern dauert auch in der Phase der Trauerbegleitung und darüber hinaus, an.
Interdisziplinäre Teamarbeit mit Teammitgliedern aus unterschiedlichen Fachrichtungen ermöglichen die spezialisierten Angebote der Palliativversorgung. Alle Teammitglieder sind hauptsächlich oder ausschließlich in der Palliativversorgung tätig und verfügen über spezifische palliativmedizinische Qualifikationen sowie Erfahrungen. Die spezialisierte Palliativversorgung muss 24-Stunden verfügbar sein und wird beispielweise durch Palliativstationen, Palliativdienste oder die spezialisierte ambulante Palliativversorgung (SAPV) erbracht.
Was ist die spezialisierte ambulante Palliativversorgung (SAPV)?
SAPV-Teams sind multiprofessionell zusammengestellt und bieten Expertise in Schmerztherapie, Symptomkontrolle, Palliativversorgung und psychosozialer Unterstützung.
Die SAPV betreut Patientinnen und Patienten, die zu Hause oder in Pflegeeinrichtungen im Rahmen der spezialisierte Palliativversorgung versorgt werden müssen. Zugehörige werden durch die SAPV ebenfalls unterstürzt. Außerdem koordiniert die SAPV die Versorgung Betroffener durch niedergelassene Ärztinnen und Ärzte sowie Pflegefachpersonen. Fachpersonal wird durch die SAPV spezialisiert beraten.
Die SAPV-Teams verfahren nach einem abgestuften Versorgungsansatz. Meist berät und koordiniert das SAPV-Team die Versorgung durch alle Beteiligten. Die Beratung und Unterstützung kann auch direkt bei den Patientinnen und Patienten angeboten werden. In Kooperation mit den jeweiligen Hausärztinnen und Ärzten sowie anderen Primärversorgern ist das SAPV-Team bei komplexen Symptomen und Problemen selbst in die Versorgung involviert. Das SAPV-Team kann darüber hinaus eine ganzheitliche Palliativversorgung leisten, wenn die Behandlung vom Hausarzt und den Primärversorgern übernommen wird. Die Vorgehensweise der SAPV ist abhängig von den Bedürfnissen der Betroffenen und deren Zugehöriger sowie der lokalen Versorgungssituation.
Wie findet die Wundversorgung im Rahmen der Palliativversorgung statt?
Palliativpatienten mit einer nicht-heilbaren, lebensbedrohenden Grunderkrankung können Wunden erleiden, die grundsätzlich abheilen können.
Besondere Maßnahmen erfordern Wunden, bei denen praktisch keine Chance auf Heilung oder Verkleinerung der Wunde besteht.
Grundsätzliche heilbare Wunden sind z.B. akute Wunden, chronische Wunden, tumortherapie-induzierte Wunden, therapiebedingte Wunden oder die Versorgung von Stomata. Derartige Wunden werden entsprechend der Behandlungsrichtlinien oder Leitlinien behandelt und versorgt. Eine Dekubitusprophylaxe muss auch in der Palliativversorgung nach den bestehenden Expertenstandards durchgeführt werden. Wenn bereits ein Dekubitus entstanden ist, werden die Zielsetzungen Abheilung, Verkleinerung oder Linderung von Symptomen gegeneinander abgewogen.
Wie werden Menschen mit nicht-heilbaren Wunden betreut?
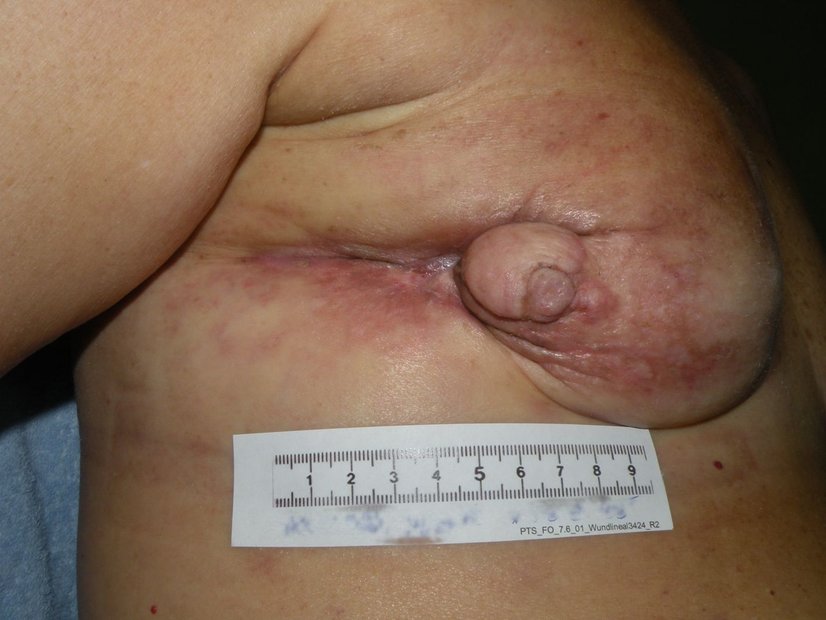
Bei malignen Wunden besteht praktisch keine Chance auf Heilung oder Verkleinerung der Wunde.
Maligne Wunden sind Verletzungen der Haut, die durch Hauttumoren, Metastasen oder Durchbruch von Tumoren aus tieferen Gewebeschichten entstehen. Die Erweiterte S3-Leitlinie Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung gibt Empfehlungen für die Versorgung maligner Wunden1. Die Empfehlungen zielen auf die „symptomorientierte Behandlung, Pflege und Begleitung von Patienten mit malignen Wunden“ ab. Die Begleitung Angehöriger ist ebenfalls Bestandteil der Empfehlungen.
Betroffene und deren Zugehörige müssen von Anfang an in die Wundversorgung mit einbezogen werden. Zur Versorgung der Wunde gehört unbedingt eine situationsspezifische individuelle Priorisierung bei der Wundanamnese. Alle Faktoren, die einen Einfluss auf die Wunde haben, sollen im Rahmen der Wundanamnese erfasst und schriftlich dokumentiert werden. Das eigene Empfinden, das Ausmaß der Beeinträchtigung der Lebensqualität, Wissen und Fähigkeiten zum Selbstmanagement in Bezug auf die Wunde sowie wundassoziierte Symptome sind wichtige Faktoren. Zu den wundassoziierten Symptomen gehören Juckreiz, Wundgeruch, Blutungsneigung, Exsudatbildung und Schmerz.
Ein Fachexperte für Wunden sollte bei Unsicherheiten, unvorhergesehenen Veränderungen der Wundsituation sowie speziellen Gegebenheiten und Fragestellungen hinzugezogen werden. Sollten Menschen mit malignen Wunden in ein anderes Versorgungssetting verlegt werden, soll ein Wundversorgungsbericht erstellt werden. Dieser dient der Sicherstellung der Versorgungskontinuität. Zur Linderung von psychosozialen Belastungen soll ein Palliativpatient nicht auf seine Wunde reduziert werden. Stattdessen sollen das Selbstmanagement und das Kontrollgefühl gestärkt werden. Selbstbild, Partnerschaft, Sexualität, Beziehungen und soziale Teilhabe soll in wertschätzenden Gesprächen aktiv angesprochen werden, auch mit Angehörigen.
Wie mit Schmerzen umgehen?
Die Schmerzsituation muss insbesondere bei Wunden, deren Heilung oder Verkleinerung ausgeschlossen ist, gut definiert werden.
Schmerzen in Zusammenhang mit der Wunde können in verschiedenen Situationen auftreten. Möglich sind Berührungsschmerzen, z.B. beim Verbandwechsel oder vom Druck der Auflage, Schmerzen durch Bewegungen und Belastung in Wundnähe oder dauerhaft bestehende Schmerzen.
Die Grundlagen zum Thema Schmerz im Zusammenhang mit Wunden werden im Artikel Wunde und Schmerz behandelt. Grundsätzlich ist die Psyche ist ein wichtiger Faktor bei vorhandenen Schmerzen. Durch individuelle Gefühle kann Schmerz verstärkt oder auch verringert werden. Gefühle wie Angst, Unsicherheit, Schamgefühle oder Ekelempfinden vor der Wunde steigern das Schmerzempfinden. Eine entsprechende Stärkung des Palliativpatienten auf psychologischer Ebene wirkt sich somit positiv auf die Schmerzsenkung aus.
Wenn die Betroffenen noch in der Lage dazu sind, soll die Einschätzung der Schmerzintensität selbst erfolgen, z. B. durch einfache eindimensionale Schmerzintensitätsskalen. Dafür eignen sich beispielsweise die Visuelle Analogskala (VAS), die Numerische Rating-Skala (NRS) oder die Verbale Rating-Skala (VRS). Bei Patientinnen und Patienten mit deutlichen kognitiven oder körperlichen Einschränkungen soll die Erfassung der Schmerzintensität durch Fremdeinschätzung von Angehörigen oder Personal erfolgen.