
Adhärenz in der Wundtherapie fördern
Je besser Wundpatienten an ihrer Behandlung mitwirken und die geplanten Maßnahmen einhalten, desto besser heilt die Wunde. Man spricht auch von Adhärenz. Was können Pflegekräfte tun, um diese zu fördern?
Pflegekräfte oder Angehörige, die Menschen mit chronischen Wunden betreuen, kennen sicherlich die folgende Problematik: Gemeinsam mit dem Patienten wird die Wundtherapie festgelegt und nochmal genau erläutert, warum die Maßnahmen so wichtig sind. Und der Patient? Macht häufig trotzdem nicht mit. Die Kompressionstherapie wird nicht durchgeführt, die Hautpflege wird vernachlässigt oder der Patient greift doch wieder auf seinen alten Wundverband zurück. Das wirkt sich auch auf den Wundverlauf aus. Denn ohne das Mitwirken des Patienten wird der Erfolg der Therapie ausbleiben.
Warum ist Adhärenz so wichtig?
Für eine langfristig erfolgreiche Behandlung ist entscheidend, dass die betroffene Person mitarbeitet. Man spricht auch von Adhärenz, was laut einer Definition der Initiative Chronische Wunden e.V. bedeutet: „Der Patient integriert auf Basis seines eigenen Krankheitsverständnisses die gemeinsam mit dem Therapeuten beschlossene Therapie in seinen Lebensalltag.“ Der Patient wird also vorab informiert und dann aktiv in die Entscheidungsfindung eingebunden.
Von einer Non-Adhärenz (Synonym: Nicht-Adhärenz) spricht man, wenn Patienten sich nicht an die gemeinsam getroffenen Vereinbarungen halten. Diese ist ein verbreitetes Problem im Gesundheitswesen, da sie mit unnötigem Leid und hohen Kosten einhergeht. Laut Daten der Weltgesundheitsorganisation (WHO) nehmen zum Beispiel etwa 50 % der Patienten ihre Medikamente nicht wie vorgeschrieben ein – oft mit schwerwiegenden Folgen.
- Adhärenz(engl. haften, beachten, einhalten) bedeutet, dass der Patient im Austausch mit dem therapeutischen Team aktiv den gemeinsam vereinbarten Behandlungsplan gestaltet, einhält und in seinen Lebensalltag integriert.
- Compliance (engl. einhalten, befolgen) beschreibt die Bereitschaft des Patienten verordnete Therapiemaßnahmen zu befolgen (passive Therapietreue).
Adhärenz und Patientenedukation: Fortbildung mit DRACO Wunde+
Auch bei der Wundversorgung ist Non-Adhärenz ein großes Problem. Patienten, die ein Diabetisches Fußsyndrom haben, berichten in einer Studie von den Hindernissen, die mit einer Wundtherapie für sie einhergehen, zum Beispiel die eingeschränkte Mobilität, die mangelnde Sichtbarkeit des Therapieerfolgs, Schwierigkeiten bei der Verwendung der Wundverbände oder auch Frustration über mangelnde Fortschritte.
Was können Pflegekräfte tun, um die Adhärenz von Wundpatienten zu fördern?
Tipp 1: Patienten beteiligen
Patienten, die an der Therapie beteiligt werden, sind laut Studien motivierter und besser in der Lage, sich um ihre eigene Gesundheit zu kümmern. Oft werden Patienten jedoch nicht in die Beurteilung und Behandlung ihrer eigenen Wunde miteinbezogen, da diese Aspekte noch vorrangig als Aufgabe des Fachpersonals wahrgenommen werden. Je umfassender Patienten einbezogen werden, desto besser ihre Adhärenz und Zufriedenheit. Allerdings ist das vom Patienten gewünschte Maß an Mitwirkung individuell: Es hängt vom Lebensalter, der zugrundeliegenden Erkrankung, dem Zustand der Wunde, sowie vom Bildungsstand und der Lese- und Schreibfähigkeit des Patienten ab.
Darüber hinaus ist es wichtig, die Sichtweise der Patienten in Erfahrung zu bringen. Ihnen geht es oft mehr um Komfort, Schmerzlinderung und Lebensqualität, während Pflegekräfte und andere Fachpersonen eher die Heilung oder andere Aspekte der Wundversorgung im Blick haben. Diese Unterschiede müssen in Einklang gebracht werden, um gemeinsam eine Behandlung zu finden, die auch den Vorstellungen der Patienten entspricht. Hier ist es hilfreich, dem Patienten offene Fragen zu stellen: „Was ist Ihnen persönlich wichtig im Hinblick auf die Wundtherapie? Wo sehen Sie Schwierigkeiten? Wer kann Sie bei der Therapie unterstützen?".
Mit einer empathischen Beratung rund um belastende Wundsituationen können auch Fachpersonen in der Apotheke Adhärenz fördern und so die Wundheilung positiv beeinflussen.
Vor allem, wenn es um produktspezifische Rückfragen geht, sind Fachpersonen in der Apotheke oft die ersten Ansprechpartner.
Tipp 2: Individuell schulen
Es ist wichtig, dass Patienten verstehen, warum welche Maßnahmen durchgeführt werden. Das erfordert eine gute Information, Schulung und Beratung vonseiten der Pflegekräfte, Ärzte und anderen Fachpersonen. Vorab sollten sie sich mit folgenden Fragen beschäftigen: Welche Einstellung hat der Patient gegenüber seiner Erkrankung und Therapie? Wie ist sein Wissensstand? Was ist ihm wichtig? Was kann er schon? Wer unterstützt ihn?
Die Aufgabe der Pflegekräfte ist, das für die Therapie notwendige Wissen zu vermitteln und den Patienten so zu schulen, dass er möglichst selbstständig mit seiner Wunde leben kann. Betroffene wünschen dabei vor allem Alltagswissen in Bezug auf ihre Erkrankung: Wie oft muss der Wundverband gewechselt werden? Wie lassen sich Wundgerüche vermeiden? Kann man mit einer Wunde duschen? Oft sind die Bedürfnisse sehr unterschiedlich: Einige betroffene Personen haben sehr viele Fragen und möchten umfassend informiert werden, anderen reicht es, die Grundlagen und notwendigen Handlungsschritte zu kennen. Hier erfordert es viel Kompetenz und Feingefühl, um das jeweilige Informationsbedürfnis zu erkennen und so zu informieren, dass es die Betroffenen nicht überfordert.
Die Pflegekräfte sollten sich auch vergewissern, dass der Patient alles verstanden hat. Sie sollten aber nicht fragen: „Haben Sie noch Fragen?“ - Dann geben die meisten Menschen die sozial erwünschte Antwort „Nein.". Oder sie wissen nicht, welche Frage sie stellen sollen, da sie die Zusammenhänge nicht verstanden haben. Besser ist es, konkrete Fragen zu stellen, zum Beispiel: „Was würden Sie machen, wenn der Verband durchfeuchtet ist?“. So lässt sich erkennen, ob der Patient die wesentlichen Inhalte verstanden hat.
Tipp 3: Fortschritte sichtbar machen
Eine Wundheilung ist oft ein langwieriger Prozess und kann Monate dauern. Daher verwundert es nicht, dass Wundpatienten mitunter frustriert sind, weil sich der Therapieerfolg nicht schnell genug einstellt. Es ist sehr wichtig, über dieses Thema mit Patienten zu sprechen, damit sie nicht von falschen Vorstellungen ausgehen („Die Wunde heilt in zwei Wochen.“). Auch ist es hilfreich, kleine Erfolge sichtbar zu machen und die Maßnahmen der Wundtherapie regelmäßig zu evaluieren. Falls sich der Heilungserfolg nicht wie gewünscht einstellt, muss man sich auf neue Therapiemaßnahmen einigen – gemeinsam mit dem Patienten.
- Sich darauf konzentrieren, was der Patient wirklich wissen sollte
- Inhalte in kleinen Lernschritten vermitteln, dabei unterschiedliche Lernmethoden nutzen
- Möglichst viel visualisieren, z. B. durch Zeichnungen, Modelle, Beispiele
- Praktische Übungsmöglichkeiten anbieten
- Pausen berücksichtigen
- Rückmeldung geben, loben und ermutigen
- Schriftliche und mündliche Informationen kombinieren
- Nicht durch ein Überangebot an Informationen überfordern
- Immer Offenheit für Fragen signalisieren
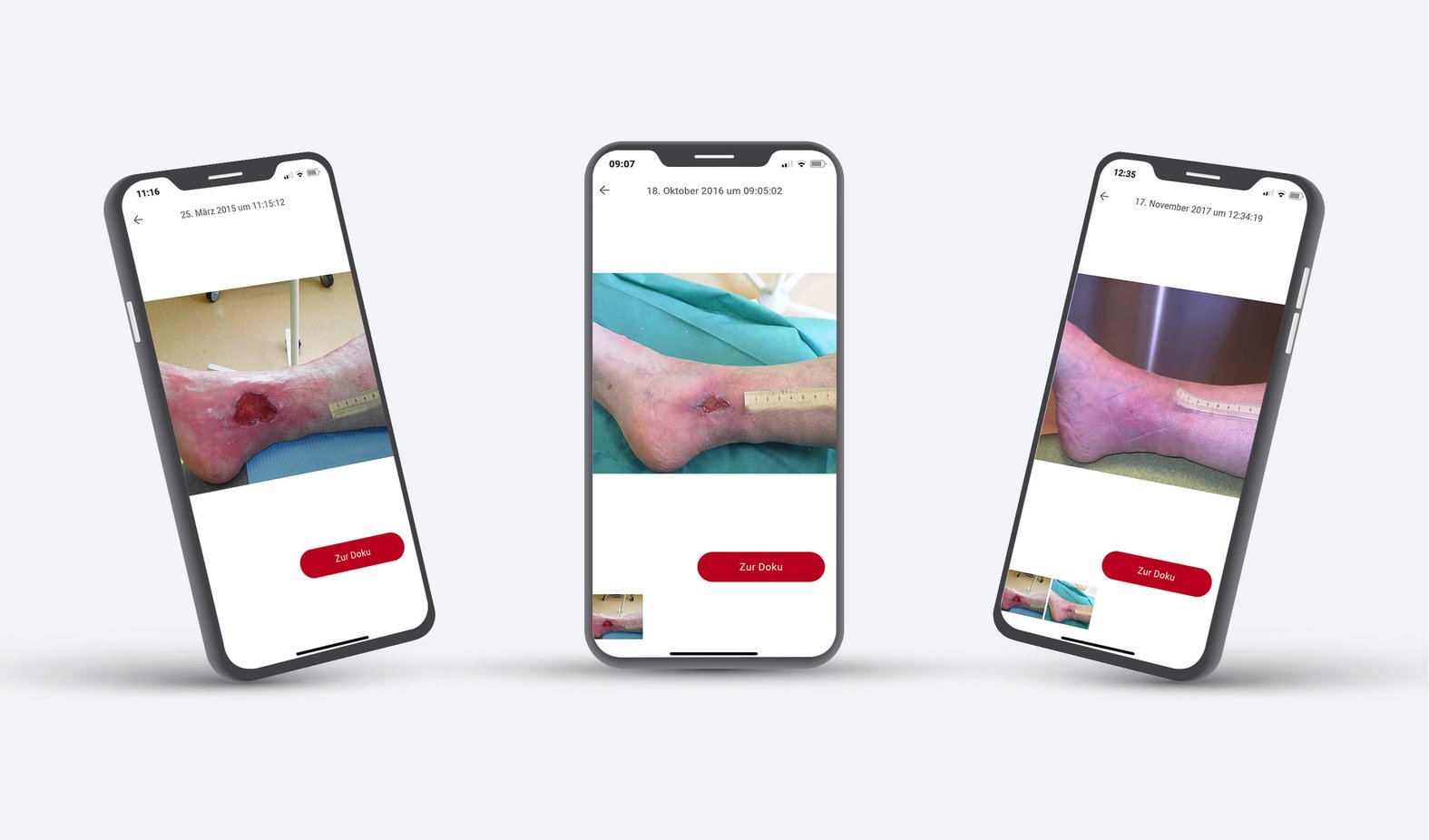
Gerade das Erkennen kleiner Fortschritte kann den Patienten motivieren und ihm Hoffnung geben. Je nach Lokalisation kann er selbst die Wunde gar nicht sehen, zudem ist ein Wechsel moderner Wundverbände oft nur alle paar Tage erforderlich. Zu empfehlen sind Fotos, die bei jedem Verbandwechsel von der Wunde aufgenommen werden und Fortschritte sehr gut sichtbar machen können. Eine digitale Dokumentation mittels WundDoku App ist hier ein hilfreiches Tool. Mit dieser können Wundfotos direkt in der App aufgenommen werden und den Wundverlauf demonstrieren.
Tipp 4: Angehörige einbinden
Angehörige sollten von Beginn an in die Therapie eingebunden werden, sofern der Wundpatient damit einverstanden ist. In manchen Fällen sind die Patienten auch nicht in der Lage, die Verantwortung für ihre Wunde selbst zu übernehmen. Sie sollten sich dann darauf verlassen können, dass andere, z. B. ein nahes Familienmitglied, die Pflegeentscheidungen treffen. Aber auch wenn der Patient ohne seine Bezugsperson an der Wundtherapie mitwirken kann, haben die Angehörigen eine wichtige Funktion: Sie motivieren, unterstützen und sind Ansprechperson für Fragen und Sorgen, wenn eine Pflegekraft nicht vor Ort ist. Daher ist es auch sinnvoll, Patient und Angehörige gemeinsam zu schulen. Denn vier Augen und vier Ohren sehen, bzw. hören mehr als zwei.

Tipp 5: Unterstützungsmöglichkeiten aufzeigen
Bei einer chronischen Wunde liegt häufig ein größerer Pflegebedarf vor. Das kann eine Grunderkrankung sein, die weitere Pflege erforderlich macht, zum Beispiel Diabetes. Oder die Person ist durch die Wunde so eingeschränkt, dass sie nicht selbst einkaufen, kochen oder Arzttermine wahrnehmen kann. Das kann eine Mitwirkung der Patienten bei der Therapie erschweren. Vielleicht weiß der Patient nicht, wie er zum Arzt oder zum behandelnden Wundzentrum kommen kann. Oder er schafft es nicht, sich ausgewogen zu ernähren. Oft sind solche Themen auch mit Scham verbunden und der Patient traut sich nicht, sie von sich aus anzusprechen.
Hier ist es wichtig, dass Pflegekräfte einen möglichen Unterstützungsbedarf sensibel erfragen und mögliche Hilfsoptionen aufzeigen. Fahrten zum Arzt oder Krankenhaus können zum Beispiel von der Krankenkasse übernommen werden, wenn sie medizinisch notwendig sind. Gleiches gilt für eine Haushaltshilfe, die für eine gewisse Dauer ärztlich verordnet werden kann. Und wenn ein Pflegegrad vorliegt, sind viele weitere Hilfen über die Pflegekasse möglich. Einen Überblick über alle Pflegeleistungen bietet auch das Bundesgesundheitsministerium. Pflegekräfte sollten Wundpatienten hier zu ihren rechtlichen Ansprüchen beraten. Damit können sie ihnen das Mitwirken an der Wundtherapie deutlich erleichtern.
Literatur
Bundesgesundheitsministerium: Überblick zu Pflegeleistungen
Zur Übersicht




