Fallbeispiel: Diabetisches Fußulcus mit kritischer Kolonisation
Patientin
weiblich, 61 Jahre
Risikofaktoren für die Wundheilung
Diabetes mellitus Typ II, Polyneuropathie, Hypothyreose, Chronisch venöse Insuffizienz, Anämie
Lokalisation der Wunde
linke Fußsohle
Wundart
chronisch
Wundgrund
Granulationsgewebe, rosig
Wundumgebung
zu Beginn mäßig feucht, später physiologisch
Wundrand
glatt, eher unauffällig
Ausgangssituation
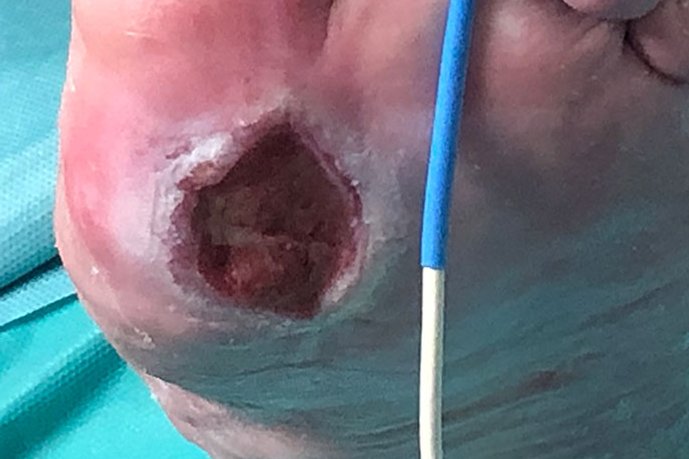
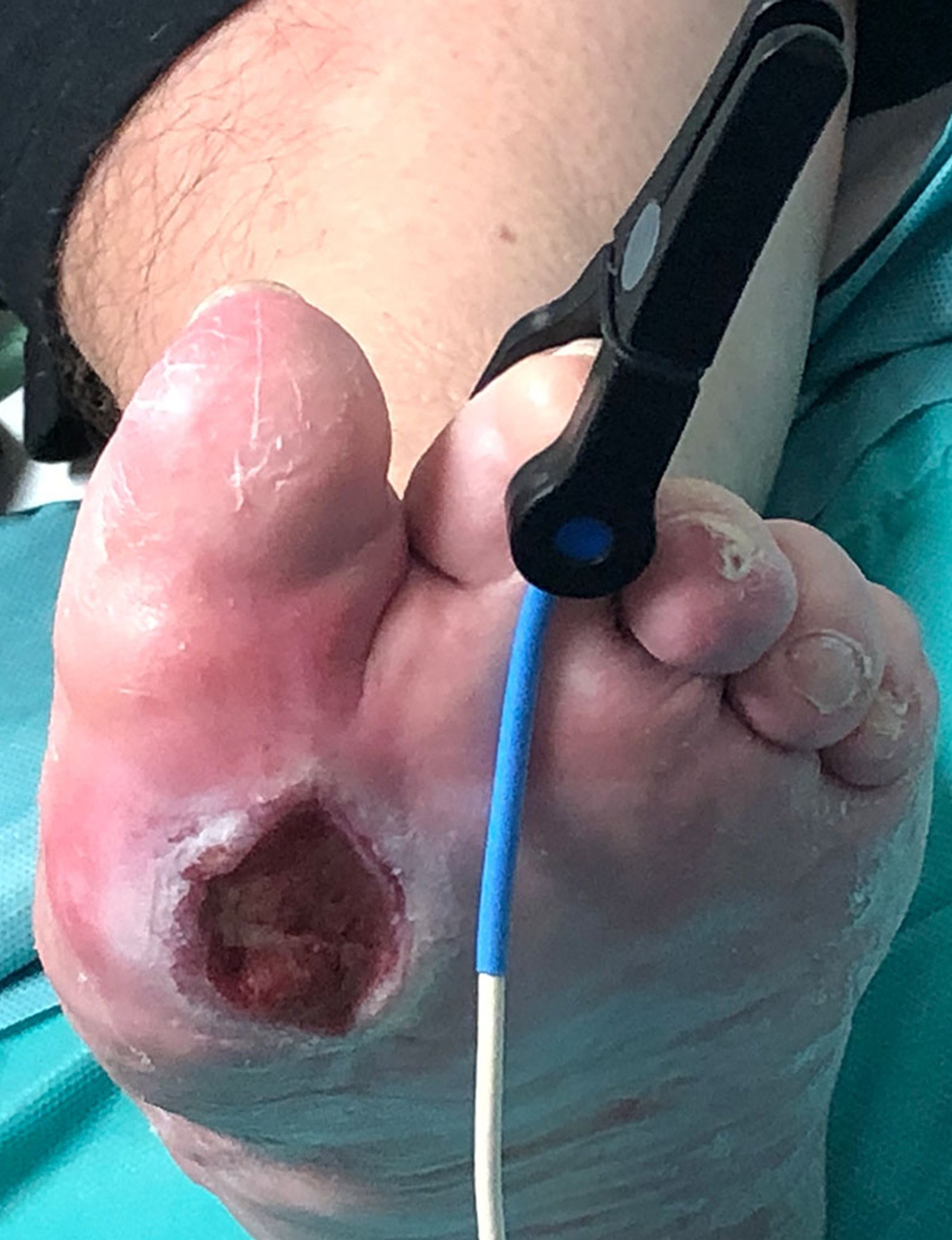
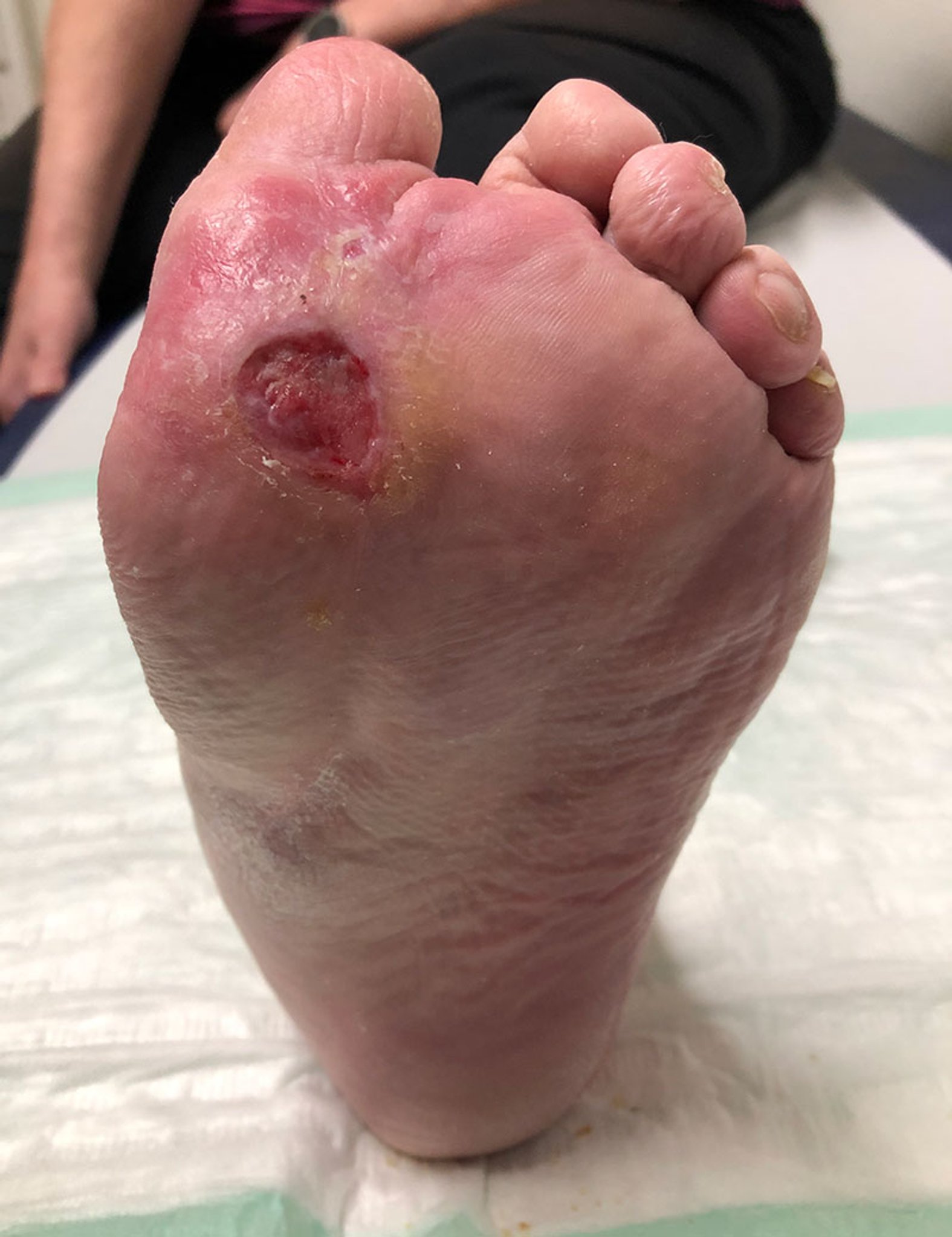
Die Patientin befindet sich im Ruhestand und weist seit 6 Monaten ein Diabetisches Fußulcus auf. Bei Erstvorstellung war das Diabetische Fußulcus bei hydrokolloidaler Wundtherapie zu feucht und es bestand eine kritische Kolonisierung mit Staphylococcus aureus.
Anamnese
Diagnose
Therapie
Dokumentierter Wundverlauf
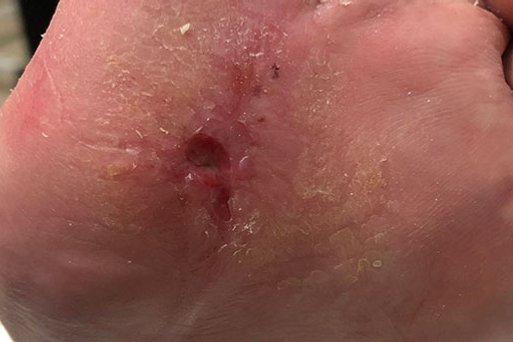
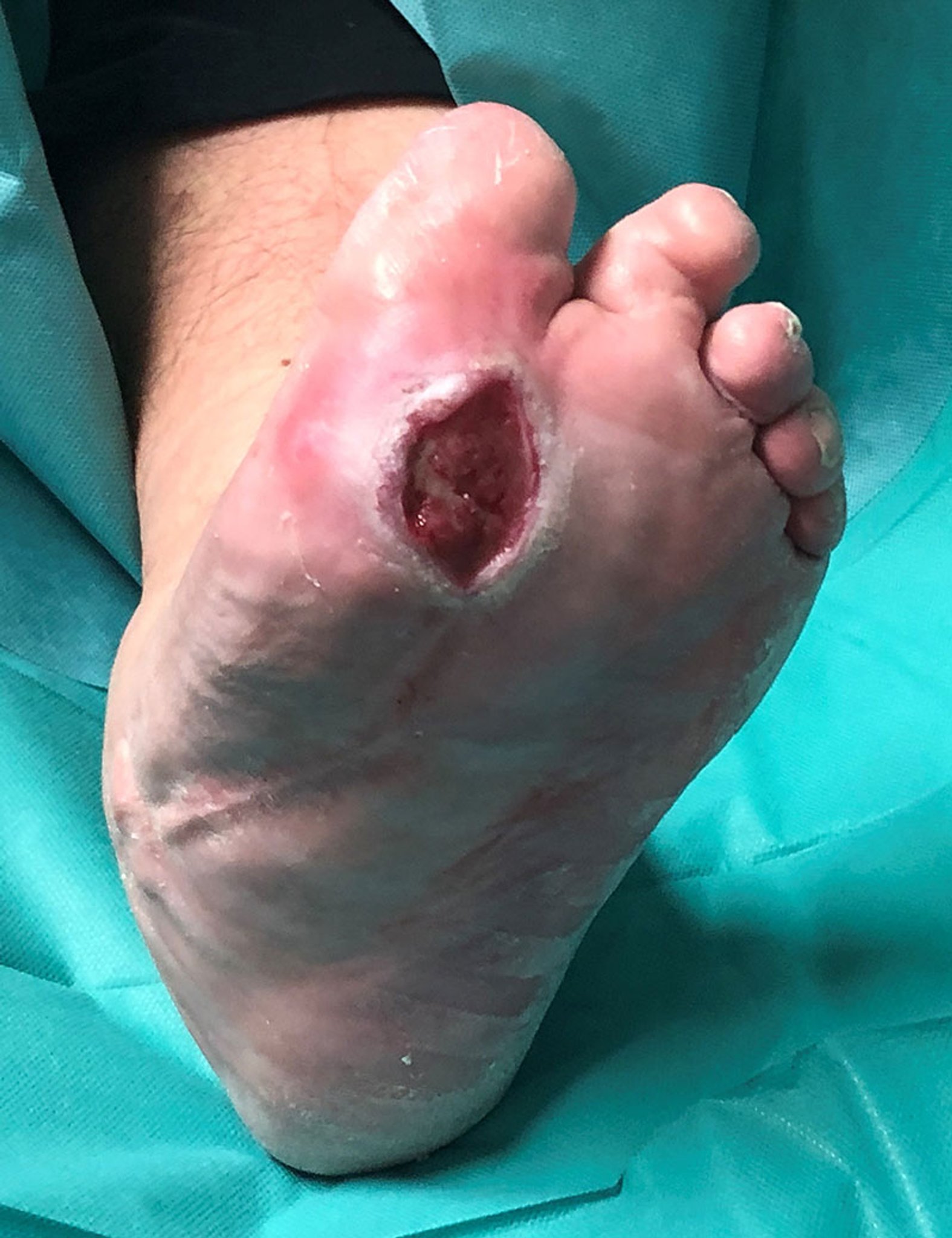
Bei Erstvorstellung war das Diabetische Fußulcus bei hydrokolloidaler Wundtherapie zu feucht und kritisch mit Staphylococcus aureus kolonisiert (Bild 1 und 2).
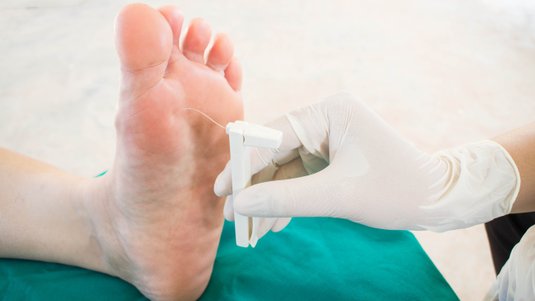
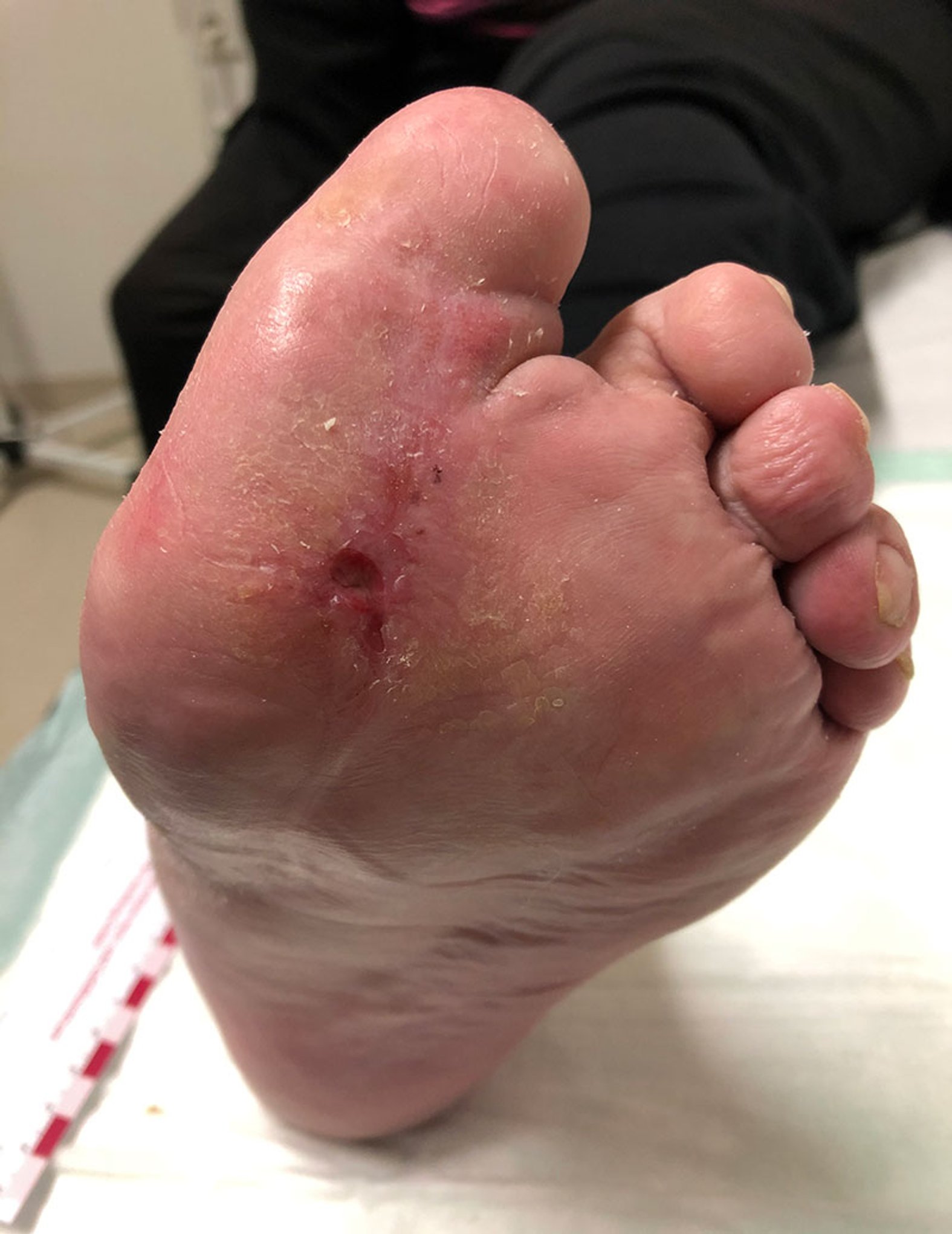
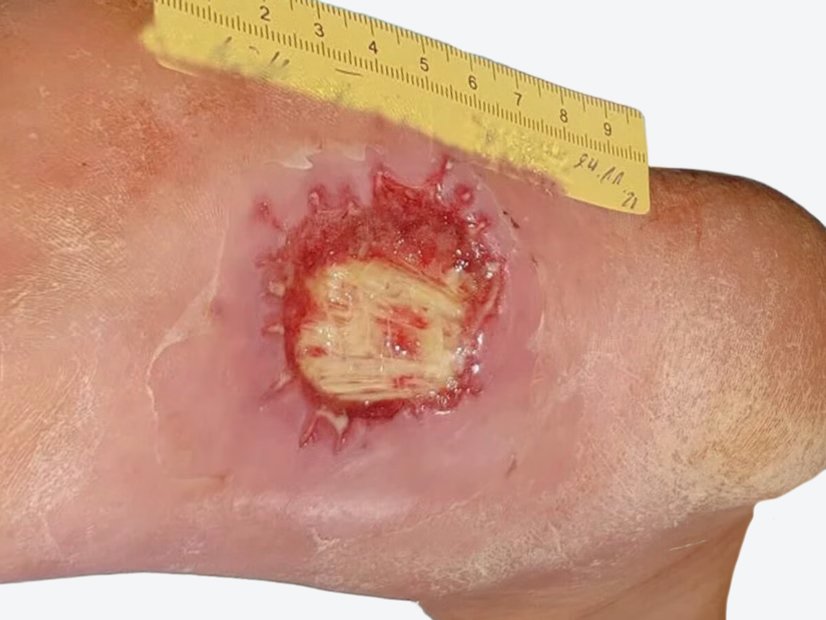
Da die Patientin nur wenig Schmerzen angab, keine generalisierten Entzündungszeichen bestanden und die Wundumgebung nicht geschwollen oder mazeriert war, erfolgte ausschließlich eine zunächst 2-tägige antimikrobielle Wundreinigung und Nutzung eines Superabsorbers. Bei konsequenter Umsetzung der o.g. Therapie und regelmäßiger Abtragung von Wundbiofilm und Hyperkeratosen konnte eine schrittweise Reduktion der Wundfläche bis zum nahezu vollständigen Wundverschluss erreicht werden (Bild 3).
Während des Heilungsverlaufes waren leider immer wieder das Schuhwerk, die Strumpfanlage (Abschnürung) und Wickelung nicht optimal.
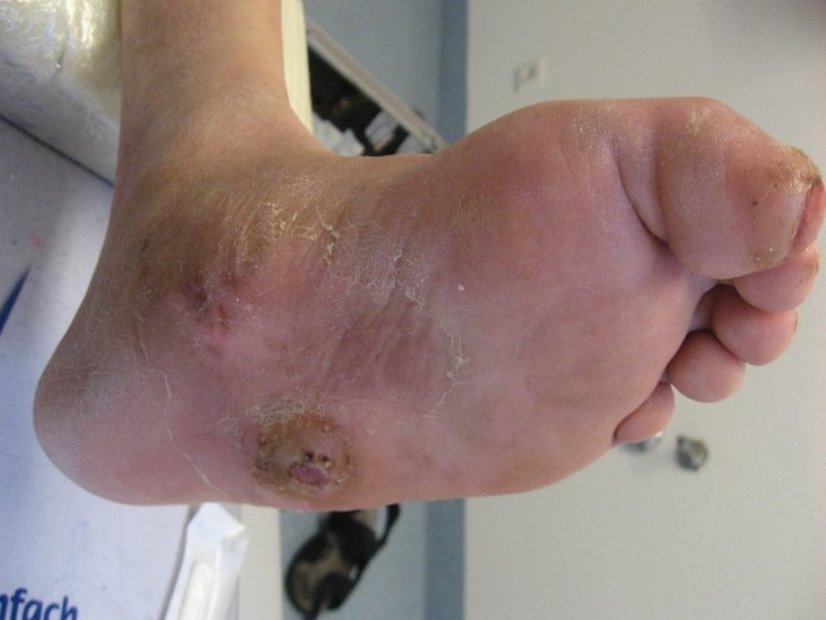
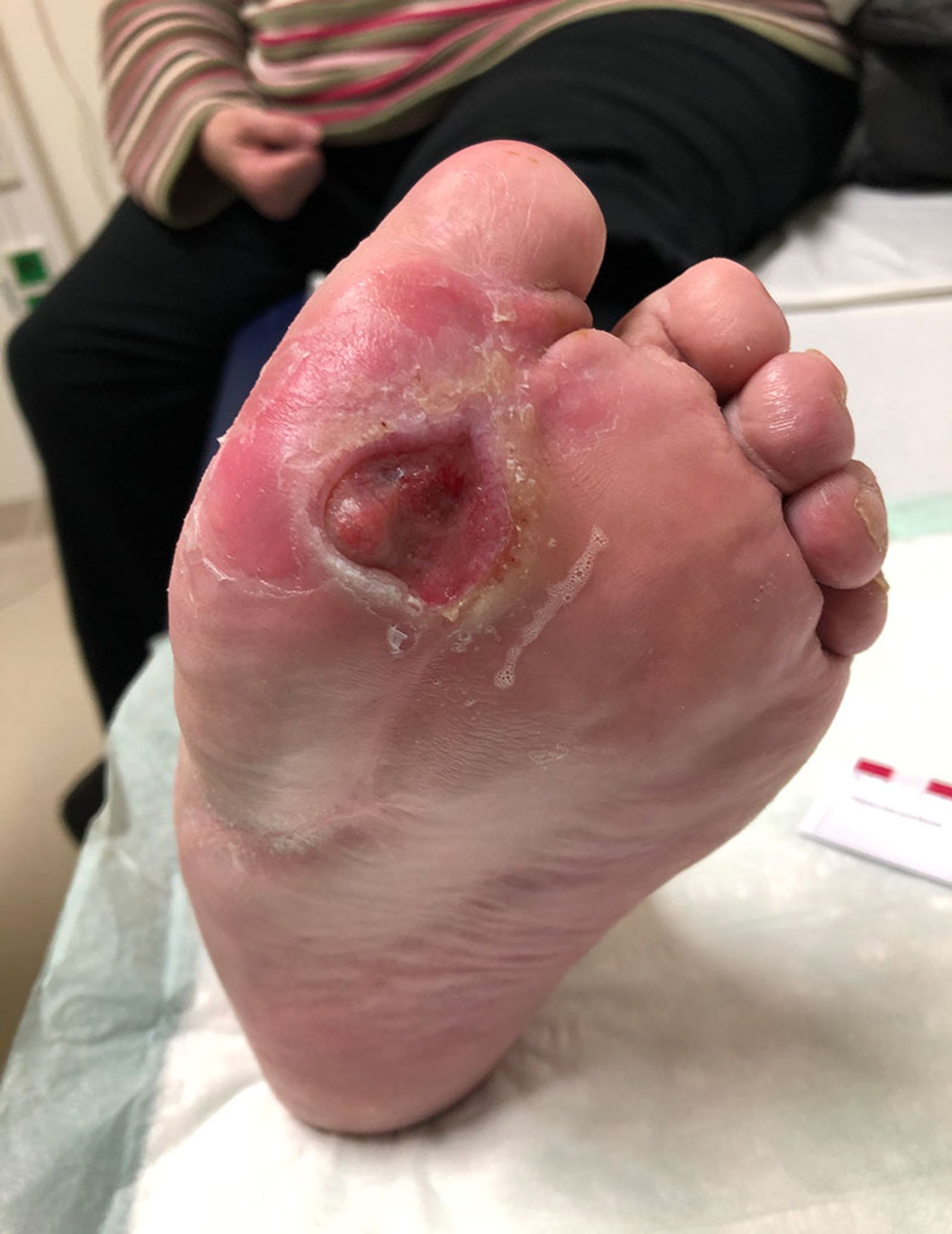
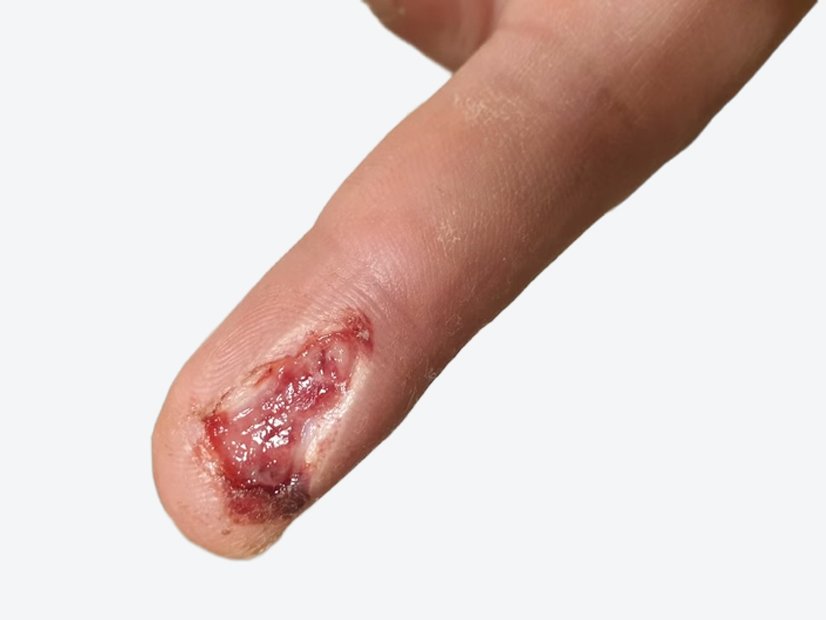
Aus unklaren Gründen erfolgte durch einen Pflegedienst 6 Monate nach Therapiebeginn die Wiederanlage von hydrokolloidalen Wundauflagen und/oder einfachen Kompressen als Lokaltherapie (ohne weitere Druckentlastung). Dies führte zur erneuten Eröffnung des Diabetischen Fußulcus (Bild 4).
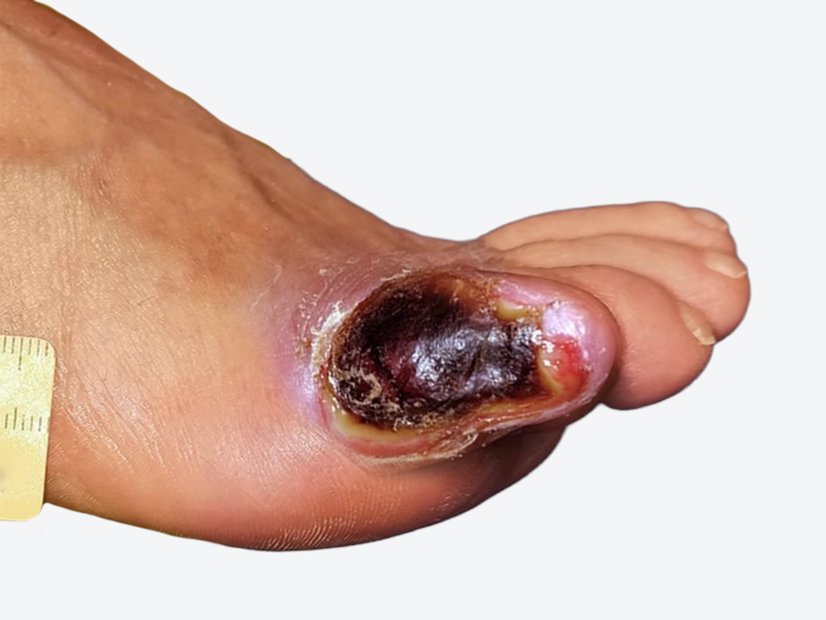
Nach Rückkehr zur o.g. Lokaltherapie mit PU-Schaum und Druckentlastung mittels Filztechnik setzte der Heilungsprozess wieder ein, was durch die Wundverkleinerung ersichtlich wurde (Bild 5). Die Behandlung wurde daraufhin fortgeführt.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt.