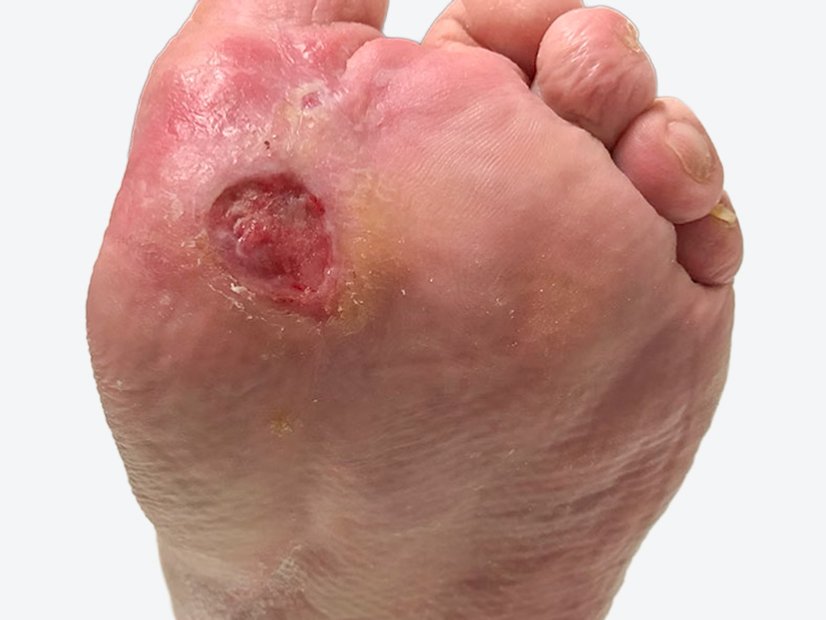
Fallbeispiel: Dekubitus am Trochanter major (Hüfte)
Dieses Fallbeispiel behandelt die Versorgung eines Dekubitus an der Hüfte, die durch zahlreiche Komorbiditäten der 44-jährigen querschnittsgelähmten Patientin erschwert wurde. Lesen Sie alles über Anamnese und Therapie und sehen Sie sich den Wundverlauf auf den Wundfotos an.
Geschlecht
Frau
Alter
44 Jahre
Führende Wundursache
Dekubitus Kategorie 3
Diabetes mellitus
nein
Risikofaktoren
Spina bifida, Epilepsie, Querschnittslähmung nach Tumoroperation (Nierenkarzinom rechts), dialysepflichtige chronische Niereninsuffizienz bei Schrumpfniere links, Kachexie (starker, krankhafter Gewichtsverlust)
Lokalisation der Wunde
Trochanter major (großer Rollhügel des Hüftgelenks), links
Wundart
chronisch
Wundgrund
Fibrin, Biofilm
Wundumgebung
mazeriert, Narbengewebe
Wundrand
mazeriert, unterminiert
Exsudation
stark, serös, trüb, geruchlos
Ausgangssituation
Vor einem Monat war die querschnittsgelähmte Patientin Frau A. wegen akuter, starker Dyspnoe (Luftnot) stationär ins Krankenhaus aufgenommen worden. Die dortigen Ärzte diagnostizierten ein Lungenödem aufgrund eines erheblichen Proteinmangels. Als Nebenbefund wurde ein infizierter Dekubitus der Kategorie 3 nach EPUAP am linken Trochanter major (Hüfte) festgestellt, dessen Entstehung nicht mehr nachvollzogen werden konnte. Nach einer Woche Behandlung mit täglicher Dialyse sowie Humanalbumin- und Antibiotikagabe legte sich die Luftnot. Der Infekt des Dekubitus war rückläufig.
Eine Operation zur plastischen Deckung wurde mit Frau A. und ihrer Familie besprochen, von dieser jedoch abgelehnt. Infolgedessen wurde Frau A. zeitnah in die Häuslichkeit entlassen. Vorher erfolgte jedoch noch eine intensive Beratung zum Thema Ernährung, bei der Frau A. empfohlen wurde, täglich eine proteinreiche Zusatznahrung zu sich zu nehmen. Zudem organisierte das Entlassmanagement des Krankenhauses in Zusammenarbeit mit der Stabsstelle Wundmanagement die Betreuung durch einen spezialisierten Pflegedienst, um eine angemessene Wundversorgung zu gewährleisten. Der Pflegedienst übernahm die Versorgung direkt nach der Entlassung aus dem Krankenhaus.
Anamnese
Diagnose
Therapie
Unter einer Spina bifida (umgangssprachlich: „offener Rücken“) versteht man eine Fehlbildung der Wirbelsäule und ggf. des Rückenmarks, die sich früh in der Schwangerschaft entwickelt. Eine Spina bifida entsteht, wenn sich beim Fötus das Neuralrohr (Vorstufe der Wirbelsäule) nicht vollständig verschließt. Am häufigsten tritt sie im Bereich der Lendenwirbelsäule auf.
Weitere Informationen finden Sie hier.
Der Wundverlauf auf einen Blick
Dokumentierter Wundverlauf
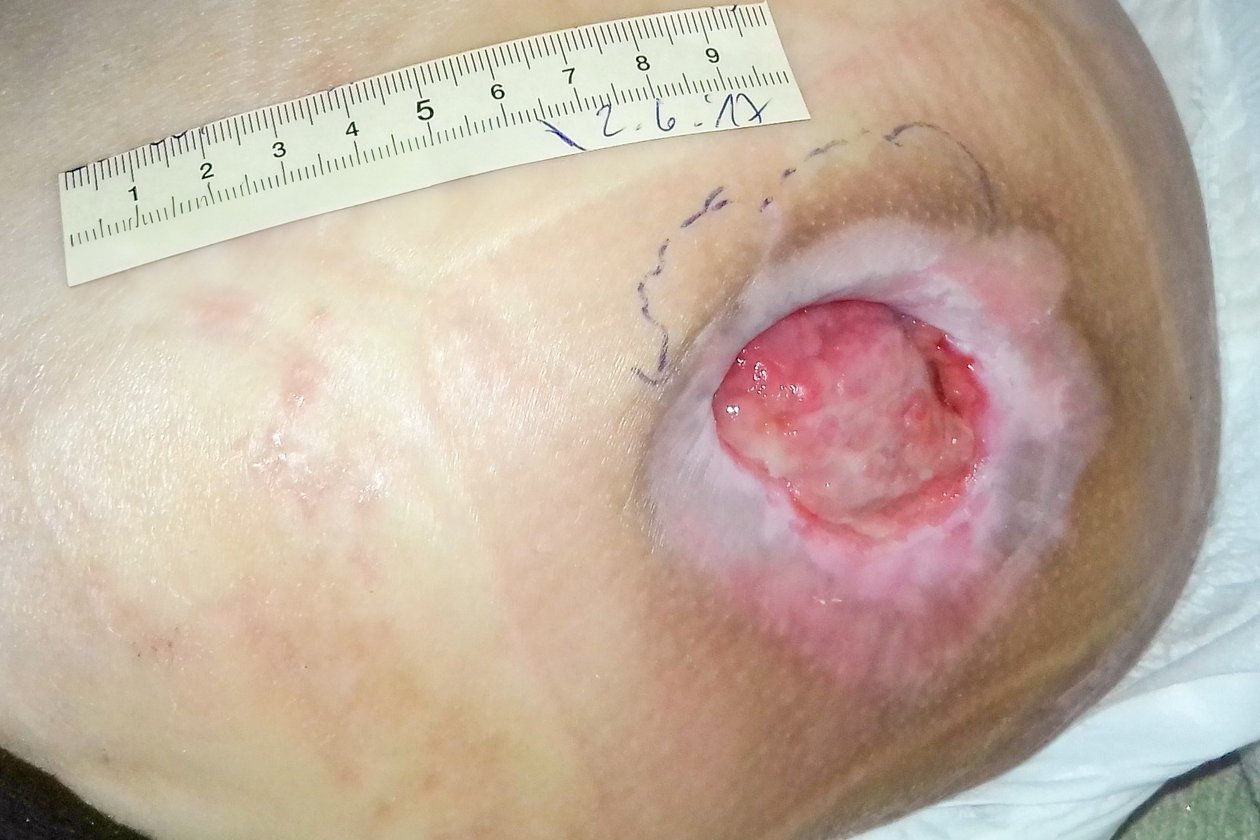
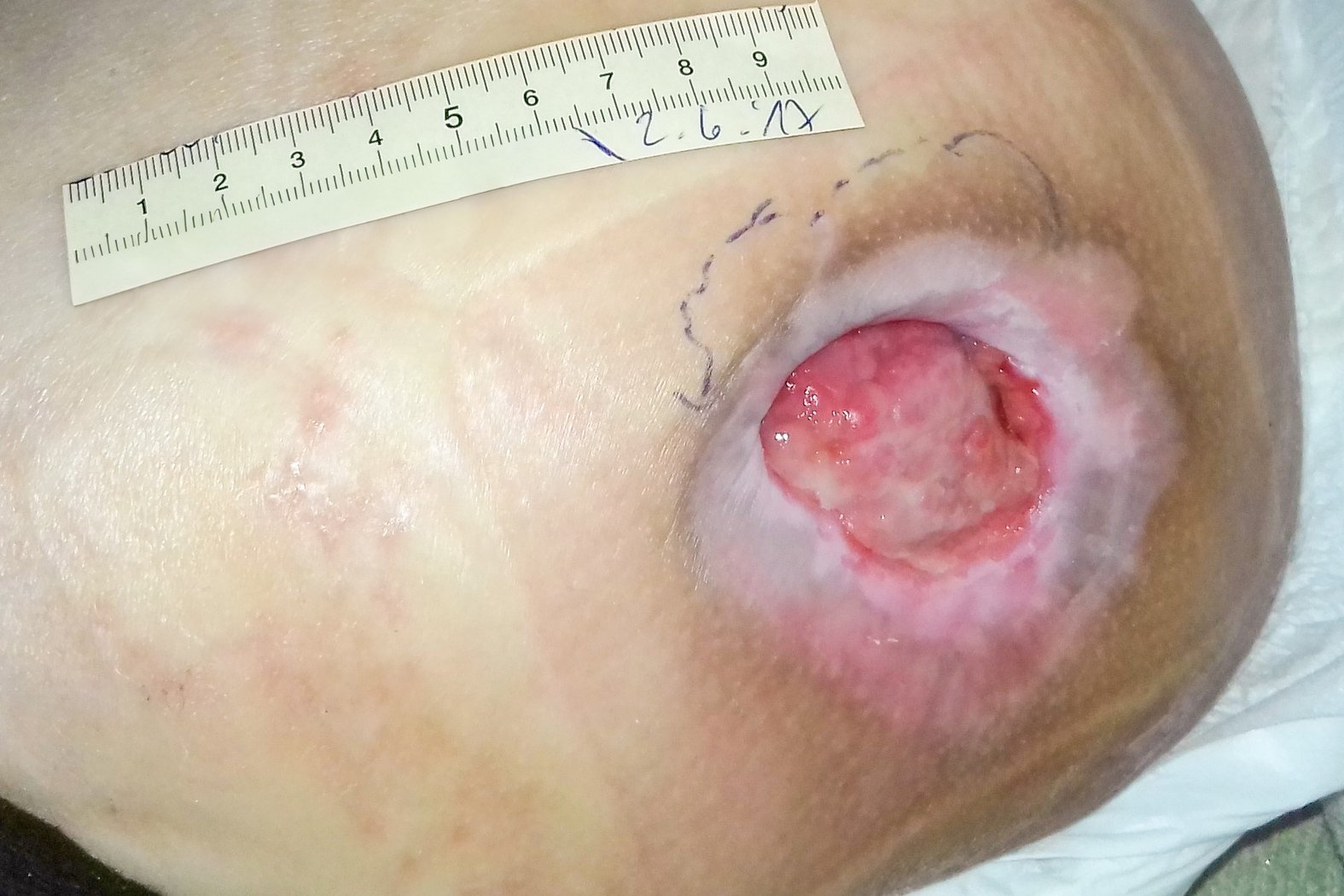
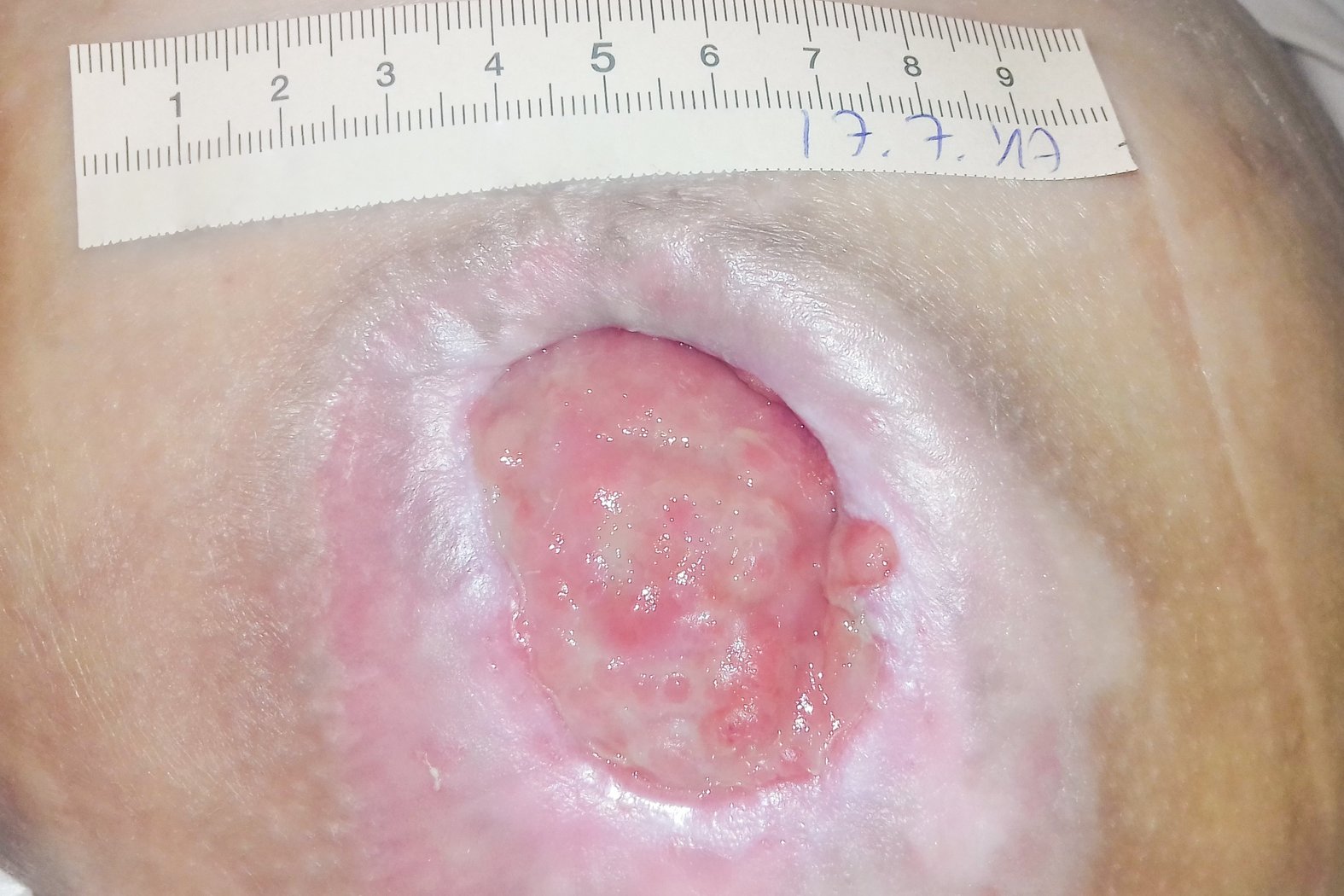
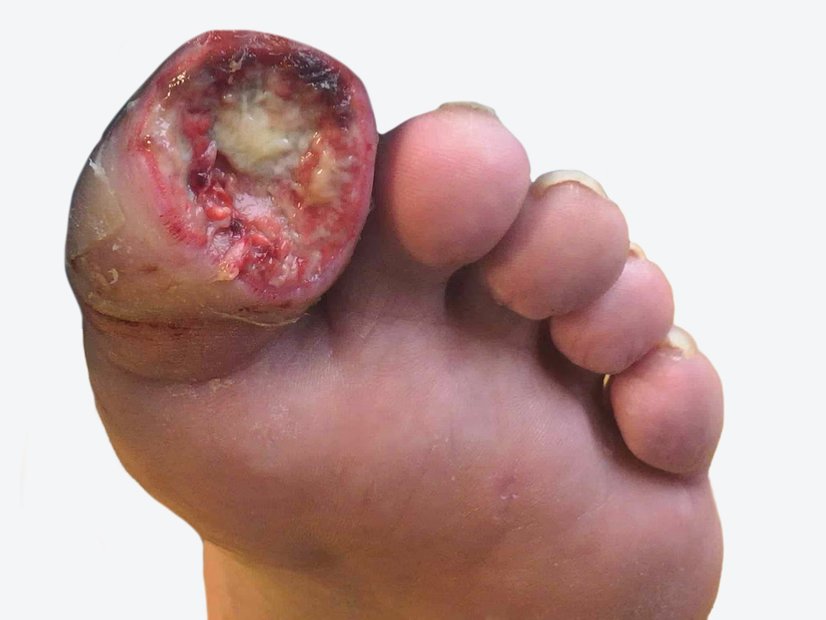
Beim Erstbesuch des Pflegedienstes zeigte sich der Dekubitus mit einer Länge von 6,1 cm (unter Mitberechnung der vorhandenen Unterminierung), einer Breite von 3,8 cm und einer Tiefe von bis zu 1,4 cm (Foto 1). Der Wundgrund war mit Fibrin und Biofilm bedeckt, der Wundrand war unterminiert und mazeriert. Die Umgebungshaut war gut gepflegt und intakt. Die starke Exsudation war trüb, serös und geruchlos. Durch ihre Querschnittslähmung verspürte Frau A. keine Schmerzen.
Die Wundversorgung erfolgte zunächst wie oben beschrieben. Nach der Wundreinigung und dem Auftragen des Wundrandschutzes wurde zunächst eine Hydrofaser in die Unterminierung und auf den Wundgrund aufgebracht. Anschließend wurde ein Superabsorber mit Fixiervlies fixiert. Das Verbandwechselintervall wurde auf 2 Tage festgelegt.
Diese DRACO® Produkte könnten hier zur Anwendung kommen:
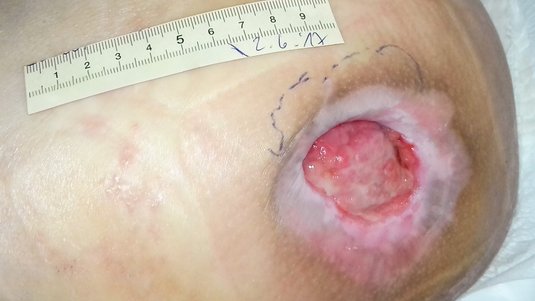
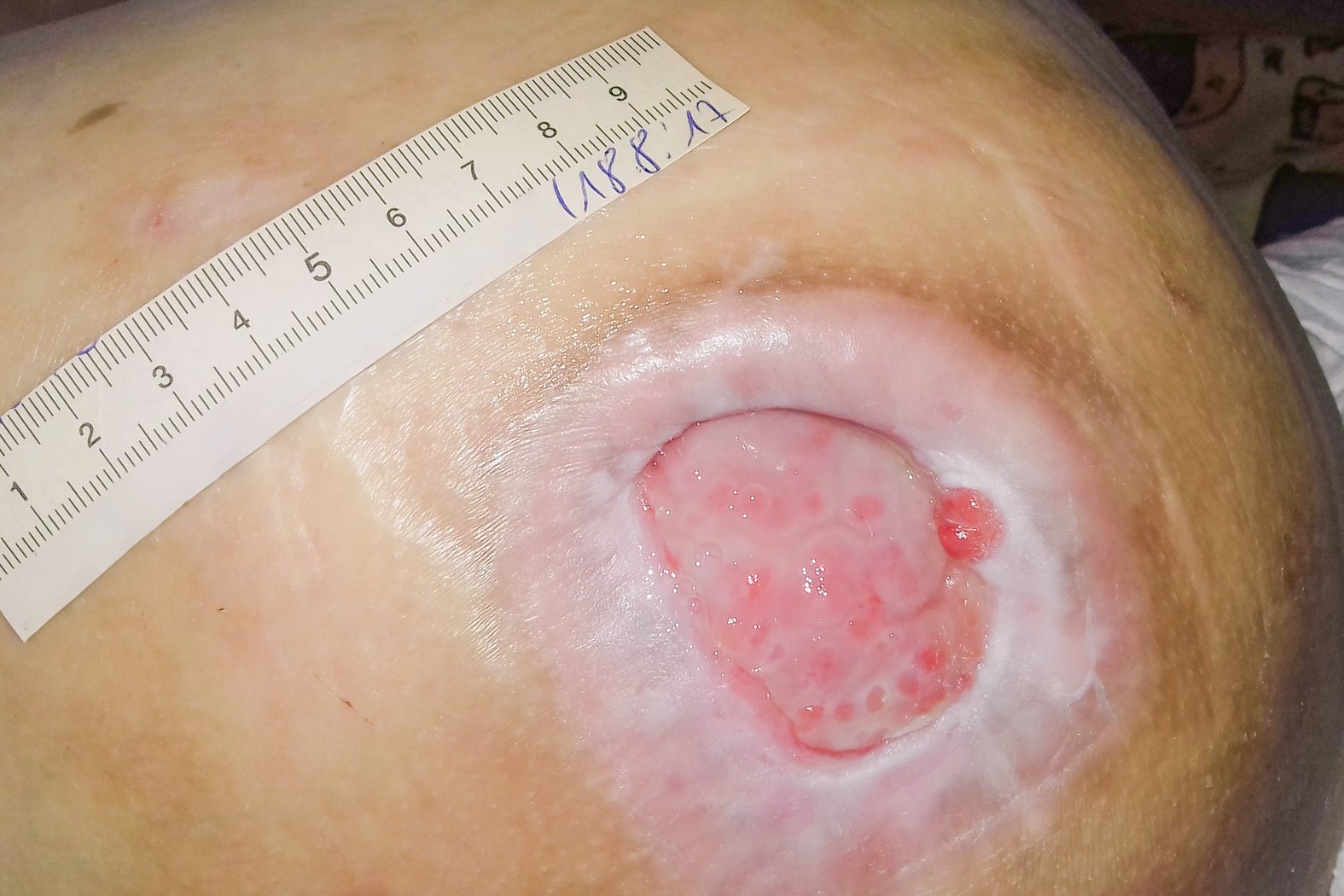
Nach 6,5 Wochen war die Unterminierung fast vollständig verschwunden und die Wunde hatte eine Größe von 4,8 cm in der Länge, 3,5 cm in der Breite und 1,1 cm in der Tiefe (Foto 2). Es waren weiterhin Fibrin und Biofilm erkennbar. Allerdings war die Mazeration des Wundrandes deutlich zurückgegangen. Die Exsudation war ebenfalls rückläufig, das Exsudat unverändert. Die Versorgung wurde beibehalten, fand nun aber alle 3 Tage statt.
Die Familie von Frau A. setzte die Empfehlungen bezüglich der Ernährung und Pflege sehr gut um. Die Eiweißgabe wurde in Absprache mit dem Dialysezentrum etwas reduziert. Es konnte bei Frau A. eine leichte Gewichtszunahme festgestellt werden, auch wenn die Appetitlosigkeit weiterhin bestand und die ausreichende Nahrungsaufnahme in Form von natürlicher Nahrung weiter verhinderte. Das Angebot des Pflegedienstes, die Familie bei der Mobilisierung von Frau A. zu unterstützen, lehnte diese ab.
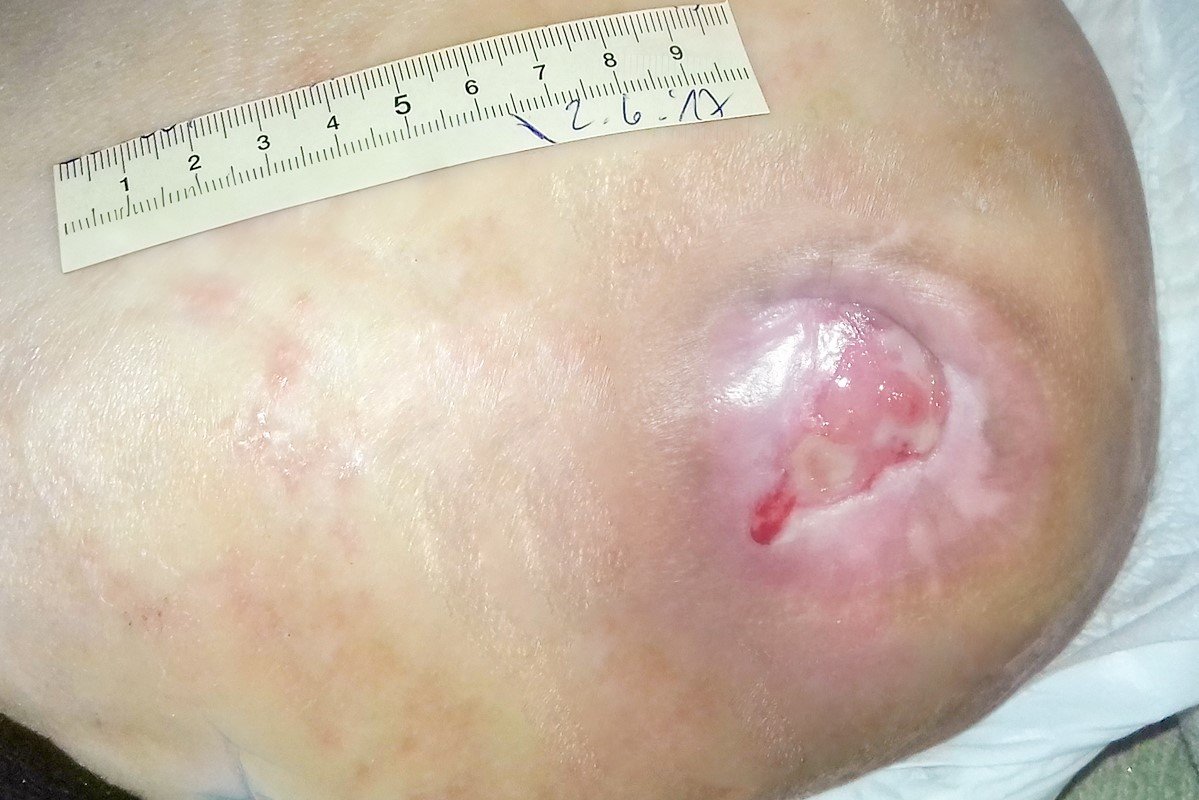
Nach 4 Wochen war die Wunde noch 4,2 cm lang, 3,4 cm breit und 1,1 cm tief (Foto 3). Am Wundgrund war vermehrt Biofilm erkennbar und der Wundrand war wieder deutlich mazerierter. Auch die Exsudation hatte wieder zugenommen. Das Versorgungsintervall wurde daraufhin wieder auf 2 Tage reduziert und die Eiweißaufnahme in Absprache mit dem Dialysezentrum erhöht.
Da sich die Gesundheitssituation von Frau A. trotz dieser Maßnahmen akut verschlechterte, musste sie kurze Zeit später erneut ins Krankenhaus aufgenommen werden. Von dort aus wurde sie aufgrund familiärer Umstände vorübergehend in eine stationäre Einrichtung zur Kurzzeitpflege verlegt. Dort erfolgte die Wundversorgung mit einem Alginat und Superabsorber sowie einer Zinkcreme zum Wundrandschutz.
DracoAlgin: Die Alginatkompresse von DRACO®
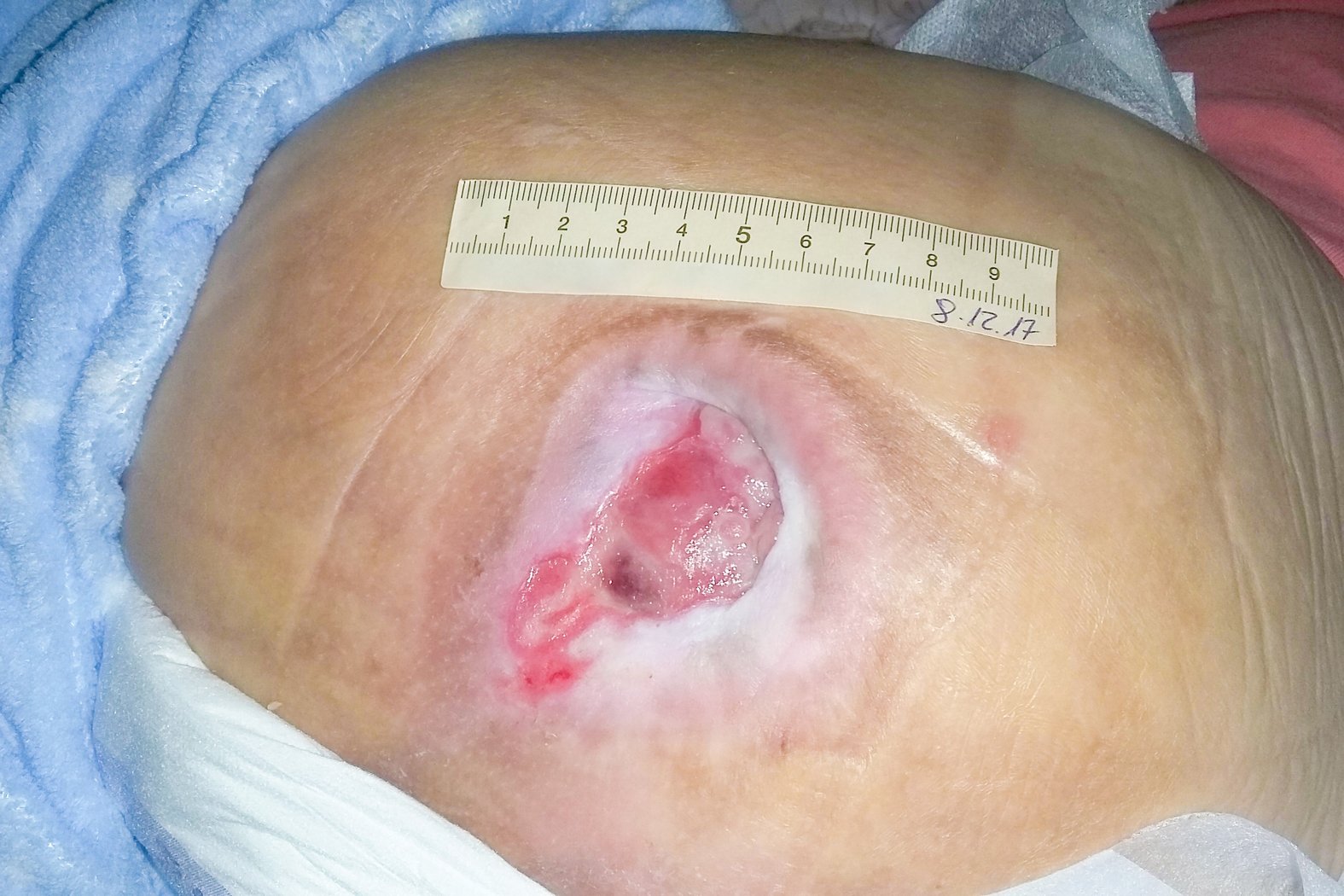
Etwa 16 Wochen später besuchte der Pflegedienst Frau A. das nächste Mal zu Hause. Die Wunde war zu diesem Zeitpunkt 5,2 cm lang, 2,5 cm breit und 0,7 cm tief (Foto 4). Am Wundgrund waren weiter Biofilm und Fibrin sowie ein kleines, sich abbauendes Hämatom zu sehen. Der Wundrand war größtenteils mazeriert, Unterminierungen waren nicht mehr vorhanden. Die Exsudation war weiterhin stark, trüb-serös und geruchlos und die Umgebungshaut intakt.
Nach einer mechanischen Wundreinigung, bei der mit einer Kompresse und einer sterilen Pinzette der Biofilm so weit wie möglich entfernt wurde, wurden nun wieder eine Hydrofaser und ein Superabsorber angewendet. Statt der Zinkcreme wurde wieder der transparente Wundrandschutz aufgetragen. Der Verbandwechsel erfolgte alle 2 Tage.
Die Pflegefachkraft des spezialisierten Pflegedienstes nahm sich erneut viel Zeit, um mit Frau A. und ihren Angehörigen die pflegerischen Maßnahmen wie Positionswechsel zur Druckentlastung, Mobilisierung und Ernährung zu besprechen und zu klären, welche Hilfestellungen eventuell nötig sein könnten. Die Eltern wollten diese Maßnahmen unbedingt wieder selbstständig übernehmen. Frau A. selbst hatte in den letzten Wochen wieder mehr Appetit entwickelt und fühlte sich sehr wohl. Insbesondere freute sie sich darüber, wieder in der gewohnten Umgebung zu Hause zu sein.
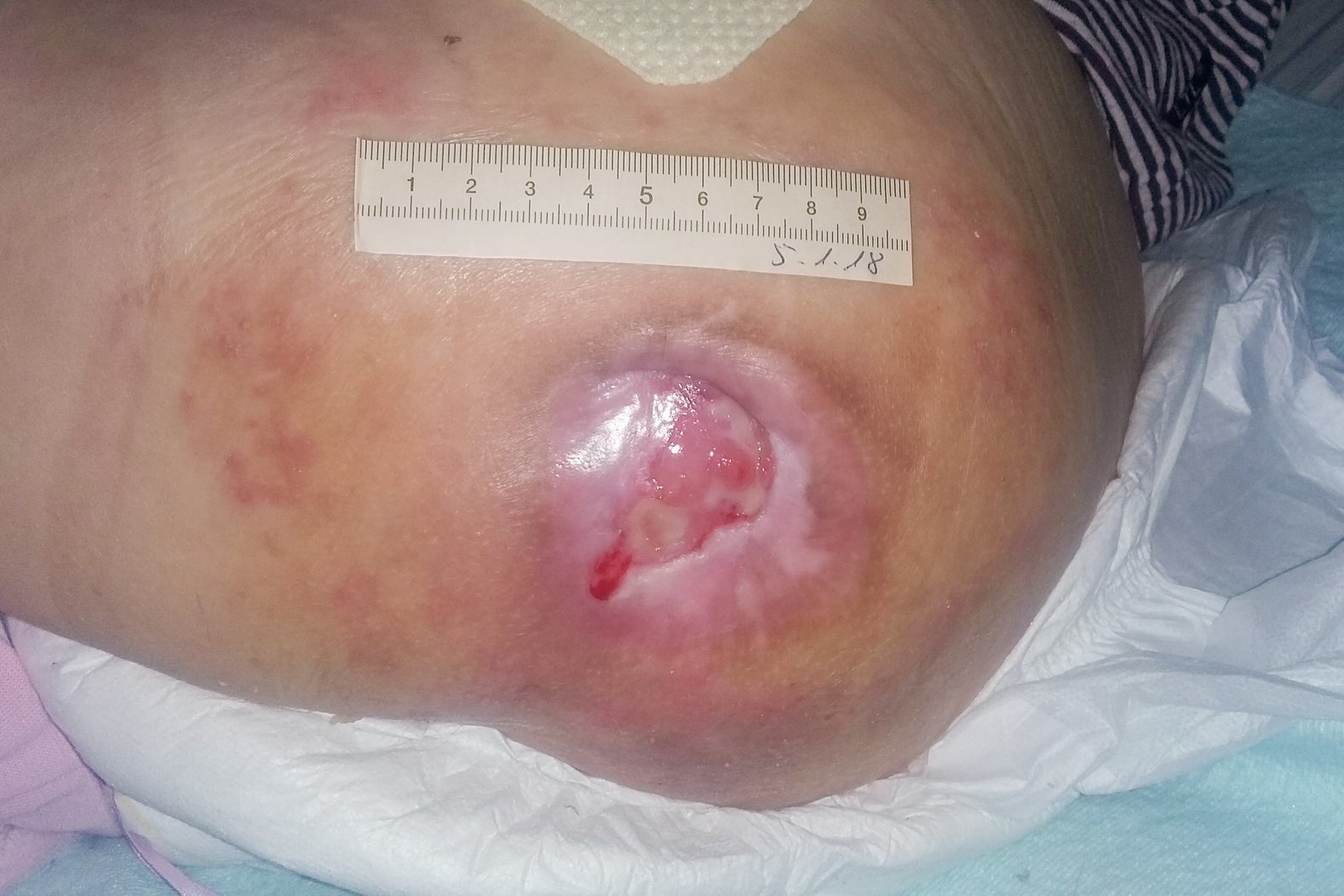
Nach 4 Wochen zeigte sich die Wunde deutlich verkleinert und war nun 3,8 cm lang, 2,1 cm breit und 0,5 cm tief (Foto 5). Es war inzwischen deutlich eine Epithelisierung erkennbar. Am Wundgrund hatte der Biofilm abgenommen und auch die Mazeration am Wundrand war rückläufig. Die besprochenen pflegerischen Maßnahmen wurden seitens der Familie vorbildlich umgesetzt. Von daher wurde ein zügiges Voranschreiten der Wundheilung erwartet und die Wundversorgung wie bisher fortgesetzt.
Weitere 3 Wochen später erreichte den Pflegedienst überraschend die Nachricht, dass Familie A. in ihre Heimat in der Türkei zurückgezogen war. Die weitere Entwicklung der Wundheilung konnte deswegen nicht mehr beobachtet werden.
Sie wollen zusammen mit praxiserfahrenen Moderatorinnen und wunderfahrenen Kolleginnen tiefer in konkrete Fallbeispiele einsteigen? Dann besuchen Sie unsere neue Präsenzfortbildung und bringen Sie Ihr Wissen ein.
Jetzt anmelden!Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt. Beachten Sie zudem, dass wir nicht gewährleisten können, dass in den von uns dargestellten Fallbeispielen ausschließlich Produkte von DRACO® zur Anwendung gekommen sind.