Vakuum-Therapie: Mit Unterdruck die Wundheilung fördern
Wenn Wunden schlecht oder gar nicht heilen, kann die Vakuum- bzw. Unterdrucktherapie eine wirkungsvolle Ergänzung der modernen Wundbehandlung sein. Studien zeigen, dass der lokal erzeugte Unterdruck zahlreiche positive Effekte auf die Wundheilung hat. Für eine sichere und erfolgreiche Anwendung sind jedoch Indikationen, Kontraindikationen und eine korrekte Technik essenziell.
Vakuum-Therapie – was ist das?
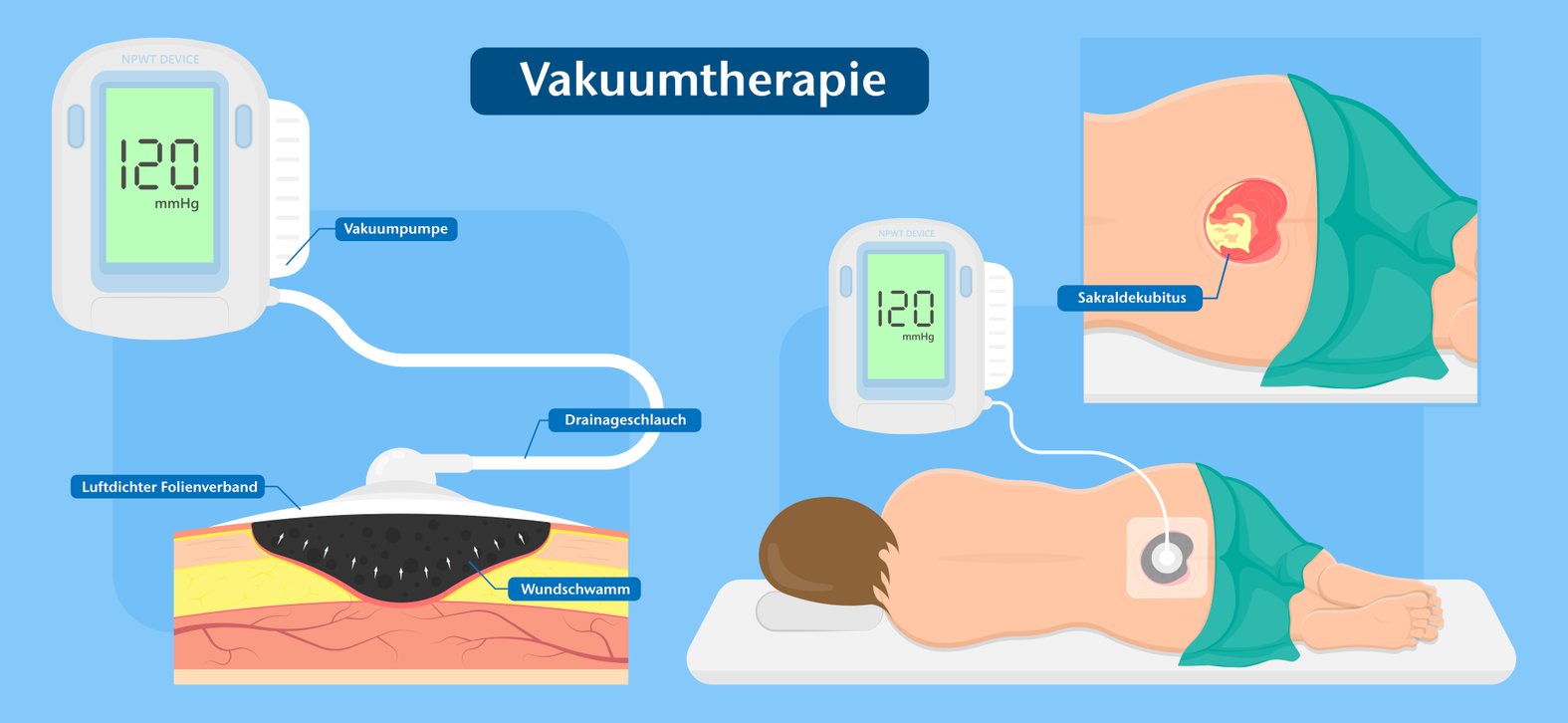
Die Vakuumtherapie ist ein modernes Verfahren der Wundbehandlung, bei dem gezielter Unterdruck eingesetzt wird, um den Heilungsprozess zu unterstützen.
Die Vakuumtherapie fördert die Wundheilung durch die lokale Anwendung von Unterdruck, der mithilfe eines geschlossenen Verbandssystems und einer Pumpe in der Wunde erzeugt wird. Dadurch entsteht ein kontinuierlicher Abfluss von Exsudat, Zelltrümmern und Keimen, während gleichzeitig ein feuchtes Wundmilieu geschaffen wird, das die Heilungsprozesse stimuliert. Die Pumpensysteme erzeugen in der Regel einen Unterdruck von –75 bis –200 mmHg; die genaue Einstellung richtet sich nach Wundart, Material und Schmerzempfinden.
Weitere Bezeichnungen für die Vakuumtherapie sind NPWT (Negative Pressure Wound Therapy), VAC-Therapie (Vacuum Assisted Closure), lokale Unterdrucktherapie und Vakuumversiegelung.
Wie wird der Unterdruck bei Vakuumtherapie erzeugt?
Der Unterdruck in der Vakuumtherapie entsteht durch ein geschlossenes Verbandssystem, das über eine Pumpe kontrolliert Luft aus der Wunde ableitet.
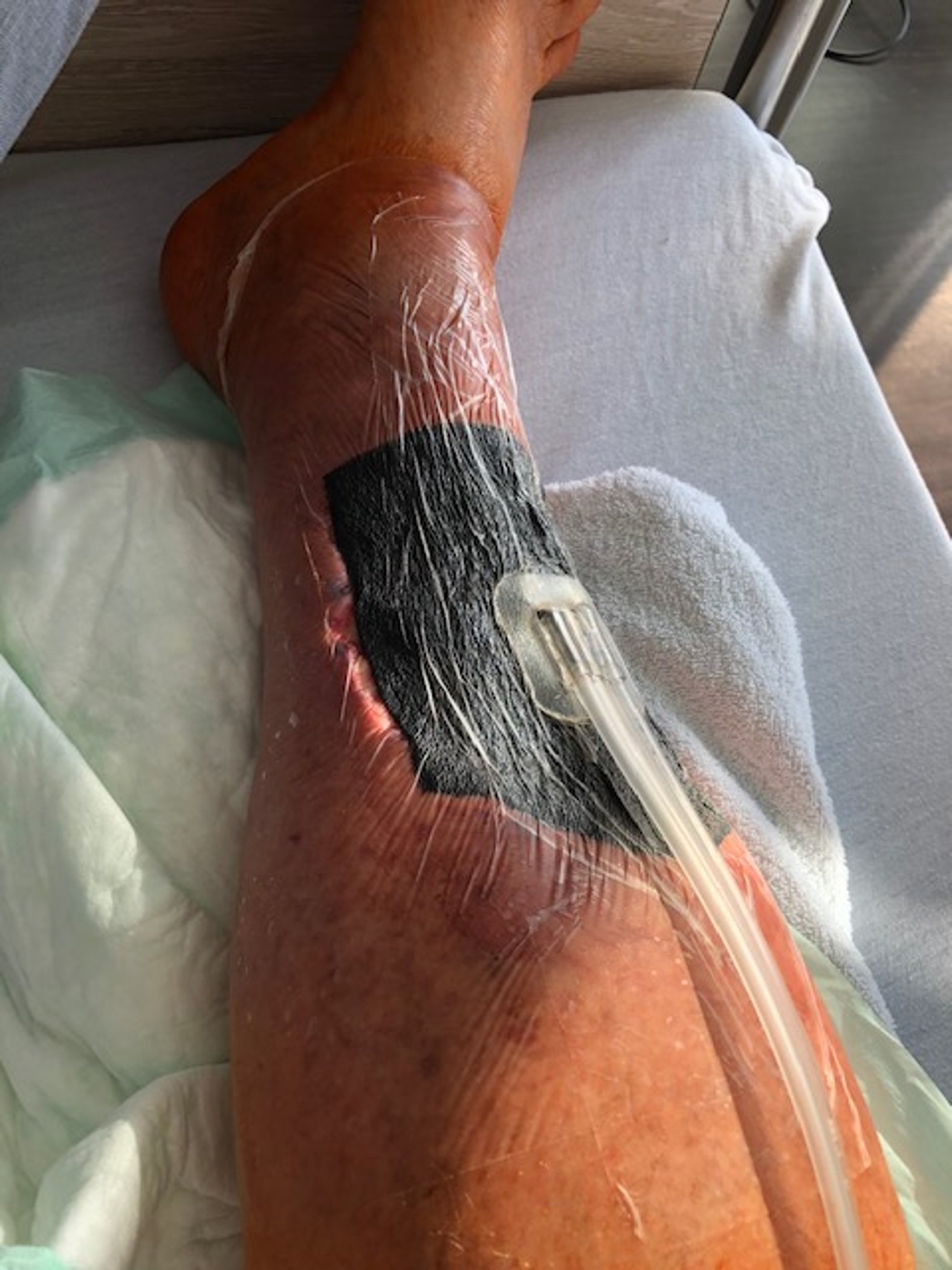
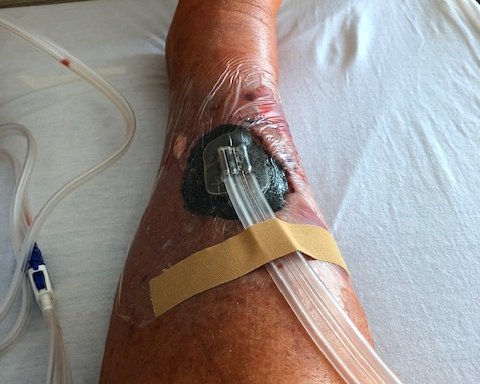
- Eine Schaumstoffwundauflage wird passend in die Wunde eingebracht.
- Die Wunde wird mit einer semiokklusiven Folie luftdicht versiegelt.
- Ein Drainageschlauch verbindet den Verband mit der Pumpe.
- Die Pumpe erzeugt kontinuierlichen oder intermittierenden Unterdruck.
Was bewirkt der Unterdruck in der Vakuumtherapie?
Der Unterdruck beeinflusst das Wundmilieu und unterstützt biologische Prozesse, die die Heilung fördern.
Die genauen Wirkmechanismen der Vakuum-Therapie sind noch nicht vollständig geklärt. Der Unterdruck ermöglicht eine effektive Ableitung von Exsudat, wodurch Verbandwechselintervalle bei stark nässenden Wunden verlängert und Geruchsprobleme reduziert werden können. Zudem werden Ödeme verringert und die Durchblutung im Wundgebiet verbessert. Ein weiterer positiver Effekt ist die beschleunigte Bildung von Granulationsgewebe, auch über bradytrophem Gewebe wie Sehnen, Knochen oder Implantaten. Dieser Prozess wird durch eine angeregte Zellproliferation (Vermehrung von Zellen) und Angiogenese (Bildung neuer Blutgefäße) unterstützt. Gleichzeitig zieht der Unterdruck die Wundränder mechanisch aneinander, was zur Verkleinerung der Wunde beitragen kann.
Studien deuten darauf hin, dass die Vakuum-Therapie eine vielversprechende Rolle in der Behandlung von akuten und chronischen Wunden spielt. Eine aktuelle Metaanalyse (2022) mit 24 Studien und insgesamt 3.064 Patienten kommt zu dem Ergebnis, dass die Vakuum-Therapie im Vergleich zur konventionellen Therapie mit besseren Wundheilungsergebnissen verbunden zu sein scheint. Sie verkürzt die Behandlungsdauer, die Zeit bis zur Wundheilung und erhöht die Heilungsrate. Die Ergebnisse sollten jedoch aufgrund methodischer Heterogenität vorsichtig interpretiert werden.
Zu bedenken ist: Die Vakuum-Therapie ist eine ergänzende therapeutische Maßnahme der Wundbehandlung. Sie ist kein Ersatz für eine sorgfältige Wundbehandlung. Sie kann – bei den richtigen Patienten und den richtigen Wunden – jedoch eine effiziente Alternative zur klassischen konservativen Wundversorgung sein.
Indikationen und Kontraindikationen
Indikationen und Kontraindikationen
Die Vakuum-Therapie kann z. B. bei akuten und chronischen Weichteilschäden eingesetzt werden, bei infizierten Wunden, Wunden nach offenen Frakturen sowie nässenden chirurgischen Wunden (Sekretion > 48 h). Auch kann sie indiziert sein bei chronischen Wunden, die über drei Monate andauern, zum Beispiel beim Dekubitus, Ulcus cruris und vor allem beim diabetischen Fußsyndrom.
Weitere Indikationen für die VAC-Therapie sind:
- Wunden mit größeren Aufkommen von Exsudat
- Wunden mit größeren Wundtaschen oder unebenem Wundgrund
- Wunden nach einer Dermatofasziotomie bei Kompartmentsyndrom
- Größere Riss-, Platz- oder Quetschwunden
- Infizierte Wunden (z. B. Abszesse, Bisswunden, Wunden im Zusammenhang mit nekrotisierender Fasziitis) nach chirurgischem Débridement
- Verbrennungswunden
- Frische Hauttransplantate bis zur Einheilung
- Deckung von Transplantatentnahmestellen
- Temporärer Wundverschluss, z. B. während offener Bauchbehandlung
Kontraindikationen für die VAC-Therapie
Die Vakuum-Therapie darf nicht angewandt werden bei:
- akuten Blutungen oder schwerer Blutungsneigung
- nekrotischem Wundgrund ohne Débridement
- malignen Tumorwunden
- nicht behandelter Osteomyelitis
- freiliegenden Gefäßanastomosen, Organen, Nerven
- nicht abgeklärten Fistelgängen
- Pergamenthaut bei starker Fragilität
Bei Antikoagulation oder Gerinnungsstörungen ist eine individuelle Risikoabwägung notwendig, insbesondere im ambulanten Bereich.
Beim Kompartmentsyndrom handelt es sich um eine krankhafte Druckerhöhung innerhalb einer Muskelgruppe (Kompartiment), die von einer Bindegewebshülle (Fasziensack) umgeben ist. Die Druckerhöhung wird meist durch äußere Faktoren wie Traumata (z.B. Knochenbrüche) oder Überlastungen (z.B. durch Leistungssport) ausgelöst. Der erhöhte Gewebedruck führt zu einer verminderten Gewebedurchblutung. In akuten Fällen kann es durch diese Minderdurchblutung - neben starken Schmerzen und Taubheitsgefühlen - auch zu einer Gewebenekrose kommen. Um dies zu verhindern, kann eine (Dermato-) Fasziotomie notwendig werden. Bei diesem Verfahren wird die Haut sowie der Fasziensack der betroffenen Muskelgruppe zur Druckentlastung gespalten.4,5
Was beim Anlegen der Vakuum-Therapie zu beachten ist
Für eine sichere und wirksame Anwendung müssen beim Anlegen der Vakuumtherapie mehrere wichtige Schritte und Sicherheitsaspekte beachtet werden.
Die konkrete Durchführung der Vakuumtherapie hängt vom jeweils verwendeten System ab; die Gebrauchsanleitung des Herstellers muss daher unbedingt beachtet werden. Es existieren unterschiedliche Gerätevarianten, z. B. Einmal- oder Mehrfachgeräte, mit oder ohne Kanister, mit fester oder einstellbarer Sogstärke sowie akku- oder netzbetrieben. Zum System gehören in der Regel ein schwarzer hydrophober PU-Schwamm oder ein weißer hydrophiler PVA-Schwamm (alternativ gewebte Baumwollgaze), eine semiokklusive Klebefolie zur luftdichten Versiegelung, ein nicht kollabierbarer Drainageschlauch, ein Auffangkanister für Exsudat sowie eine Vakuumquelle.
- Vor der Anlage wird die Wunde gründlich gespült und gereinigt und, falls notwendig, ein Débridement durchgeführt. Der gewählte Schwamm wird so zugeschnitten, dass er etwas kleiner als die Wunde ist, die Wundränder sichtbar bleiben und keine scharfen Kanten entstehen. Mehrere Schwammstücke müssen Kontakt miteinander haben; Schwammreste dürfen nicht in der Wunde verbleiben. Ein Schutz des Wundrandes (z. B. mit Hautschutzfolie oder Hydrokolloidplatten) ist bei empfindlicher Umgebungshaut wichtig. Anschließend wird die Wunde mit einer semiokklusiven Folie ohne Zug luftdicht versiegelt; die Folie sollte die gesunde Haut 3–5 cm überlappen. Mehrere kleinere Folienstreifen können dabei ein großes Stück ersetzen. Gereizte Haut kann mit flüssigem Hautschutz behandelt werden.
- Für den Anschluss der Pumpe wird ein kleines Loch in die Folie geschnitten und der Port so positioniert, dass der Schlauch keine Wundkanten berührt. Danach wird das System zusammengesetzt und der Unterdruck langsam bis zum ärztlich festgelegten Zielwert aufgebaut.
- Während der Therapie muss die Dichtigkeit regelmäßig kontrolliert werden, da Unterdruckverlust das Risiko für Keimwachstum, Wundtaschenbildung und Sekretstau erhöht. Die Verbandwechsel erfolgen bei infizierten Wunden in der Regel alle 24 Stunden, bei nicht infizierten Wunden alle 48–72 Stunden; die maximal zulässige Verweildauer richtet sich nach den Herstellerangaben.
Wann sollte die Vakuum-Therapie beendet werden?
Die Therapie wird beendet, sobald die gesetzten Behandlungsziele erreicht sind oder Risiken überwiegen.
Gemäß EWMA-Positionspapier und klinischer Praxis endet die Therapie, wenn:
- die Exsudatmenge deutlich abnimmt,
- ein stabiles, vollständiges Granulationsgewebe (≈ 100 %) vorliegt,
- alternative Verbände effektiver oder kostengünstiger sind,
- Komplikationen auftreten (z. B. Blutung, Schmerzen, Undichtigkeiten),
- der Patient die Therapie nicht toleriert.
Wird die Vakuum-Therapie beendet, sollte sich eine moderne Wundversorgung mit entsprechenden Verbänden anschließen. Dazu gehören Schaumstoff-Wundauflagen, Alginatkompressen, Hydrokolloid-Verbände und silikonisierte, nicht verklebende Wunddistanzgitter. Diese sorgen für ein optimales feuchtwarmes Wundmilieu und reduzieren ein Austrocknen und Auskühlen der Wunde. Auch ermöglichen sie längere Tragezeiten, sodass die Wunde in Ruhe heilen kann.
Anforderungen an eine fachgerechte Durchführung
Eine Vakuum-Therapie ist apparativ und fachlich anspruchsvoll. Bei der Anwendung ist daher zu beachten:
- Das Fachpersonal braucht Wissen und Erfahrung im Umgang mit der Vakuum-Therapie.
- Die Therapie muss kontinuierlich überwacht werden. Im häuslichen Bereich sollten die Angehörigen daher gut geschult werden, um diese Aufgabe zu übernehmen.
- Beim Patienten muss eine gute Therapieadhärenz vorhanden sein. Menschen mit kognitiven Einschränkungen könnten zum Beispiel den Verband entfernen oder den Schlauch abschneiden.
- Im häuslichen Setting muss gut geprüft werden, ob diese Therapie sicher durchführbar ist.
Welche Fehler sollten bei der Vakuumtherapie vermieden werden?
1. Unsteriles Arbeiten: Achten Sie auf ein steriles Anlegen der Vakuum-Therapie. Arbeiten Sie möglichst zu zweit, sodass die assistierende Person Ihnen die notwendigen Utensilien steril anreichen kann.
2. Fehlendes Zählen und Dokumentieren der eingesetzten Schwämme: Wenn Sie mehrere Schwämme in die Wunde einlegen, müssen Sie diese genau zählen und die Anzahl schriftlich dokumentieren. Keinesfalls darf ein Schwamm oder eine Gaze in der Wunde verbleiben.
3. Der Port geht über die Wundränder hinaus: Geht der Port zum Anschluss des Drainageschlauchs über die Wunde hinaus, wird ein ungünstiger Druck auf die Wundränder ausgeübt. Hier kann es sinnvoll sein, den Wundrand zunächst mit Folie zu schützen und dann ein Schwammstück auf die Folie zu legen. So sind die Wundränder vor Druck geschützt.
4. Den Schwamm über der Wunde zurechtschneiden: Schneiden Sie den Schwamm nicht direkt über der Wunde auf die richtige Größe. Das Material bröselt leicht und die Krümel fallen sonst in die Wunde.
5. Versiegelung bleibt zu lange ohne Sog auf der Wunde: Der versiegelte Wundverband darf nicht länger als zwei Stunden ohne Unterdruck auf der Wunde verbleiben. Sonst ist die Infektionsgefahr wegen der feuchten Kammer unter der Folie immens. Gerade im ambulanten Setting müssen Sie dieses Risiko bedenken und den Patienten bzw. die Angehörigen anleiten, was in diesem Fall zu tun ist (Mindestversorgung: versiegelten Wundverband entfernen und Wunde mit Wunddistanzgitter und Kompressen steril abdecken).
Wirtschaftlichkeit der Vakuumtherapie
Die Vakuumtherapie ist im Vergleich zu modernen Wundauflagen zunächst kostenintensiver, da Pumpensystem und Materialien höhere Anschaffungskosten verursachen. Werden jedoch der reduzierte Pflegeaufwand, die längeren Verbandwechselintervalle sowie verkürzte Heilungszeiten berücksichtigt, kann sie bei exsudierenden, nicht-infizierten Wunden wirtschaftlich sein. Studien zeigen insbesondere bei Ulcera des diabetischen Fußes und Druckulcera schnellere Heilungsverläufe und dadurch häufig kürzere Krankenhausaufenthalte.