Thrombose
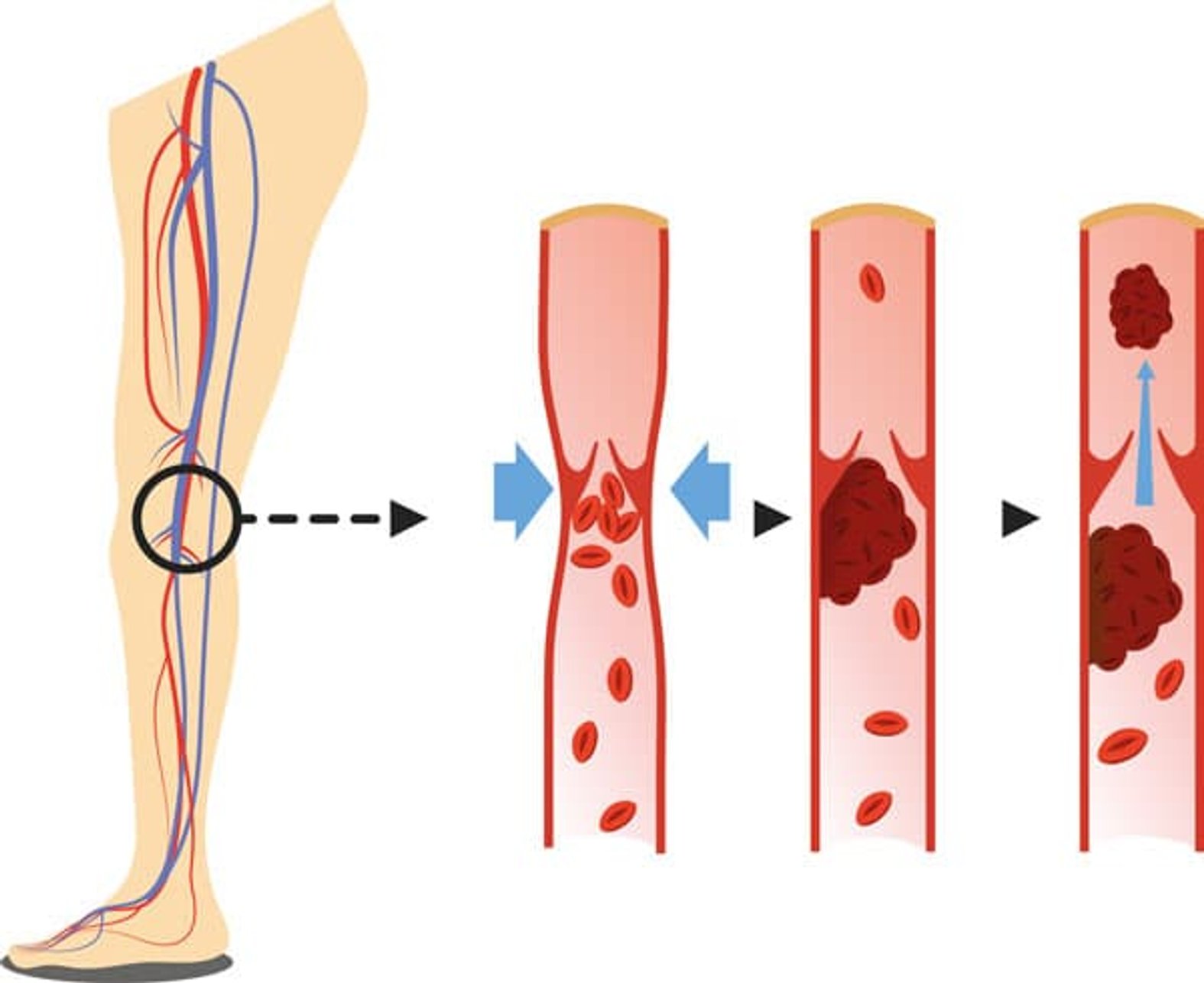
Thrombose ist der Fachbegriff für eine Verstopfung von Gefäßen durch Blutgerinnsel, die auch Thromben genannt werden. Am häufigsten treten Thrombosen in den Venen der Beine auf. Seltener kommen Thrombosen in den Venen oder Arterien anderer Gliedmaßen oder Organe vor.
Thrombosen sind gefährlich, weil sich die Thromben in den Gefäßen lösen und dann mit dem Blutstrom wandern können. In kleineren Gefäßen können diese Gerinnsel dann stecken bleiben und zu einer, mitunter lebensbedrohlichen, Verstopfung dieser Gefäße führen.
Man unterscheidet zwischen Thrombosen in Arterien und Venen. Arterielle Thrombosen stören die Blutzufuhr zu Organen, wie dem Herzen oder dem Gehirn, was sich in einem Herzinfarkt oder Schlaganfall äußern kann. Venöse Thrombosen stören den Blutabfluss von Organen oder Gliedmaßen. Thrombosen kommen häufiger in Venen als in Arterien vor und werden im folgenden Text ausführlicher behandelt.
Wie werden Thrombosen behandelt?
Die Behandlung einer Thrombose beginnt unmittelbar nach der Diagnosestellung, da das oberste Ziel darin besteht, eine Lungenembolie zu verhindern und das Wachstum des Blutgerinnsels zu stoppen. Hierfür kommen gerinnungshemmende Medikamente zum Einsatz, die den Körper bei der Auflösung des Gerinnsels unterstützen.
Gerinnungshemmer in der Thrombose-Therapie
- Heparin: In den ersten fünf Tagen der Behandlung wird in der Regel niedermolekulares Heparin (NMH) oder Fondaparinux als Thrombose-Spritze unter die Haut verabreicht.
- Intravenöse Gabe: Bei Patient:innen mit eingeschränkter Nierenfunktion wird Heparin direkt über die Vene (intravenös) verabreicht.
- Orale Gerinnungshemmer: Im Anschluss folgt eine Therapie über mindestens drei Monate mit gerinnungshemmenden Tabletten. Beispiele hierfür sind:
- Faktor-Xa-Hemmer: Xarelto®, Eliquis®, Lixiana®
- Hydroxycumarine: Marcumar®, Falithrom®
Die Wahl des Medikaments hängt von individuellen Faktoren wie der Nierenfunktion, Begleiterkrankungen und möglichen Wechselwirkungen mit anderen Medikamenten ab.
Therapie mit Medikamenten (Gerinnungshemmer)
- Behandlungsbeginn: Gerinnungshemmer subkutan, teils intravenös
- Anschließend: Medikamente zur Gerinnungshemmung in Tablettenform
Wie entstehen Thrombosen und welche Symptome deuten auf eine Thrombose hin?
Venöse Thrombosen entstehen durch die Bildung eines Blutgerinnsels (Thrombus) in einer Vene. Grundsätzlich ist die Blutgerinnung eine lebenswichtige Reaktion des Körpers, um offene Wunden zu verschließen und Blutverlust zu verhindern. Bei einer Thrombose gerinnt das Blut jedoch am falschen Ort, nämlich innerhalb eines Blutgefäßes.
Durch das entstehende Blutgerinnsel wird die Vene an der betroffenen Stelle teilweise oder vollständig verschlossen. Diese Verengung verlangsamt den Blutfluss und erhöht das Risiko, dass das Gerinnsel weiterwächst. In manchen Fällen können sich mehrere Blutgerinnsel hintereinander in der Vene bilden. Es besteht auch die Gefahr, dass sich ein Thrombus löst, in den Blutstrom gerät und andere Organe erreicht. Dies kann zu lebensbedrohlichen Komplikationen führen.
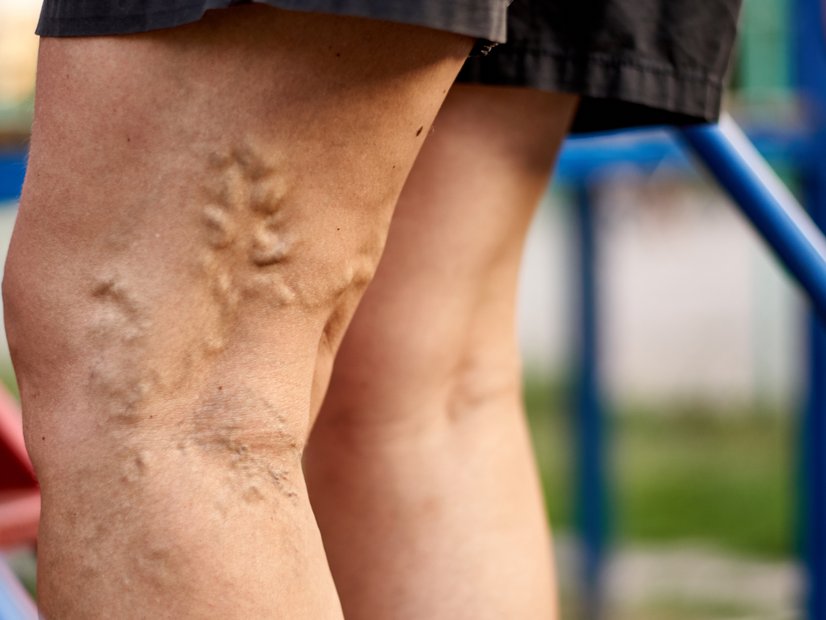
Symptome einer Thrombose
Da venöse Thrombosen in verschiedenen Körperregionen auftreten können, gibt es keine einheitlichen Symptome, die immer eindeutig auf eine Thrombose hinweisen. Besonders im Anfangsstadium bleiben Thrombosen oft unbemerkt, da Betroffene häufig keine Beschwerden verspüren.
Mögliche Anzeichen einer Thrombose:
- Spannungsgefühle: Ein unangenehmes Gefühl von Druck oder Spannung, oft in einem Bein.
- Schwellungen: Sichtbare oder spürbare Schwellungen, die in der betroffenen Region auftreten können.
- Erwärmung: Eine lokale Überwärmung des betroffenen Bereichs.
Diese Symptome treten vor allem bei fortgeschrittenen oder stark ausgeprägten tiefen Venenthrombosen im Bein oder Becken auf. Das ganze Bein kann betroffen sein, aber auch einzelne Regionen wie der Unterschenkel, Fuß, Knöchel oder das Knie.
Es ist wichtig zu beachten, dass nicht alle Thrombosen Symptome verursachen. Besonders bei bettlägerigen Patient:innen kann eine Thrombose unbemerkt verlaufen, selbst wenn sie bereits fortgeschritten ist.
Gibt es Risikogruppen mit einer erhöhten Thromboseneigung?
Die Hauptursachen für die Entstehung einer Thrombose werden durch das Virchow-Trias beschrieben. Es umfasst:
- Gefäßwandveränderungen:
Schäden oder Veränderungen an der inneren Gefäßwand, etwa durch Verletzungen, Operationen oder Entzündungen. - Zirkulationsstörungen:
Eine verlangsamte oder gestörte Blutzirkulation, die beispielsweise durch Bewegungsmangel, langes Sitzen oder Liegen verursacht wird. - Hyperkoagulabilität:
Eine erhöhte Neigung des Blutes zur Gerinnung, die durch genetische Faktoren, bestimmte Medikamente oder Erkrankungen beeinflusst werden kann.
Bestimmte Personengruppen haben ein besonders hohes Risiko, eine Thrombose zu entwickeln:
- Tumorpatient:innen
- Bettlägerige Personen
- Menschen mit Übergewicht
- Personen mit vorhergehender Thrombose
- Schwangere Frauen, da die Thromboseneigung während der Schwangerschaft physiologisch erhöht ist
Auch genetische Faktoren können das Risiko einer Thrombose erhöhen, insbesondere Mutationen, die die Blutgerinnung steigern oder den Abbau von Gerinnseln behindern. Dazu zählen vor allem Veränderungen an wichtigen Gerinnungshemmern wie:
- Antithrombin,
- Protein C und
- Protein S.
Darüber hinaus können hormonelle Verhütungsmittel, wie z. B. die Antibabypille, das Thromboserisiko erhöhen.
Thrombosen, besonders die Phlebothrombose in tiefen Beinvenen, können auch die Ursache einer chronisch venösen Insuffizienz (CVI) sein. Die Thrombose führt dabei zu einem erhöhten Druck in den Venen, der dann zu weiteren Störungen der Blutzirkulation führt. Entzündungen durch den Thrombus führen zu Veränderungen der Venenwände, die dadurch vernarben und weniger elastisch sind. Die Funktion der Venenklappen wird eingeschränkt und im fortgeschrittenen Stadium kann dann ein Ulcus cruris venosum entstehen.
Bildet sich die Thrombose in einer Arterie, wird das dahinterliegende Gewebe weniger oder gar nicht mehr mit Sauerstoff versorgt. Wird dieser Schaden nicht rechtzeitig behoben, z.B. medikamentös oder durch eine Operation, kann ein Ulcus cruris arteriosum oder eine Gangrän entstehen, im schlimmsten Fall kann eine Amputation drohen.
Alles, was das Blut „zäher“ macht und die Fließgeschwindigkeit des Blutes verlangsamt, kann die Entstehung von Thrombosen fördern. Zu den häufigsten Risikofaktoren gehören:
- Rauchen
- Flüssigkeitsmangel
- Alkoholgenuss
- Bewegungsmangel, z. B. bei langer Bettlägerigkeit oder auf Langstreckenflügen
Wie wird eine Thrombose diagnostiziert?
Die Diagnosestellung einer Thrombose erfolgt in mehreren Schritten und basiert auf einer Kombination aus ärztlicher Untersuchung, Laborwerten und bildgebenden Verfahren, abhängig von der Wahrscheinlichkeit einer bestehenden Thrombose.
Ärztliche Untersuchung und Einschätzung der Thrombosewahrscheinlichkeit
Der erste Schritt zur Diagnose einer Thrombose ist eine gründliche ärztliche Untersuchung, bei der die Symptome analysiert und bewertet werden. Obwohl eine Thrombose durch diese Untersuchung allein nicht zweifelsfrei bestätigt werden kann, hilft sie dem Arzt oder der Ärztin, die Wahrscheinlichkeit einer bestehenden Thrombose besser einzuschätzen.
Bei einer niedrigen bis mittleren Thrombose-Wahrscheinlichkeit erfolgt häufig eine Laboruntersuchung des Blutes. Hierbei kommt der sogenannte D-Dimer-Test zum Einsatz:
- Was sind D-Dimere?
D-Dimere sind Abbauprodukte des Proteins Fibrin, das eine zentrale Rolle bei der Blutgerinnung spielt und ein wesentlicher Bestandteil von Thromben ist. - Funktionsweise des Tests:
Wenn im Körper eine Blutgerinnung stattfindet, steigt die Konzentration der D-Dimere im Blut an. Der Test dient dazu, erhöhte Werte nachzuweisen.
Bedeutung des D-Dimer-Tests:
- Ein negativer D-Dimer-Test kann eine Lungenembolie oder tiefe Venenthrombosen in den meisten Fällen ausschließen.
- Allerdings ist ein positiver Test allein kein eindeutiger Beweis für eine Thrombose, da erhöhte D-Dimere auch bei anderen Erkrankungen auftreten können.
Wenn die Symptome bereits mit einer hohen Wahrscheinlichkeit auf eine Thrombose schließen lassen, wird im Allgemeinen auf den D-Dimer-Test verzichtet. Stattdessen werden direkt bildgebendeVerfahren eingesetzt. Die Methode erster Wahl ist der Kompressionssonografie in Kombination mit der farbkodierten Duplexsonografie (duplex-gestützte vollständige Kompressionssonografie). Bei der Kompressionssonografie wird die Vene mit dem Schallkopf vollständig zusammengedrückt (komprimiert) bis sie im Schallbild nicht mehr vom umliegenden Gewebe zu unterscheiden ist. Bei einer Thrombose lässt sich die Vene durch das Gerinnsel nicht mehr komprimieren. Mittels farbcodierter Duplexsonografie wird zusätzlich der Blutfluss im Gefäß dargestellt. Als weitere, aber nachgeordnete, diagnostische Verfahren werden die Magnetresonanz-Tomographie (MRT), das Röntgen mit Kontrastmittel oder die Computer-Tomographie (CT) eingesetzt.
Welche Gefahr geht von Thrombosen aus?
Eine unbehandelte oder unerkannt gebliebene Thrombose kann schwerwiegende und lebensbedrohliche Komplikationen verursachen. Vor allem zwei Hauptgefahren stehen im Fokus: die Lungenembolie und das Absterben von Gliedmaßen.
Eine Lungenembolie ist eine häufige und sehr gefährliche Folge einer Thrombose. Wenn das Blutgerinnsel, oder Teile davon, bis in Gefäße der Lunge oder des Lungenkreislaufs wandert, kann es leicht die Lungenarterie verstopfen. Dadurch wird das betroffene Gebiet der Lunge gar nicht oder nicht ausreichend durchblutet. Der Körper bekommt zu wenig Sauerstoff. Eine Lungenembolie ist ein medizinischer Notfall, der sofort behandelt werden muss. Typische Anzeichen einer Lungenembolie sind:
- Atemnot, die plötzlich einsetzt
- Brustschmerzen, besonders bei tiefem Einatmen
- Beschleunigter Puls (über 100 Schläge pro Minute)
- Hohe Atemfrequenz
- Weitere Symptome, die je nach Ausmaß der Embolie variieren können
Eine seltenere, aber ebenso schwerwiegende Komplikation einer Thrombose ist das Absterben ganzer Gliedmaßen. Das geschieht, wenn alle Venen einer Gliedmaße durch Blutgerinnsel verschlossen sind. Dieser Zustand heißt Phlegmasia coerulea dolens und kommt sehr selten vor. Weil das Blut nicht mehr abfließen kann, schwillt das Gewebe stark an, schmerzt und wird kühl. Außerdem verfärbt sich die Haut an der Stelle blau. Im fortgeschrittenen Stadium sind zusätzlich die Empfindung und die Bewegungsfähigkeit der Gliedmaße eingeschränkt.
Diagnoseverfahren zum Erkennen einer Thrombose:
- Ärztliche Untersuchung auf Grundlage der Symptome
- D-Dimer-Test (bei niedriger bis mittlerer Wahrscheinlichkeit)
- Kombination Kompressionssonografie und (farbcodierte) Duplexsonografie
Nachgeordnet:
- MRT (Magnetresonanztomografie)
- Röntgen mit Kontrastmittel
- CT (Computertomografie)
Thromboseprophylaxe
Parallel wirkt sich das Tragen von Thrombosestrümpfen oder Kompressionsverbänden bei Beinvenenthrombosen positiv aus. Patienten sollen sich unbedingt bewegen, soweit eventuelle Schmerzen es zulassen. Besonders Bewegung bei waagerechter Körperhaltung ist empfehlenswert, wie es beim Schwimmen der Fall ist. Langes Sitzen, beispielsweise aufgrund einer Autofahrt, sollten vermieden und durch regelmäßige Bewegungspausen unterbrochen werden.
Ein weiterer wichtiger Punkt in der Thromboseprophylaxe ist ein gesunder Lebenswandel mit ausreichender Flüssigkeitsaufnahme sowie Verzicht auf Tabakprodukte und Alkohol.
- Kompression
- Bewegung
- Ausreichende Flüssigkeitszufuhr
- Verzicht auf Alkohol
- Verzicht auf Nikotin
Video: Warum ist Kompression so wichtig?
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.