Flüssigkeits-assoziierte Hautschäden (FAH): Ursachen, Klassifikationen, Prävention
Wenn Körperflüssigkeiten wiederholt mit der Haut in Kontakt kommen, können Flüssigkeits-assoziierte Hautschäden (FAH) oder Moisture-Associated Skin Damage (MASD) entstehen.
Verschiedene Präventionsmaßnahmen können helfen, FAH zu vermeiden.
Steckbrief: Das Wichtigste zu Flüssigkeits-assoziierten Hautschäden (FAH)
Definition und Ursache: Die Fachliteratur definiert den Überbegriff der Feuchtigkeits-assoziierten Hautschäden (FAH; englisch: Moisture-associated skin damage, MASD) anhand ihrer Ursache: FAH entstehen, wenn Haut längere Zeit gegenüber Körperflüssigkeiten exponiert ist. Dazu zählen unter anderem:1
- Urin oder Stuhl
- Schweiß
- Wundexsudat
- Speichel
- Schleim
Wichtig zu wissen: Flüssigkeiten allein reichen nicht aus, damit FAH entstehen. Es braucht dazu weitere Faktoren, zum Beispiel:1
- Ungünstige chemische Zusammensetzung und Konsistenz der Flüssigkeiten: Beispielsweise ist dünnflüssiger Stuhl hautschädlicher als in fester Form. Auch alkalische Flüssigkeit wirken sich aggressiver auf die Haut aus als saure Flüssigkeiten.
- Mechanische Reibung
- Pathogene Mikroorganismen
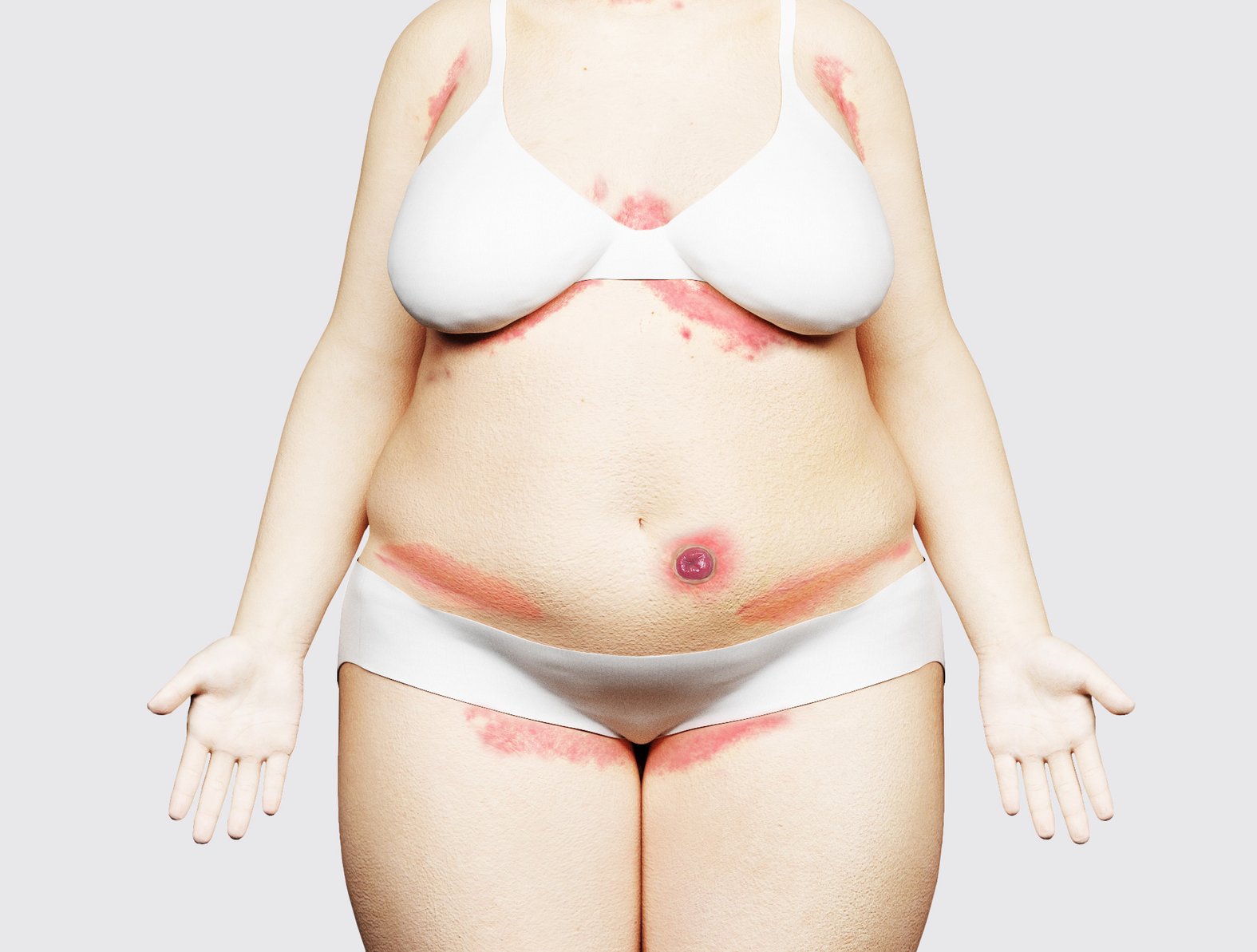
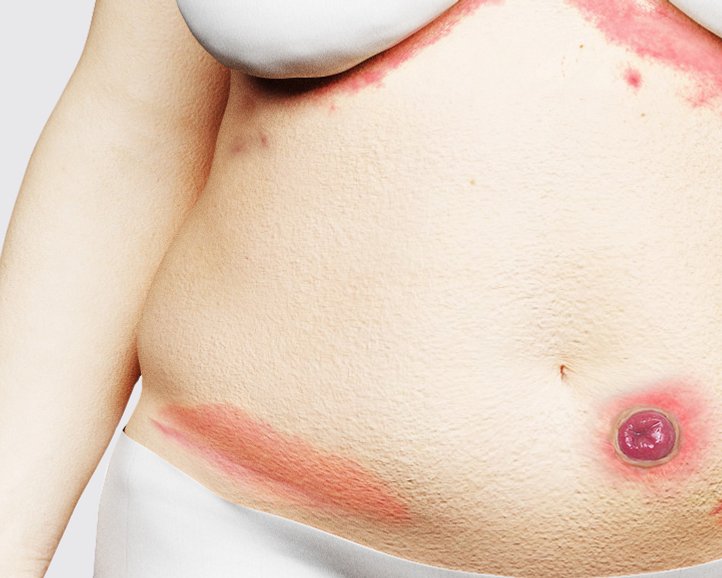
Klinische Anzeichen: Flüssigkeiten und weitere Faktoren führen zu einer Schädigung der Hautbarriere mit den folgenden Zeichen:1,2
- Entzündungen (Erythem, Ekzem)
- Mazerationen
- Mögliche Juckreiz-bedingte Exkoriationen
- Mit oder ohne Sekundärinfektionen
Im weiteren Verlauf:
- Schmerzhafte Erosionen
- Ulzerationen
Inzidenz und Prävalenz: Es fehlen derzeit allgemeingültige Angaben zur Inzidenz und Prävalenz der FAH, da es sich um Krankheitsbilder handelt, die uneinheitlich oder gar nicht dokumentiert werden. Für Deutschland finden sich beispielsweise Prävalenzdaten für die Inkontinenz-assoziierte Dermatitis (IAD) von 11,2 % in Pflegeheimen und 17,8 % im Krankenhaus.2
Exkoriationen sind oberflächliche Hautdefekte, die meist durch Reiben, Kratzen oder Zupfen der Haut entstehen.
Verschiedene Klassifikationen für Flüssigkeits-assoziierte Hautschäden (FAH)
Der übergeordnete Begriff der Flüssigkeits-assoziierten Hautschäden subsumiert mehrere Krankheitsbilder, die von Fachleuten unterschiedlich klassifiziert werden.
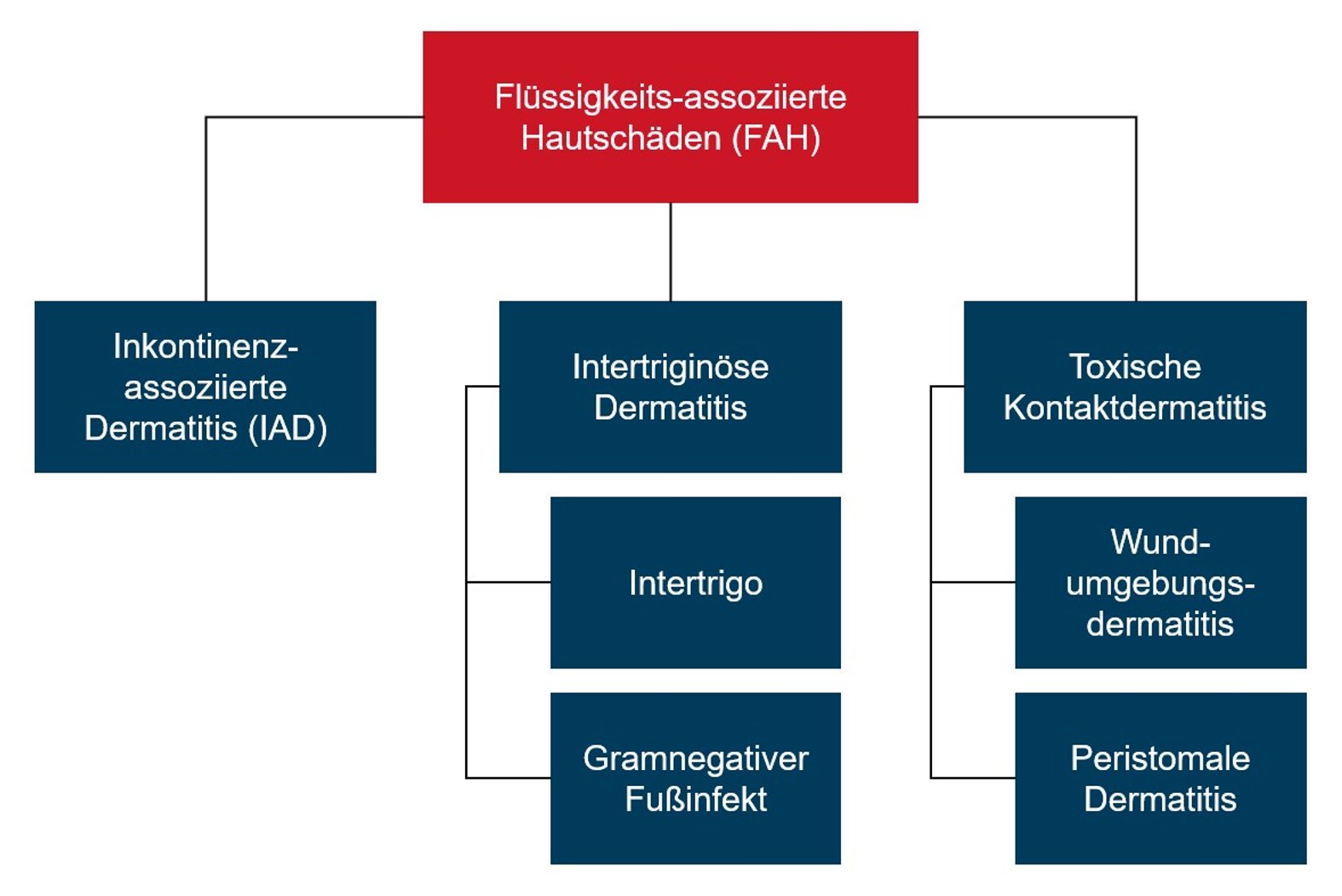
So unterscheidet der Dachverband der deutschsprachigen Wundbehandlungs-Fachgesellschaften (Wund-D.A.C.H.) drei Krankheitsbilder der FAH mit Untergruppen (Abb. 1):
- Inkontinenz-assoziierte Dermatitis (IAD)
- intertriginöse Dermatitis, inklusive Intertrigo und gramnegativer Fußinfekt
- toxische Kontaktdermatitis, inklusive Wundumgebungsdermatitis und peristomale Dermatitis
Dagegen wird im internationalen Kontext die peristomale Dermatitis als separates, viertes Krankheitsbild eingestuft und Läsionen aufgrund von Prothesen oder chirurgischen Hilfsmittel ebenfalls zu den FAH gezählt.1,2
Ergänzende Klassifikation der IAD: Wund-D.A.C.H. hat für die Inkontinenz-assoziierte Dermatitis (IAD) eine weitere Klassifikation nach klinischen Zeichen entwickelt (Tab. 1).2
| Kategorie | 1: Erythem/Ekzem OHNE Erosion/Ulzeration | 2: Erythem/Ekzem MIT Erosion/Ulzeration |
|---|---|---|
| A | OHNE klinische Zeichen einer lokalen Infektion | OHNE klinische Zeichen einer lokalen Infektion |
| B | MIT klinischen Zeichen einer lokalen Infektion | MIT klinischen Zeichen einer lokalen Infektion |
Tab. 1: Klassifikation der Inkontinenz-assoziierte Dermatitis (IAD) nach Wund-D.A.C.H.
Demnach wird beispielsweise eine IAD mit Erosionen, aber ohne klinische Zeichen einer lokalen Infektion, als 2A klassifiziert.2
Flüssigkeits-assoziierte Hautschäden (FAH) richtig behandeln
Die lokale Behandlung Flüssigkeits-assoziierter Hautschäden (FAH) hängt selbstverständlich vom Einzelfall ab. Dessen ungeachtet gelten einige generelle Empfehlungen:2,3
- Flüssigkeit fernhalten: Dazu empfehlen sich bei größeren Mengen saugstarke Hilfsmittel, wobei okkludierende Produkte kontraindiziert sind (außer Stomaprodukte oder Auffangsysteme bei Diarrhö).
- Reinigung der exponierten Areale: Wichtig ist, hypoallergene und nicht irritierende Produkte ohne Konservierungsmittel zu wählen. Ideal sind „no rinse“-Produkte, die ohne Wasser anwendbar sind, sowie Pflege-Feuchttücher und Einweg-Waschsysteme. Generell gilt, Wasser nur sparsam und lauwarm einzusetzen.
- Vorsichtiges Trocknen der Haut nach jeder Reinigung – auf keinen Fall „rubbeln“ oder „trockenföhnen“. Die Anwendung von Puder ist tabu.
- Keine feuchte Wundversorgung: Bei den meisten FAH braucht es keine Wundauflagen. In Einzelfällen können zeitweise Superabsorber oder eine lokale Vakuumtherapie beim Exsudatmanagement unterstützen. Für das Abdecken von Erosionen und Ulzerationen empfehlen sich Produkte, die atraumatisch entfernbar sind. Bei intertriginösen Dermatitiden können nicht-irritative Textilien helfen, sogenannte „feuchte Kammern“ zu vermeiden.
- Medikamentöse Therapie: Je nach FAH-Fall können antientzündliche Wirkstoffe beziehungsweise Antibiotika oder Antimykotika indiziert sein.
Praxis-Tipps: So lassen sich Flüssigkeits-assoziierte Hautschäden vermeiden
- Risikoevaluation: Der erste Schritt zur Prävention von FAH ist, das individuelle Risiko zu evaluieren.1,2,3
- Kausaltherapie: Die wirksamste FAH-Prävention besteht in der Beseitigung ihrer Ursachen:2,3
- Die Bildung von Körperflüssigkeiten eindämmen. Dazu gehören die Kontinenzförderung und die Reduktion des Speichelflusses.
- FAH-fördernde Faktoren wie Okklusion oder Hautreibung vermeiden.
- Die Exposition der Haut gegenüber Körperflüssigkeiten reduzieren, zum Beispiel mithilfe von ableitenden oder aufsaugenden Hilfsmitteln sowie mit einer passgenauen Stomaversorgung.
- Spezielle Hautschutzprodukte verwenden, um Feuchtigkeit abzuhalten – darunter lipophile, viskose Pasten oder Hautschutzfilme.
- Hautbarriere stärken: Ergänzend können Pflegeprodukte, vor allem bei trockener Haut, die Hautbarriere stärken. Geeignet sind Cremes oder Lotionen mit einem hohen Harnstoff- und Glycerolanteil, aber ohne sensibilisierende Naturstoffe, Emulgatoren oder Duft- und Konservierungsmittel.
Die drei Krankheitsbilder der FAH im Detail
Trotz der ursächlichen Gemeinsamkeit präsentieren sich die FAH-Krankheitsbilder unterschiedlich.2
Inkontinenz-assoziierte Dermatitis (IAD)
Bei der Inkontinenz-assoziierten Dermatitis (IAD) handelt es sich um eine Hautentzündung nach direktem Kontakt mit Urin und/oder Stuhl, die grundsätzlich in jedem Alter auftreten kann. Neben der Flüssigkeit tragen häufig weitere Faktoren zur IAD-Entstehung bei, darunter:
- Reibung
- unsachgemäße Reinigung (raue Materialien, ungeeignete Reinigungsmittel)
- Okklusion
IAD entwickelt sich anatomisch bedingt vor allem perineal und -anal, am Gesäß und an den Oberschenkelinnenseiten – bevorzugt in konvexen Körperarealen.
Typische klinische Zeichen der IAD sind:
- scharf begrenzte Erytheme (teilweise mit Schwellungen und Blasenbildung)
- initial intakte Epidermis, die im weiteren Verlauf zerstört wird (Ekzeme, nässende und blutende Wunden, ausgedehnte Erosionen)
- häufig starker Juckreiz mit Exkoriationen
- im weiteren Verlauf sind sekundäre lokale Infektionen und Pilzbefall möglich
Mehr erfahren Sie im Fachartikel zum Thema:
Inkontinenz-assoziierte Dermatitis (IAD)Intertriginöse Dermatitis
Intertriginöse Dermatitiden treten in Arealen auf, in denen ein direkter Haut-auf-Haut-Kontakt besteht. Typische Lokalisationen sind die Achseln und Leisten sowie die Rima ani, der submammäre Bereich und die Zehenzwischenräume. Ursachen sind Schweiß, Reibung und Okklusion. Diese Gruppe schließt zwei Krankheitsbilder ein:
- Intertrigo
Bei einer Intertrigo kommt es zu einer irritativen Kontaktdermatitis in Hautfalten, wenn Feuchtigkeit nicht verdunsten kann. Dadurch wird das Stratum corneum (Hornschicht)- stark hydratisiert und mazeriert. Charakteristische Anzeichen einer Intertrigo sind (meist auf beiden Hautseiten):2
- Mazerationen
- Erytheme (Hautrötungen)
- Teilweise Erosionen mit nachfolgendem Brennen und Pruritus (Juckreiz) bis hin zu Schmerzen und Pilzbefall
- süßlicher Geruch
- häufig: Sekundärinfektionen – insbesondere Candidosen mit Pustelbildung
Zu den von einer Intertrigo betroffenen Risikogruppen gehören Menschen mit Adipositas, Hyperhidrose (übermäßige Schweißproduktion), Diabetes mellitus oder mangelnder Hygiene.2
- Gramnegativer Fußinfekt
In Deutschland spricht man von einem gramnegativen Fußinfekt, wenn eine sehr exsudative Entzündung vorliegt, die durch gramnegative Bakterien verursacht wurde. Diese Hauterkrankung beginnt in der Regel in den Zwischenräumen der Zehen mit anschließend proximaler Ausbreitung.2
Mehr Informationen finden Sie im Fachartikel:
IntertrigoToxische Kontaktdermatitis
Bei der toxischen Kontaktdermatitis, dem dritten Krankheitsbild der FAH, kommt es zu nichtinfektiösen Entzündungsreaktionen durch Kontakt zu den „toxischen Substanzen“ Urin, Stuhl, Schweiß oder Wundexsudat. Typischerweise entwickelt sich ein scharf begrenztes Ekzem in jenen Hautarealen, die direkt mit diesen Flüssigkeiten in Kontakt kamen. Damit unterscheiden sie sich von allergischen Kontaktekzemen mit ihrer meist unscharfen Begrenzung. Zum toxischen Kontaktekzem zählen zwei Krankheitsbilder:2
- Wundumgebungsdermatitis
Die Ursache einer Wundumgebungsdermatitis sind unzureichendes Exsudatmanagement und längerer Kontakt mit Wundexsudat. Es sind ausschließlich die durchnässten Hautbereiche betroffen – auch unter Wundauflagen. - Peristomale Dermatitis
Bei 30 % bis 67 % der Betroffenen tritt ein toxisches Ekzem rund um das Stoma auf. An der peristomalen Dermatitis sind mehrere Faktoren beteiligt:2
- Körperflüssigkeiten können auf die peristomale Haut gelangen und dort ein toxisches Kontaktekzem verursachen.
- Die Hautschädigung kann durch Okklusion (undicht geklebte Basisplatten) forciert werden.
- Wiederholtes Kleben und Ablösen der Basisplatten kann zusätzlich zu einer mechanischen Hautschädigung führen (Medical Adhesive Related Skin Injury, MARSI).
- Überdies können Stomamaterialien ein allergisches Kontaktekzem auslösen.
ICD-Codes von Flüssigkeits-assoziierten Hautschäden (FAH)
FAH werden im ICD-System mit verschiedenen Codes abgebildet. Die ICD-10- beziehungsweise ICD-11-Codes unterscheiden sich nach den Krankheitsbildern und der ursächlichen Körperflüssigkeit (Tab. 2).2,4 In der neuen, in Deutschland noch nicht umgesetzten, ICD-11-Systematik werden FAH in die Gruppe EK02 eingeordnet.2
| ICD-10-CM Code | ICD-10-CM Beschreibung | ICD-11 Code | ICD-11 Beschreibung |
|---|---|---|---|
| L24.A1 | toxische Kontaktdermatitis aufgrund von Speichel | EK02.21 | toxische Kontaktdermatitis aufgrund von Speichel |
| L24.B2 | toxische Kontaktdermatitis aufgrund von respiratorischem Sekret | -/- | -/- |
| L30.4 | intertriginöse Dermatitis / Intertrigo | EK02.20 | Intertriginöse Dermatitis aufgrund von Reibung, Schwitzen oder Kontakt mit Körperflüssigkeiten |
| L24.A2 | Inkontinenz-assoziierte Dermatitis (IAD) | EK02.22 | Inkontinenz-assoziierte Dermatitis (IAD) |
| -/- | -/- | EK02.23 | Dermatitis um Stoma und/oder Fisteln |
Tab. 2: Klassifikation der Flüssigkeit-assoziierten Hautschäden (FAH) nach ICD-10 und ICD-112,4