Fallbeispiel: Gestörte Wundheilung nach Lappenplastik
Nach einem Rollerunfall mit anschließender operativer Versorgung und plastischer Deckung einer Unterschenkelverletzung entwickelte eine 64-jährige Patientin eine anhaltende Lymphabflussstörung mit rezidivierenden exsudierenden Wunden am Unterschenkel. Die chronische Wundsituation erforderte eine gezielte Kombination aus moderner Wundversorgung und konsequenter Entstauungstherapie. Nach mehreren Monaten waren die Wunden verheilt, und das Risiko für Rezidive eingedämmt.
Lesedauer: ca. 5 Minuten
Geschlecht
weiblich
Alter
64 Jahre
Wundursache
Lymphabflussstörung nach Trauma mit Wundheilungsstörung
Diabetes mellitus
nein
Risikofaktoren
Adipositas, COPD, Hypothyreose
Lokalisation der Wunde
rechter Unterschenkel
Wundinfektion
nein
Wundart
chronisch
Wundgrund
Fibrin, Granulation, Epithelinseln
Wundumgebung
teilweise mazeriert
Wundrand
teilweise leicht ödematös
Exsudation
stark, klar, geruchlos
Ausgangssituation
Die 64-jährige Frau B. bittet nach Entlassung aus der Rehaklinik im Juli 2020 um Unterstützung bei der Wundversorgung. Nach einem Rollerunfall mit Schien- und Wadenbeinfraktur wurde ihre Verletzung operativ versorgt und anschließend plastisch gedeckt. Es erfolgte eine Spalthaut- und Lappenplastik. Nach Reha-Rückkehr zeigte sich der Zustand der Beine erneut verschlechtert: Der Unterschenkel war massiv gestaut, es bestanden exsudierende Wundareale im früheren Operationsgebiet.
Anamnese
Diagnose
Therapie im Überblick
Der Wundverlauf auf einen Blick
Wundversorgung und Heilungsverlauf
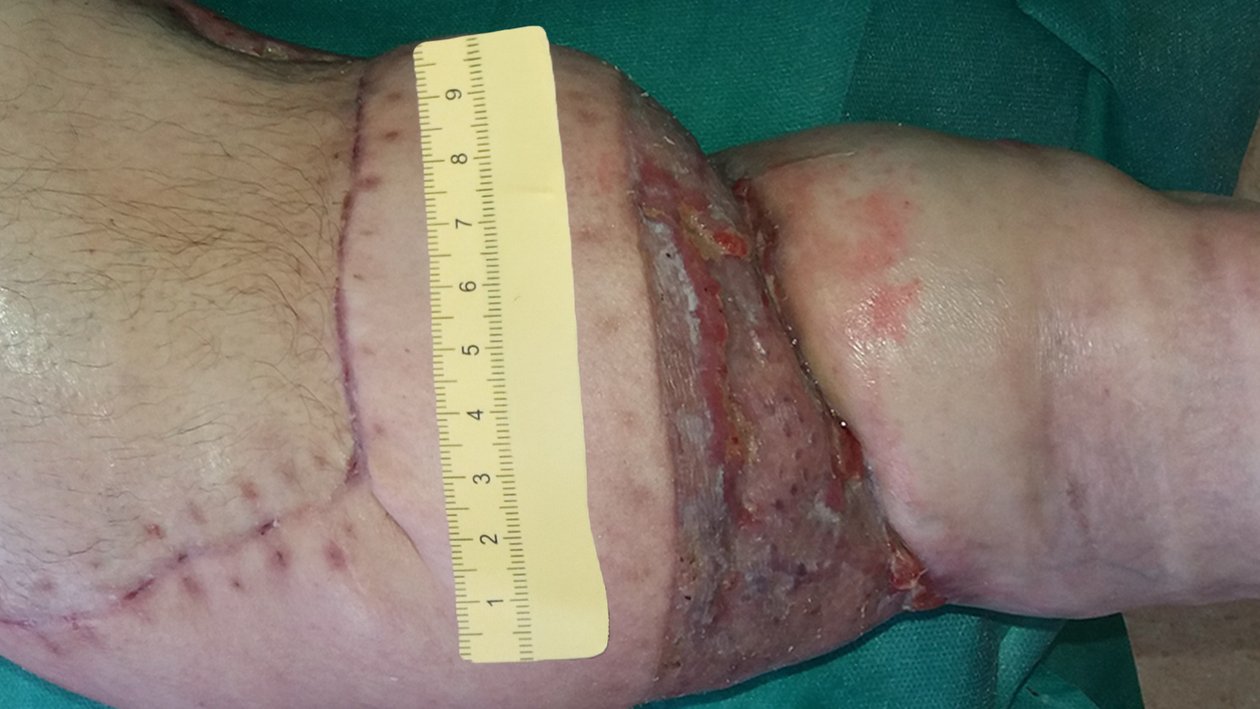
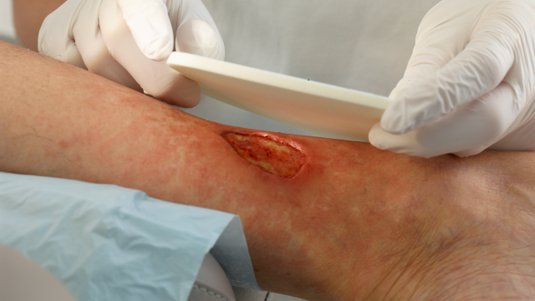
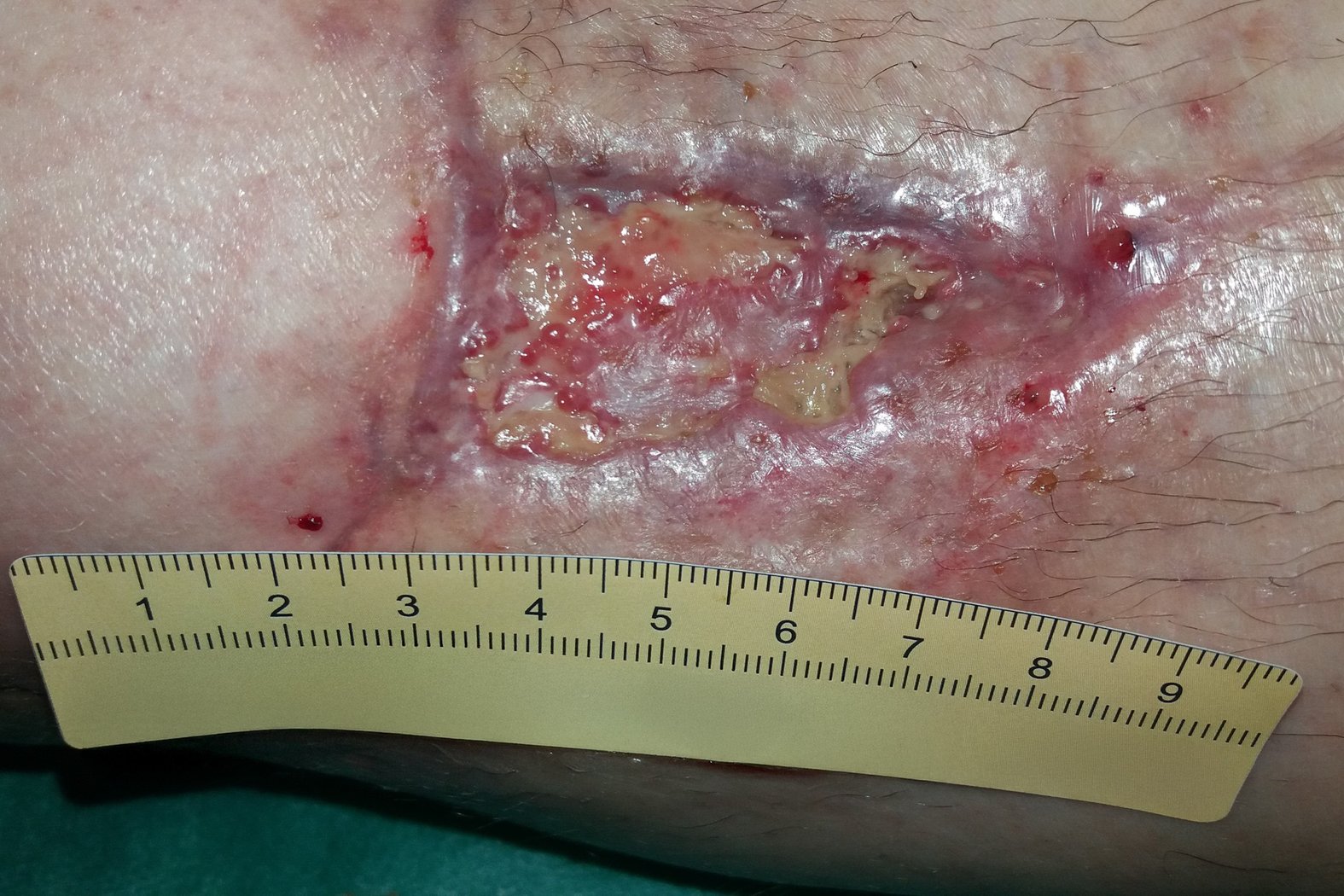
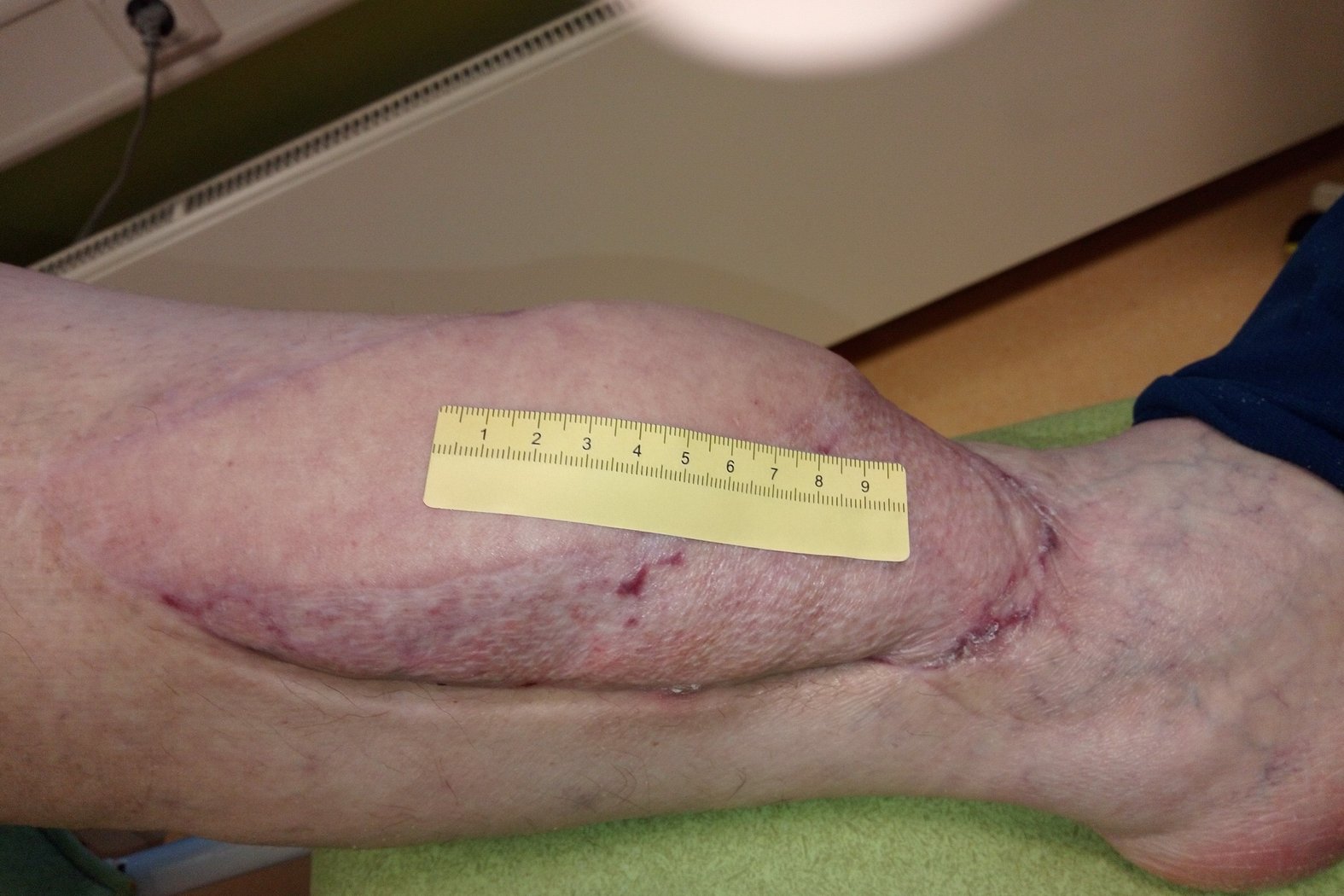
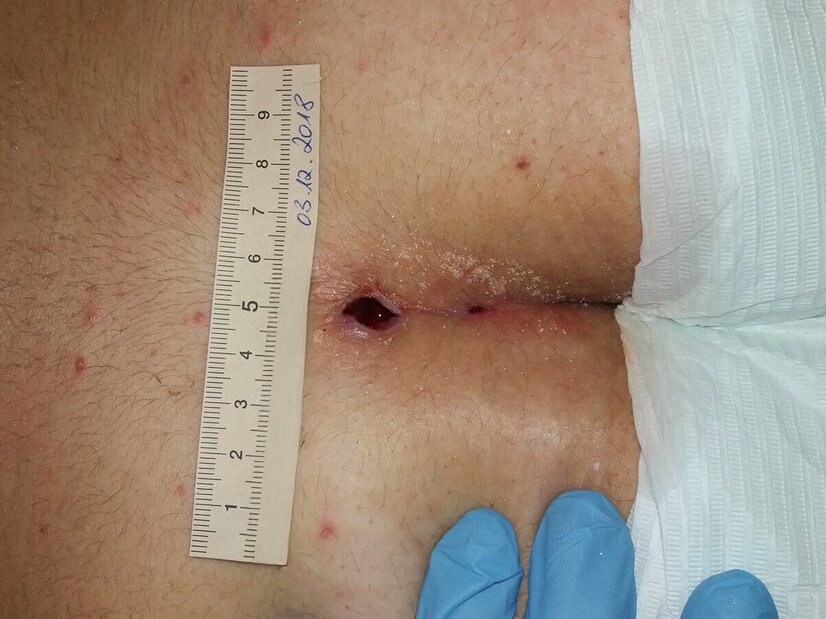
Bei der Erstvorstellung in einer auf die Wundversorgung spezialisierten pflegerischen Praxis im Juli 2020 zeigt sich ein stark gestauter, deformierter Unterschenkel mit mehreren Läsionen im Bereich der OP-Narben (Foto 1). Ein Defekt über dem medialen Knöchel misst ca. 4,0 Länge, 2,5 cm Breite und 0,2 cm Tiefe (Foto 2). Der Wundgrund besteht aus körnigem Granulationsgewebe mit zentraler Epithelinsel. Die Umgebungshaut ist leicht trocken, teils mazeriert. Der Wundrand erscheint ödematös. Zusätzlich bestehen stark exsudierende, fibrinbelegte Läsionen in der Hautfalte oberhalb des Sprunggelenks (Foto 3).
Wundversorgung:
- Unmittelbar nach der Wundreinigung wird die manuelle Lymphdrainage eingeleitet.
- Die Wundversorgung erfolgt mit Hydrofaser, Superabsorber und individuellem Kompressionsverband mit lymphstimulierender Polsterung.
- Die Versorgung wird dreimal pro Woche in der pflegerischen Praxis durchgeführt.
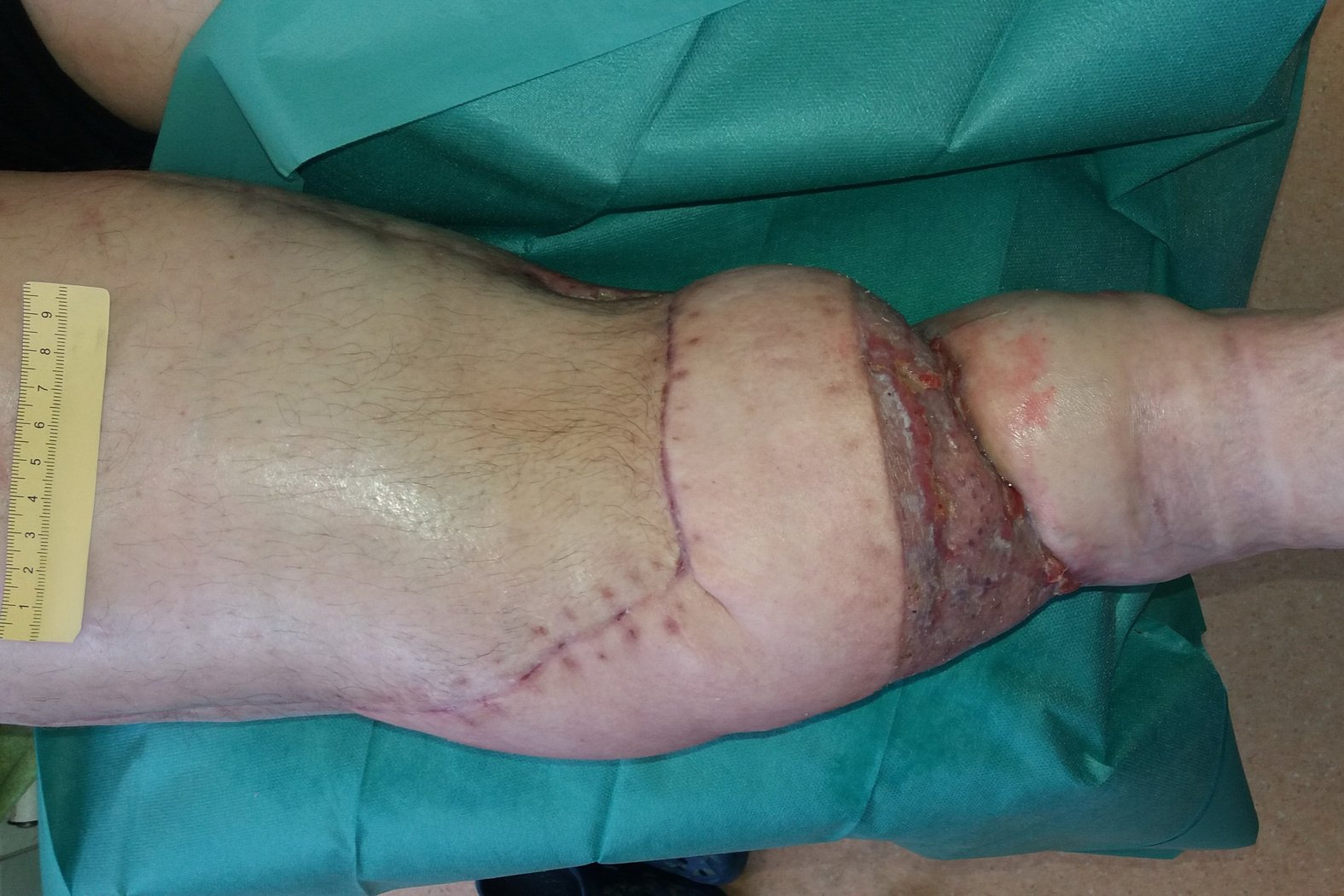
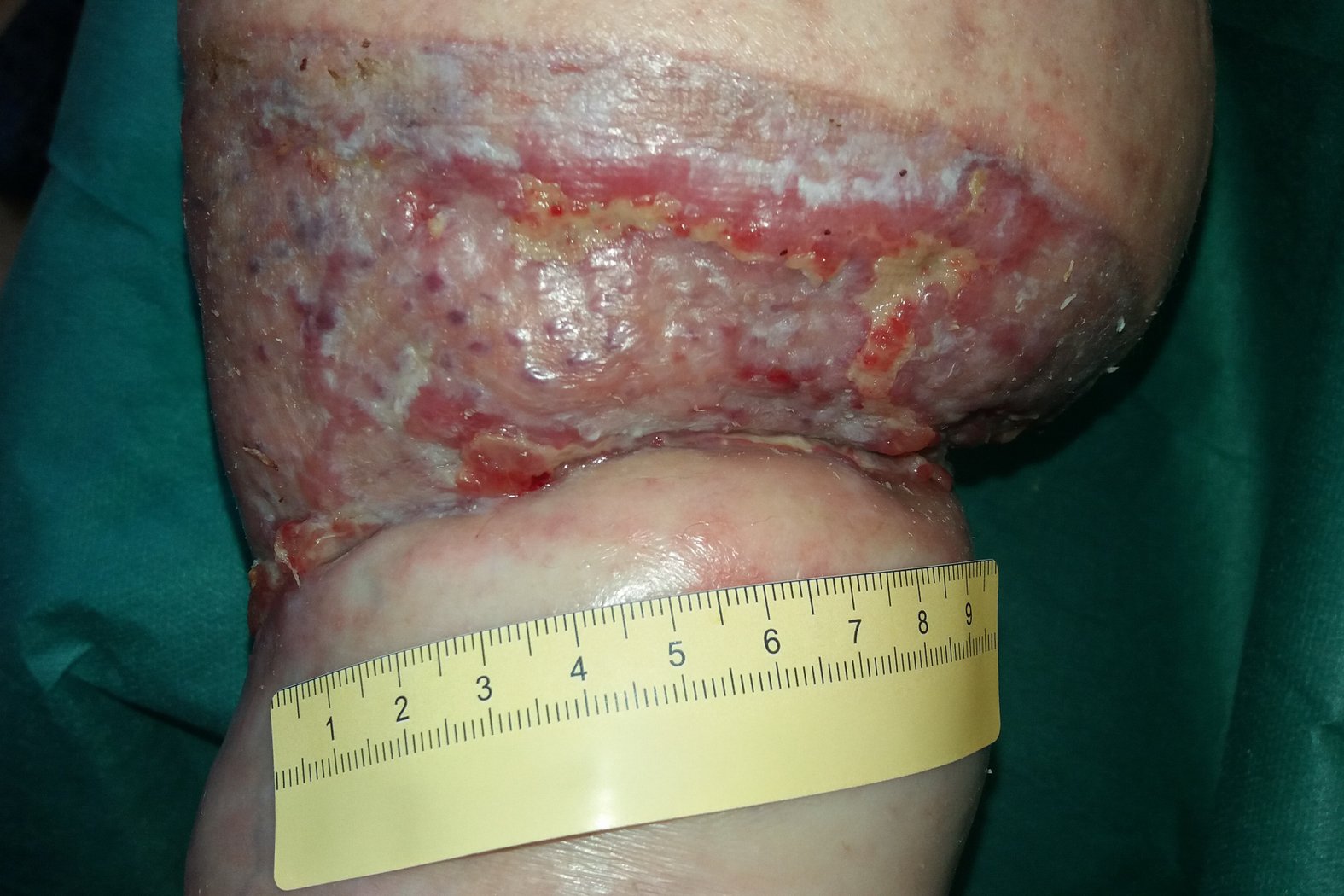
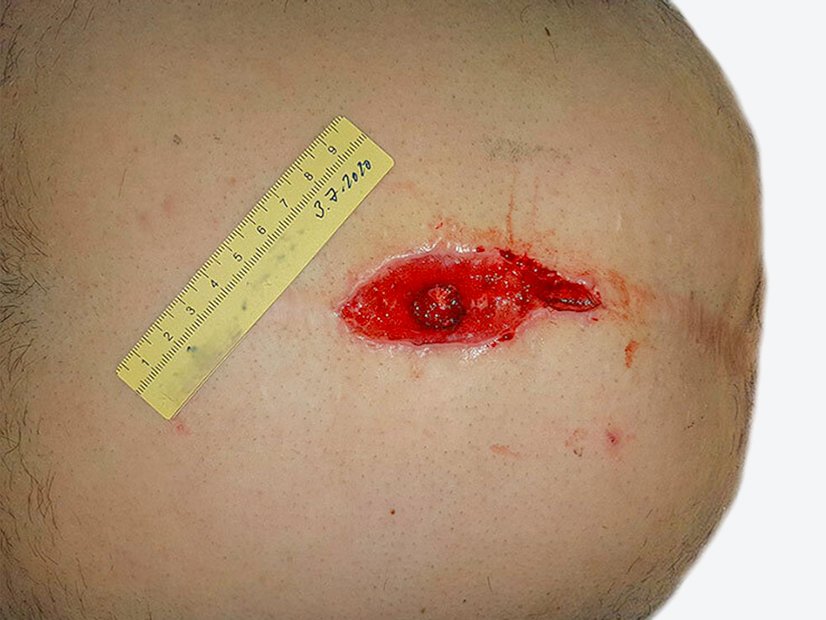
Nach drei Wochen sind die ventralen Läsionen und auch der mediale Wunddefekt abgeheilt. Im Verlauf der Falte entwickelt sich nun medial eine neue Wunde (3,5 cm lang und 2,5 cm breit) mit Granulationsgewebe und Biofilm (Foto 4). Die Exsudation bleibt stark, ist aber klar und geruchlos. Der Wundrand ist leicht mazeriert, die Umgebung zeigt Krusten aus Lymphflüssigkeit.
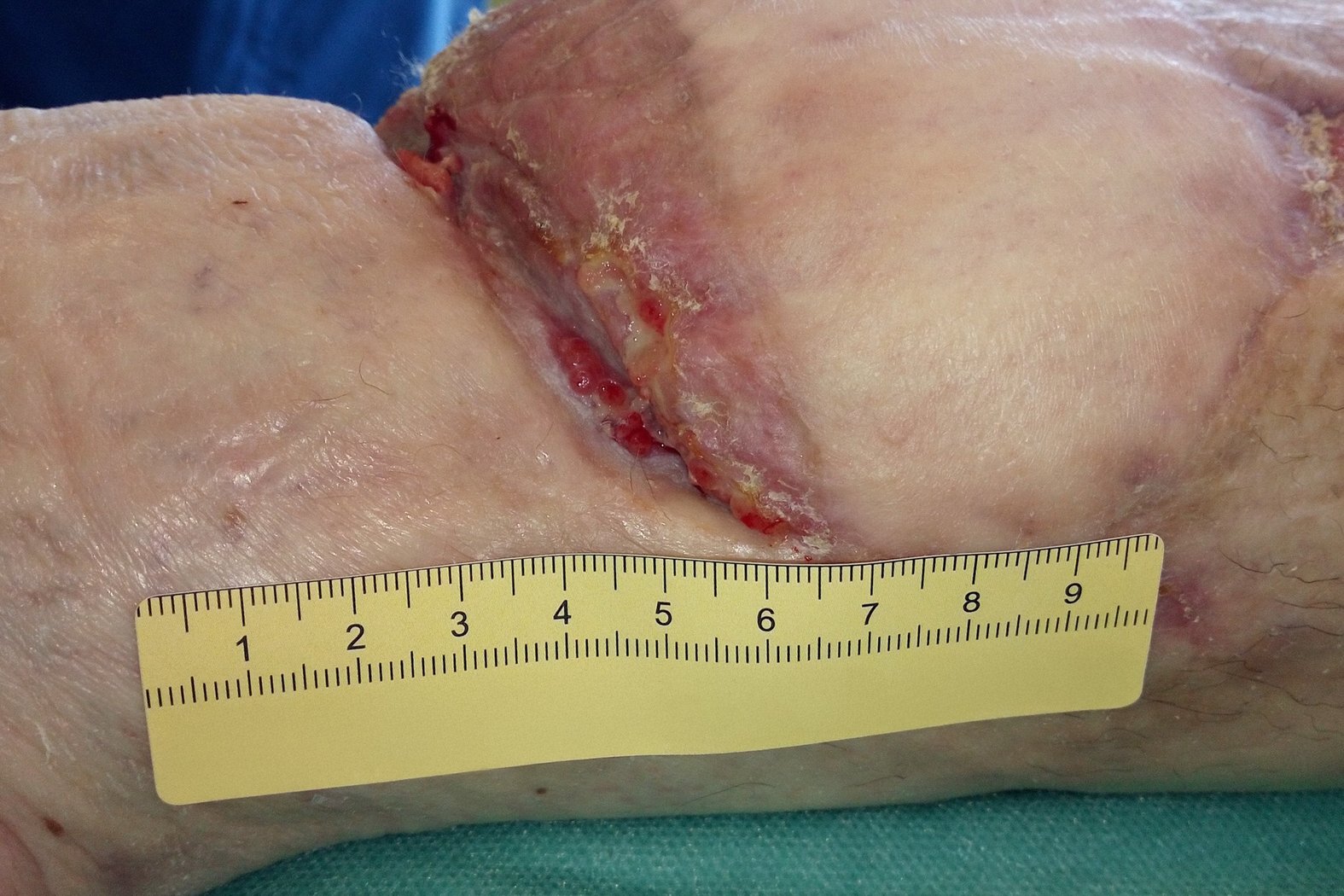
Zusätzlich treten nun lateral an der früheren Nahtstelle zwei kleinere oberflächliche Läsionen mit Krusten auf (Foto 5). Die Versorgung aller Wunden erfolgt weiterhin identisch zur bisherigen Therapie. Polsterung wird der veränderten Anatomie angepasst.
Diese DRACO Produkte hätten hier zur Anwendung kommen können
In den folgenden Monaten (Juli bis Dezember) entstehen weitere kleine Läsionen an wechselnden Stellen des ehemaligen OP-Gebiets. Sie heilen unter der konsequenten Therapie jeweils innerhalb von 2 bis 4 Wochen ab. Die manuelle Lymphdrainage, kombiniert mit optimal angepasster Kompression und wechselnden Positionierungen der Polsterelemente, ist hierbei der entscheidende Faktor.
Ab September beginnt Frau B. ein gezieltes Gehtraining. Sie wird in der pflegerischen Praxis mehrfach angeleitet, regelmäßig Fußgymnastik zur Aktivierung der Muskel-Venen-Pumpe auch zu Hause durchzuführen. Im November erfolgt schließlich in Zusammenarbeit mit einer Lymphexpertin die Einleitung der individuellen Kompressionsbestrumpfung – inklusive spezieller Pelotten zur gezielten Druckverteilung.
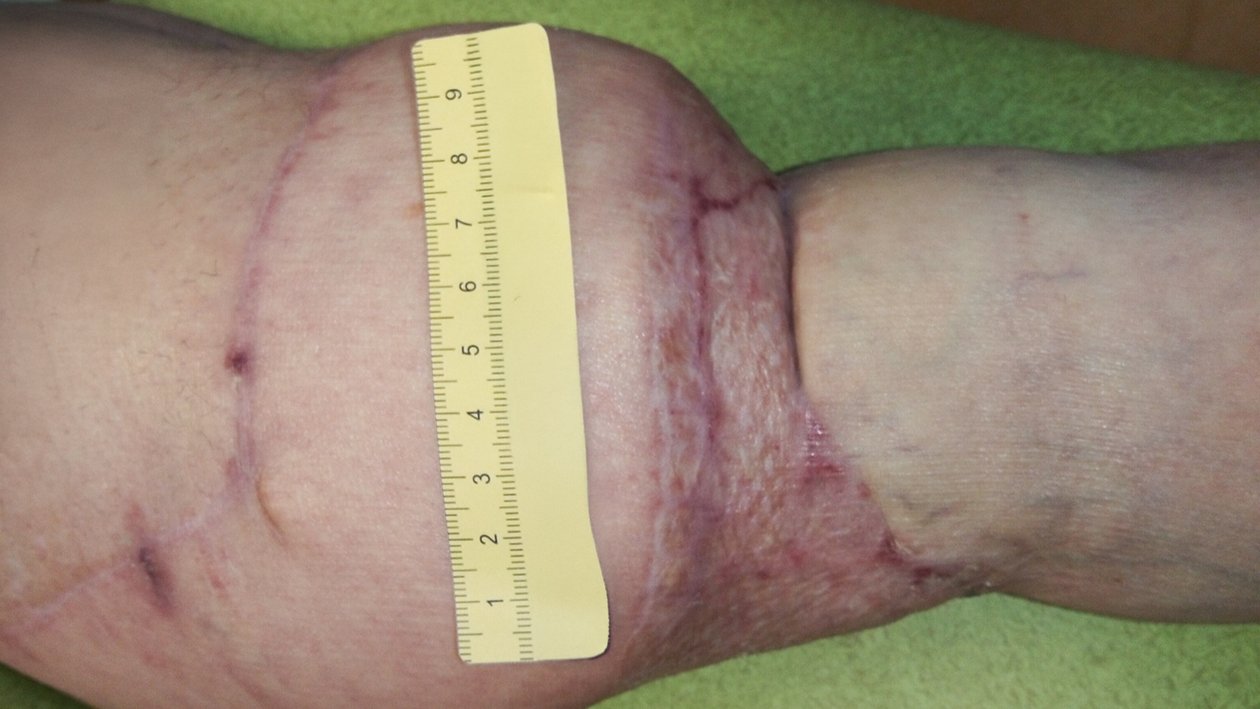
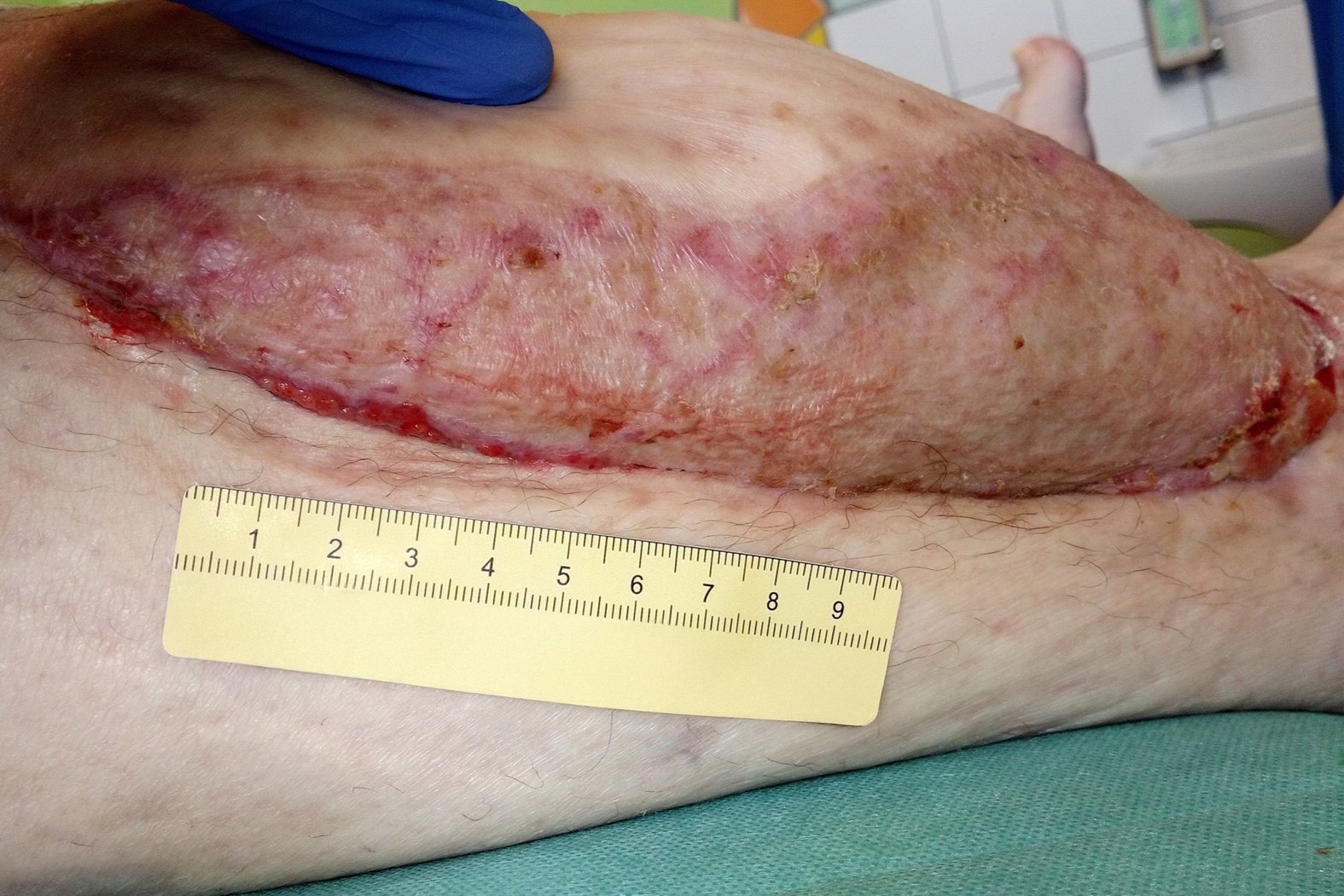
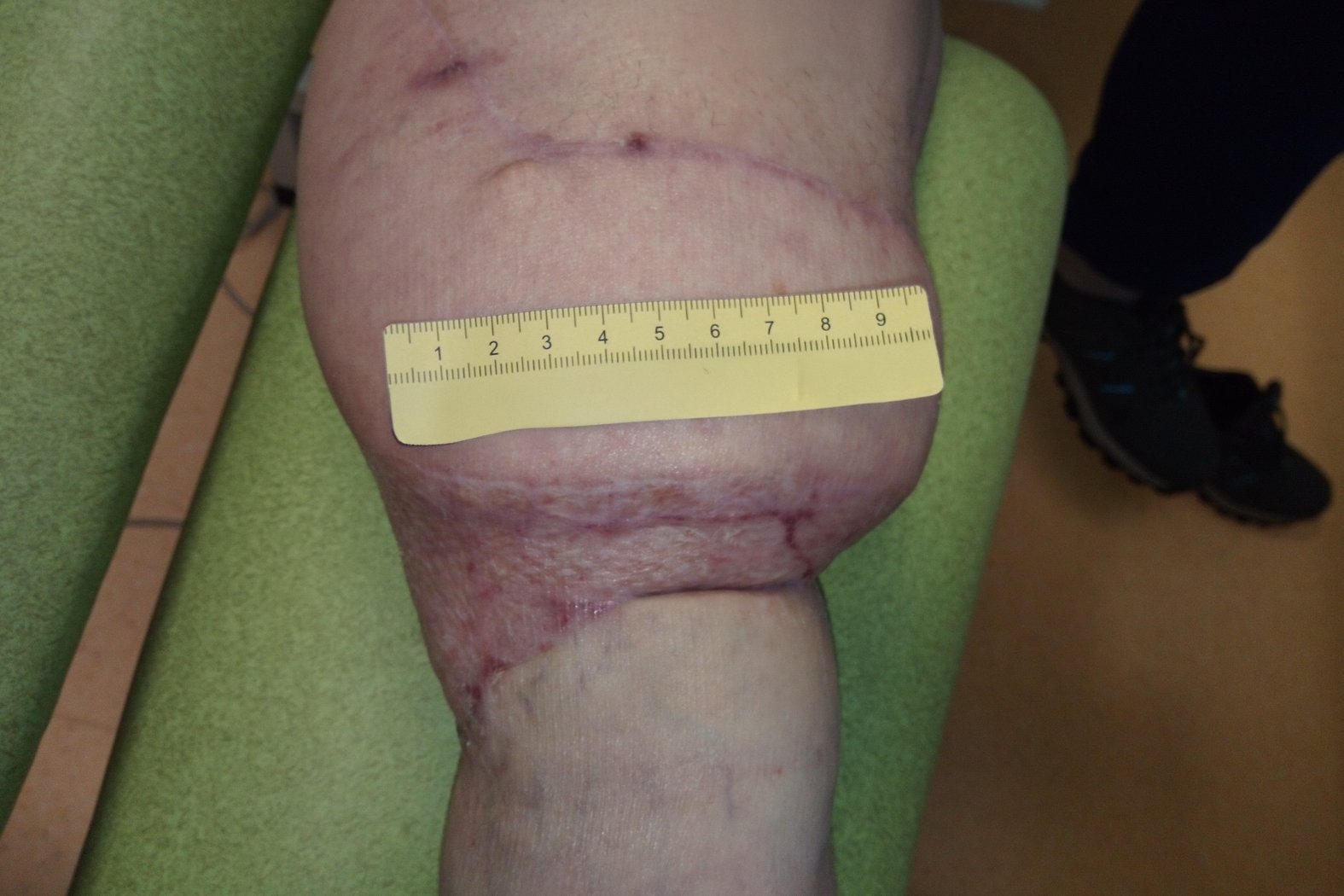
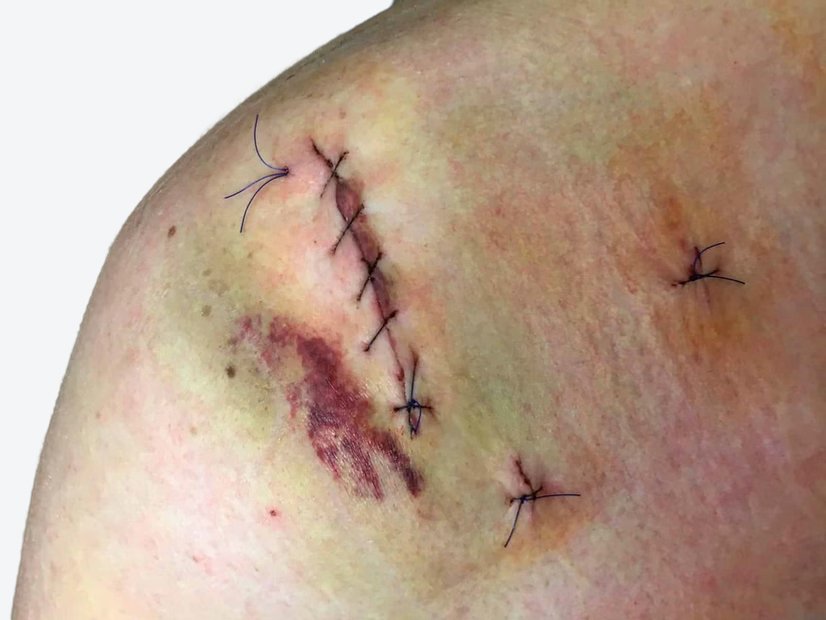
Im Dezember sind alle Wunden vollständig abgeheilt (Fotos 6 und 7). Frau B. trägt ihre Strümpfe zuverlässig und hat ein gutes Verständnis für die Erhaltung der Hautgesundheit entwickelt. Da es weiterhin zu narbigen Veränderungen kommt, wird sie sich voraussichtlich einer narbenkorrigierenden Operation unterziehen müssen, um künftige Rezidive zu vermeiden.
Fazit
Die Wundheilung bei Frau B. wurde durch eine Kombination aus strukturierter Wundversorgung und intensiver Entstauungstherapie erreicht. Entscheidend waren neben dem fachgerechten Kompressionsmanagement die kontinuierliche manuelle Lymphdrainage sowie eine engmaschige Anpassung der Versorgung an neue Läsionen. Durch ergänzende Mobilisation und Bestrumpfung konnte nicht nur die akute Situation behoben, sondern auch eine langfristige Strategie zur Rezidivprophylaxe etabliert werden.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt. Beachten Sie zudem, dass wir nicht gewährleisten können, dass in den von uns dargestellten Fallbeispielen ausschließlich Produkte von DRACO® zur Anwendung gekommen sind.

Jetzt neu: Fallbeispiel-Videos jederzeit auf Abruf
Sie haben ein Fallbeispiel-Online-Seminar verpasst? Kein Problem: mit DRACO WUNDE+ gibt es jetzt alle Seminar-Aufzeichnungen unserer Fallbeispiele auf Abruf.
Zu den Videos