Basalzellkarzinom
Das Basalzellkarzinom ist ein häufiger, bösartiger (maligner) Hauttumor. Es entsteht bevorzugt in Hautregionen, die der Sonne ausgesetzt sind, und metastasiert nur in Ausnahmefällen.
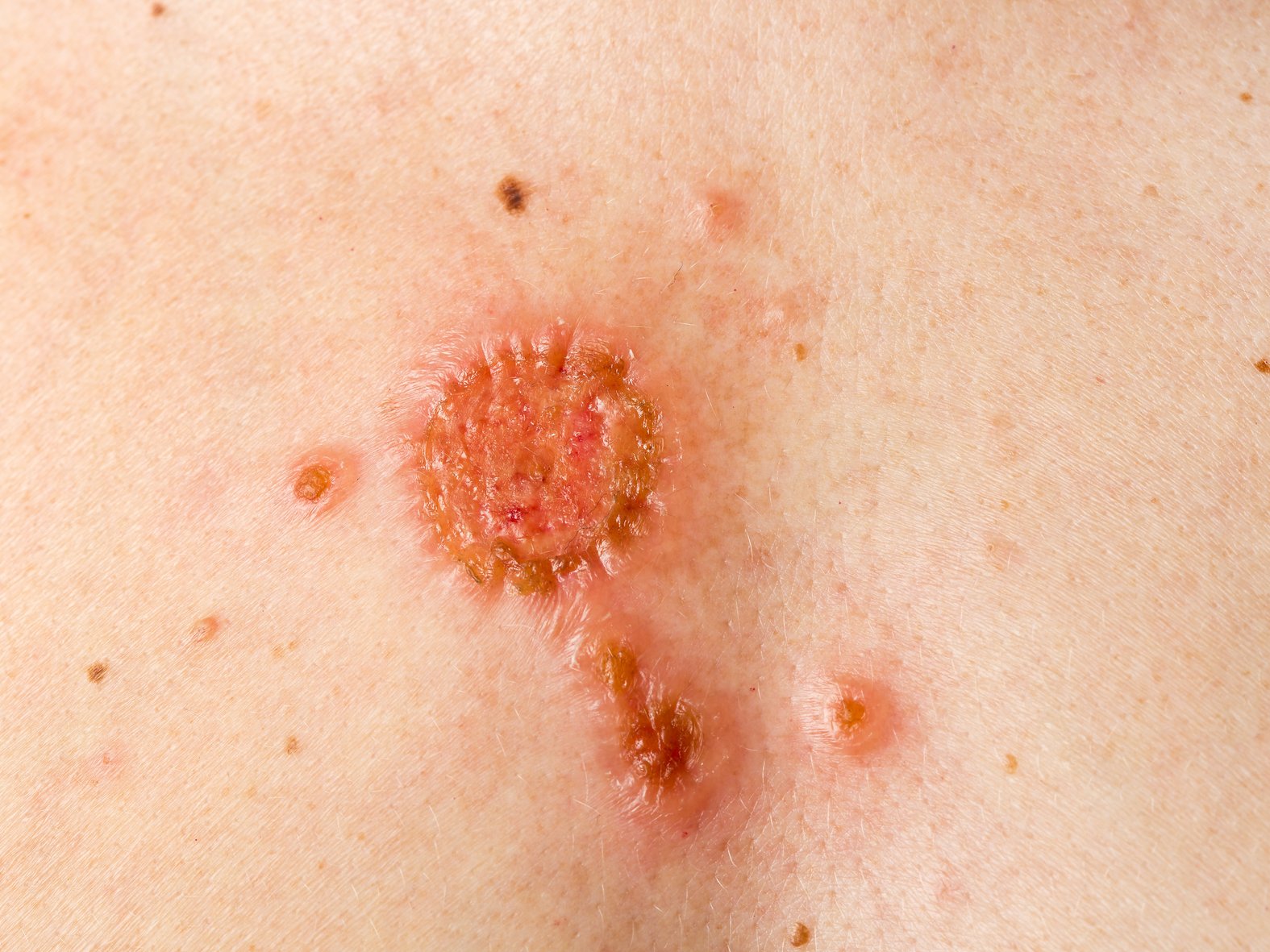
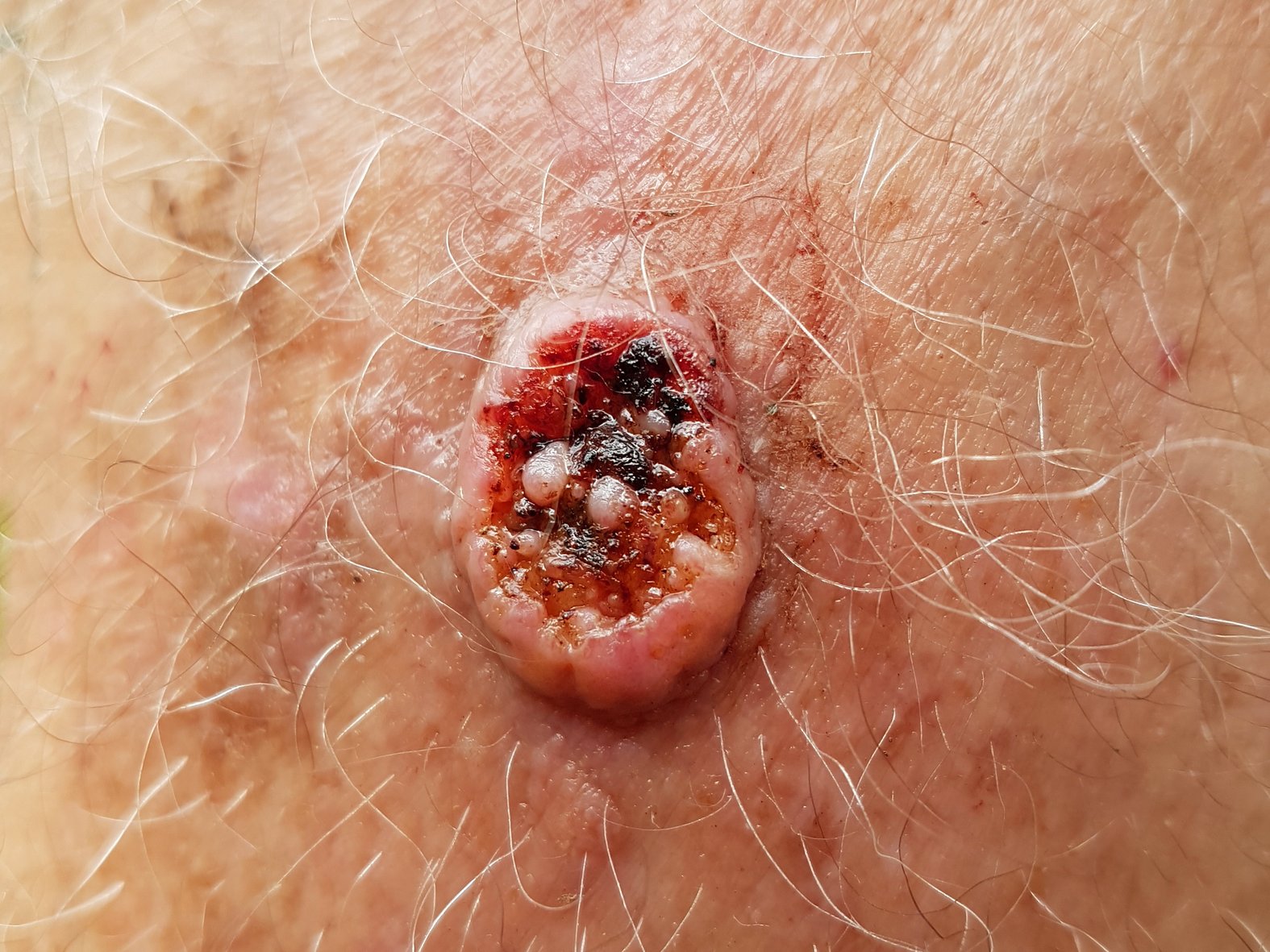
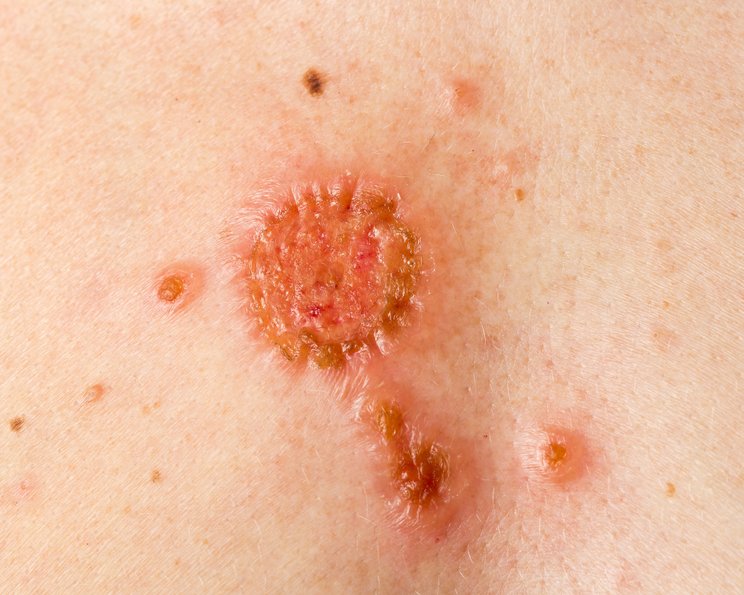
Das Basalzellkarzinom, auch Basaliom genannt, gehört zu den langsam wachsenden Hauttumoren. Es handelt sich um einen Tumor, der in den Epithelzellen entsteht (epithelialer Tumor). Er dringt lokal in das umliegende Gewebe ein (infiltriert) und bildet nur in Ausnahmefällen Tochtergeschwülste (Metastasen). Zusammen mit dem Plattenepithelkarzinom wird das Basalzellkarzinom unter dem Begriff „weißer Hautkrebs“ zusammengefasst. Das klinische Erscheinungsbild des Basalzellkarzinoms ist so vielfältig, dass zwischen rund 50 verschiedenen Unterformen bzw. Subtypen differenziert wird.
Welche Therapiemöglichkeiten bestehen beim Basalzellkarzinom?
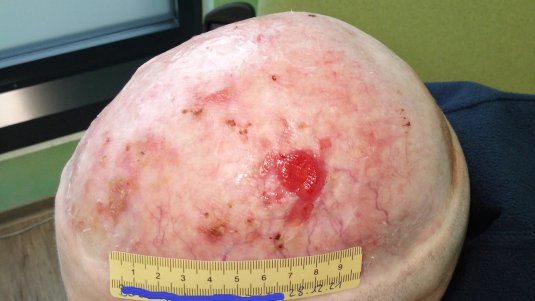
Die chirurgische Entfernung der betroffenen Hautregion gilt als Standardtherapie beim Basalzellkarzinom.
In Abhängigkeit vom Wachstumsmuster und von der Lokalisation des Hauttumors stehen verschiedene Therapieoptionen zur Verfügung.
Die „S2k-Leitlinie Basalzellkarzinom der Haut“ empfiehlt die operative Entfernung des Basalzellkarzinoms mit anschließender Kontrolle der vollständigen Resektion als Therapie der ersten Wahl. Daneben zählen die Strahlentherapie und Medikamente, systemisch oder lokal appliziert, zu den wichtigsten Behandlungsverfahren.
Zusätzlich existieren eine Reihe von Therapiemethoden, die Verwendung finden, sofern eine Kontraindikation gegen eine Operation und/oder ein medikamentöses Verfahren besteht:
- Photodynamische Therapien (mit 5-ALA oder MAL) dienen der Behandlung dünner Basalzellkarzinome.
- Die Kryochirurgie kann zur Therapie von kleinen superfiziellen Basalzellkarzinomen an Rumpf oder Extremitäten angewandt werden. Bei der Kryochirurgie wird in den Krebszellen eine Nekrose durch -196°C kalten, flüssigen Stickstoff unselektiv ausgelöst. Laser eignen sich zur Therapie von Hauttumoren, die ein niedriges Risiko für schwere Verlaufsformen besitzen.
- Bei der Elektrochemotherapie handelt es sich um ein Tumorablationsverfahren. Durch elektrische Impulse mit speziellen Nadelelektroden werden die Membranen der Hautzellen für Chemotherapeutika durchlässiger gemacht.
Die Häufigkeit von Hauttumoren steigt seit einigen Jahren stetig an. Aktuell erkranken jährlich rund 200 pro 100.000 Einwohnern in Deutschland an einem Basalzellkarzinom.
Die Lebenszeitprävalenz, also die Wahrscheinlichkeit einer Person, einmal im Leben an einem Basalzellkarzinom zu erkranken, wird für Zentral- und Nordeuropa auf rund 10% geschätzt. Mit steigendem Lebensalter nimmt das Erkrankungsrisiko zu. Im Schnitt liegt das Alter bei der Tumordiagnose zwischen 71-73 Jahren. Jedoch trifft es auch immer mehr jüngere Menschen.
Symptome beim Basalzellkarzinom?
Ein Basalzellkarzinom weist zu Krankheitsbeginn nur eine geringe Symptomatik auf. Später treten u.a. hautfarbene oder rote bis rot-bräunliche Knötchen, Plaques oder Ulzera auf.
Zu Krankheitsbeginn tritt das Basalzellkarzinom kaum in Erscheinung. Durch die helle Farbe bleiben die unauffälligen Hautveränderungen meist unentdeckt. Der Tumor wächst zuweilen langsam, über Monate bis Jahre, bevor er klinisch sichtbar wird. Das klinische Erscheinungsbild des Basalzellkarzinoms ist dabei sehr vielgestaltig und variiert in Abhängigkeit von Aggressivität und Eindringtiefe.
Obwohl die Häufigkeit von Hautkrebs bei Menschen mit stark pigmentierter Haut vergleichsweise niedrig ist, ist die Sterblichkeit in diesen Gruppen unverhältnismäßig hoch. Ursachen hierfür sind neben mangelnder Aufklärung von Patientinnen und Patienten vor allem auch unzureichende diagnostische Kenntnisse auf Seiten des medizinischen Personals.
Hautkrebs bei stark pigmentierter HautUnterformen des Basalzellkarzinoms
Über 50 Unterformen des Basalzellkarzinoms sind bekannt. Zu den bekanntesten Unterformen zählen:
Solides (noduläres) Basalzellkarzinom
- Typisch perlschnurartiger Randwall bzw. Randsaum
- Lokalisation: häufig im Gesicht
- Farbe: Hautfarben bis erythematös, perlmuttartiger Glanz
- Verbreitetste Verlaufsform; Häufigkeit ca. 50%
Destruierendes („zerstörendes“) Basalzellkarzinom
- Veraltete Bezeichnung: Ulcus terebrans
- Tiefenwachstum mit Zerstörung umliegender Weichteile, Knochen- und Knorpelgewebe
- Lokalisation: häufig im Gesicht
- Blutungsneigung
- Seltene Verlaufsform; Häufigkeit ca. 1%
Ulzeriertes Basalzellkarzinom
- Veraltete Bezeichnung: Ulcus rodens
- Blutig, verkrustete Verlaufsform
- Zentrale Ulzeration
- Lokalisation: häufig im Gesicht
- Sichtbare, dauerhaft erweiterte Blutgefäße (Teleangiektasien) im Randbereich
- Harter, perlschnurartiger Randwall
- Seltene Verlaufsform; Häufigkeit ca. 1%
Sklerodermiformes Basalzellkarzinom
- Narbenähnliches, verkümmerndes (atrophisches) Erscheinungsbild
- Lokalisation: häufig am Rücken
- Farbe: weißlich oder gelblich
- Häufigkeit ca. 25%
Superfizielles Basalzellkarzinom
- Hautrötungen (Erytheme) und multiple Hautflecken (Maculae)
- Oberflächlich, nicht stark infiltrierend
- Lokalisation: häufig an Rumpf/Extremitäten
- Plaques mit Erosionen im Zentrum
- Leicht blutend
- Juckreiz
- Häufigkeit ca. 25%
Pigmentiertes Basalzellkarzinom
- Bräunliche bis schwarze Färbung durch Melanineinlagerungen
- Häufigkeit ca. 1%
Welche Ursachen führen zum Basalzellkarzinom?
Eine erhöhte UV-Exposition gilt als der Hauptrisikofaktor des Basalzellkarzinoms.
Basalzellkarzinome entstehen de novo (spontan) auf zuvor gesunder Haut, beispielsweise als Folge zu intensiver Sonnenbestrahlung. Starke UV-Strahlung durch häufiges, andauerndes Sonnenbaden oder Solariumbesuche schädigt die Zellen der Haut. Gesunde Hautzellen sind üblicherweise in der Lage, diese Schäden zu reparieren. Bei andauernder Belastung sind die körpereigenen Reparaturmechanismen allerdings überfordert. Die sonnengeschädigten Hautzellen degenerieren und entwickeln sich zu Krebszellen.
- Heller Hauttyp
- Immunsuppression
- Arsenexposition
- Narben
- Erbkrankheiten wie das nävoide Basalzellkarzinom-Syndrom (auch Gorlin-Goltz-Syndrom) und Xeroderma pigmentosum
Wie wird ein Basalzellkarzinom diagnostiziert?
Das Basalzellkarzinom wird durch Blickdiagnose diagnostiziert.
Meist erkennt die Ärztin oder der Arzt die Hautkrankheit „auf den ersten Blick“. Im Rahmen der Diagnostik werden Unterform, Größe, Lokalisation, klinische Begrenzung des Tumors sowie anamnetische Faktoren (zum Beispiel eine stattgefundene Strahlentherapie am Ort des Malignoms) bestimmt. Diese Werte geben Aufschluss über das Rezidivrisiko.
Menschen mit Basalzellkarzinomen besitzen ein erhöhtes Risiko für weitere epitheliale Tumore. Besonders gefährdet ist dabei die sonnenbelastete Haut des Kopf-Hals-Bereichs, der Schultern und Arme. Deshalb beinhaltet die Diagnostik des Basalzellkarzinoms immer eine Ganzkörperuntersuchung, bei der die gesamte Haut inklusive Kopfhaut inspiziert wird.
Heilungschancen bei Basalzellkarzinom
Grundsätzlich sind bei einem Basalzellkarzinom die Heilungschancen gut.
Eine Behandlung im Frühstadium ist in den meisten Fällen erfolgreich. Je später der Tumor jedoch therapiert wird, desto geringer sind die Behandlungserfolge. Seit Juli 2008 haben gesetzlich Versicherte ab 35 Jahren alle zwei Jahre einen Anspruch auf das "Hautkrebsscreening", eine Früherkennungsuntersuchung auf Hautkrebs.
Prävention des Basalzellkarzinoms
Sonnenschutz und Früherkennungsuntersuchungen zählen zu den wichtigsten Prophylaxemaßnahmen.
Zur Vorbeugung von Hautkrebs ist es ratsam, intensive UV-Expositionen der Haut und insbesondere Sonnenbrände zu vermeiden. Kleidung, Sonnencremes mit ausreichend hohen UVA/UVB-Filtern und das Vermeiden von Mittagssonne schützen vor einer zu hohen UV-Strahlung. Informationen zu der tagesaktuellen sonnenbrandwirksamen UV-Strahlung und notwendigen Schutzmaßnahmen liefert u.a. das Bundesamt für Strahlenschutz.
Sie wollen zusammen mit praxiserfahrenen Moderatorinnen und wunderfahrenen Kolleginnen tiefer in konkrete Fallbeispiele einsteigen? Dann besuchen Sie unsere neue Präsenzfortbildung und bringen Sie Ihr Wissen ein.
Jetzt anmelden!