Hygienemaßnahmen in der Arztpraxis
Hygiene meint die „Gesundheitslehre“ von der Verhütung von Krankheiten und der Erhaltung, Förderung und Festigung der Gesundheit. In der medizinischen Versorgung spielt hygienisches Arbeiten zum Schutz von Patienten und medizinischem Personal eine wichtige Rolle und ist zentraler Bestandteil des Handelns in medizinischen Einrichtungen. Das Spektrum reicht dabei von der persönlichen Hygiene bis zur richtigen Desinfektion und Sterilisation.
Definition: Hygiene
Das Robert-Koch-Institut (RKI) definiert Hygiene als
„...Gesundheitslehre, ein Fach der Medizin, das im Sinne einer Primärprävention (Erläuterung: dem Erhalt der Gesundheit und der Vorbeugung von Krankheiten) die Wechselbeziehungen des menschlichen Organismus mit seiner Umwelt und vor allem die gesundheitlichen Aspekte der Umgebung des Menschen untersucht und auf die Beseitigung störender äußerer Einwirkungen gerichtet ist. Es geht dabei sowohl um die Gesundheit des Einzelnen als auch der Allgemeinheit.“1
Im Hygienemanagement sind zahlreiche Gesetze, Verordnungen, Richtlinien, Empfehlungen, technische Regeln und Hersteller-assoziierte Vorschriften zu beachten. Den Praxisinhabern obliegt die Verantwortung für den Infektionsschutz und auch für das Erstellen eines Hygieneplans (siehe Box unten). Der Hygieneplan sollte u.a. Regelungen zur Händehygiene, Haut- und Schleimhautantiseptik, Flächenreinigung und -Desinfektion, zur Reinigung, Desinfektion und Aufbereitung von medizinischen Geräten, Umgang mit Medikamenten, persönlichen Schutzmaßnahmen und zur Abfallentsorgung enthalten.2
Schutzmaßnahmen zum Schutz vor möglichen Infektionen
Seitens des Arbeitgebers müssen Schutzmaßnahmen vorgegeben werden, um die Beschäftigten vor möglichen Infektionen zu schützen. In der TRBA (Technische Regel für Biologische Arbeitsstoffe) 250 “Biologische Arbeitsstoffe im Gesundheitswesen und in der Wohlfahrtspflege” werden die Anforderungen u.a. an Arztpraxen zur Einhaltung der Biostoffverordnung konkretisiert. Tätigkeiten in Einrichtungen des Gesundheitsdienstes sind gemäß TRBA 250 hinsichtlich ihrer Infektionsgefährung einer Schutzstufe zuzuordnen. Dabei werden die Maßnahmen verschiedenen Schutzstufen zugeordnet3,4:
Schutzstufe 1: Mindestschutzmaßnahmen (Standard- oder Basishygiene)
- Tätigkeiten, bei denen kein Umgang oder sehr selten ein geringfügiger Kontakt mit potenziell infektiösem Material und keine offensichtliche sonstige Ansteckungsgefahr besteht.
Beispiele: Röntgen- und Ultraschalluntersuchungen, EKG- und EEG-Untersuchungen, Reinigungsarbeiten nicht kontaminierter Flächen.
Schutzstufe 2: Mindestschutzmaßnahmen + zusätzliche Maßnahmen
- Tätigkeiten, bei denen es regelmäßig und nicht nur in geringfügigem Umfang zum Kontakt mit potenziell infektiösem Material kommen kann oder eine offensichtliche sonstige Ansteckungsgefahr besteht (z.B. durch eine luftübertragene Infektion).
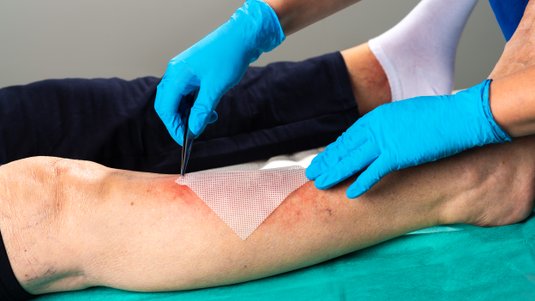
Beispiele: Punktieren, Injizieren, Blutabnahme, Nähen und Verbinden von Wunden, Absaugen respiratorischer Sekrete, Umgang mit benutzten Instrumenten, Reinigen und Desinfizieren kontaminierter Flächen
Schutzstufe 3: Schutzmaßnahmen der Stufe 2 + zusätzliche Maßnahmen
- Tätigkeiten, bei denen biologische Arbeitsstoffe der Risikogruppe 3 vorliegen, die schon in niedriger Konzentration eine Infektion bewirken können oder bei denen eine hohe Konzentration von biologischen Arbeitsstoffen der Risikogruppe 3 auftritt und solche Tätigkeiten, die eine Übertragung möglich machen (auch nur bei Verdacht).
Schutzstufe 4: Schutzmaßnahmen der Stufe 3 + zusätzliche Maßnahmen
- Tätigkeiten im Rahmen der Untersuchung, Behandlung und Pflege von Patienten, die mit einem hochkontagiösen lebensbedrohlichen Krankheitserreger infiziert sind, oder bei denen ein entsprechender Verdacht vorliegt. Diese Schutzstufe wird in ambulanten Arztpraxen üblicherweise nur sehr selten festgestellt.
Beispiele: Ebola, Marburg- oder Lassaviren
Persönliche Hygiene
Als MFA fängt die persönliche Hygiene bereits zu Hause an. Eine tägliche Körper- und Zahnpflege ist unerlässlich – auch wenn es natürlich nicht zur Arbeitszeit gehört. Die Fingernägel sind sauber und kurzzuhalten und künstliche Nägel sind verboten. Lange Haare müssen zusammengebunden werden und Schmuck ist in der Regel an Händen und Armen nicht erlaubt.
Händehygiene
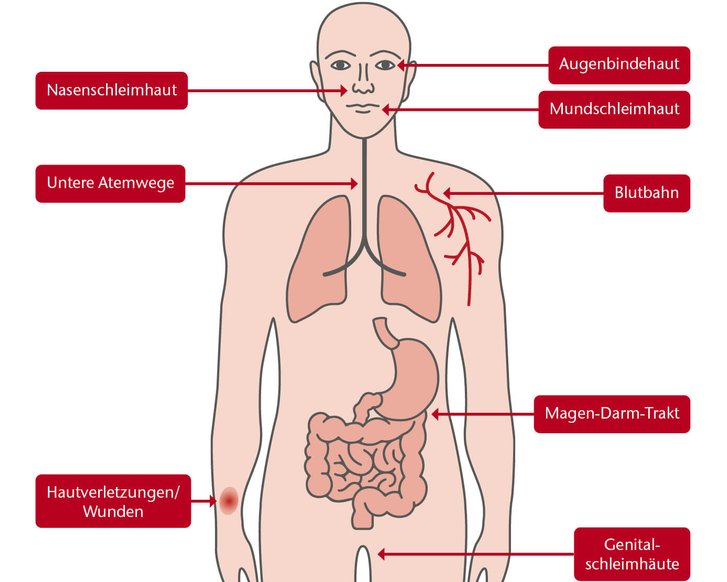
Da die Hände des Praxispersonals die häufigste Infektionsquelle darstellen, ist die medizinische Händehygiene (der Schutzstufe 1 zuzuordnen) unerlässlich. Dabei werden verschiedene Arten unterschieden.
Händewaschen:
- Vor Arbeitsbeginn und nach Arbeitsende
- Nach jedem Toilettengang
- Vor und nach dem Essen
- Bei sichtbarer Verschmutzung
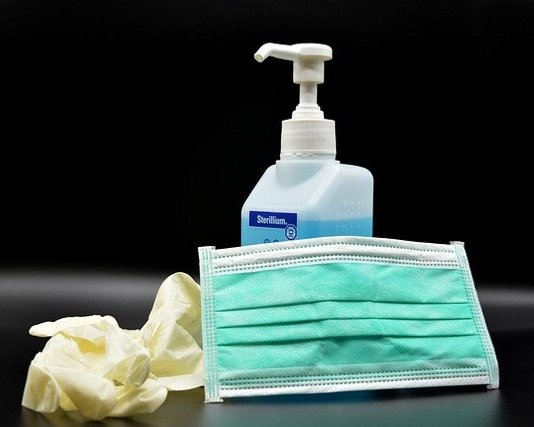
Dabei sollten die Hände unter fließendem Wasser mit berührungsfrei zu entnehmender Flüssigseife, idealerweise mit Ellenbogenbedienung, gewaschen werden. Einmalpapier sollte einem Handtuchspender entnommen werden können und eine Händedesinfektion berührungsfrei appliziert werden. Dabei sind sowohl die Menge des Desinfektionsmittels als auch die Einwirkzeit zu beachten.
Hygienische Händedesinfektion
- Vor und nach Patientenkontakt
- Vor aseptischen Tätigkeiten
- Nach Kontakt mit potenziell infektiösem Material (z.B. Kontakt mit Schleimhaut, mit nicht intakter Haut, mit Körperflüssigkeiten, nach Ablegen von Schutzhandschuhen)
- Nach Kontakt mit der unmittelbaren Patientenumgebung (z.B. Kontakt mit Drainagen, Abfällen)
Medizinische Schutzhandschuhe
Vor dem Tragen von Schutzhandschuhen (der Schutzstufe 2 zuzuordnen) müssen die Hände desinfiziert werden, ebenso wie nach dem Ausziehen. Das Tragen von Schutzhandschuhen ersetzt keine Desinfektion.
- Unsterile Schutzhandschuhe: finden Anwendung zum Schutz des Personals bei vorhersehbarem oder wahrscheinlichem Erregerkontakt, wie z.B. bei invasiven Maßnahmen mit möglichem Kontakt zu Körperflüssigkeiten oder bei möglicher Verunreinigung mit Körperausscheidungen
- Sterile Schutzhandschuhe: finden Anwendung zum Schutz des Personals und der Patienten bei Operationen und anderen invasiven Eingriffen, wie z.B. beim Legen von Kathetern oder Gelenkpunktionen
- Chemikalienbeständige Schutzhandschuhe: finden Anwendung in der Desinfektion von Flächen, Instrumenten oder Geräten
- Haushaltshandschuhe: für Reinigungstätigkeiten
- Baumwoll-Unterziehhandschuhe: für längere Reinigungs- und Desinfektionstätigkeiten zur Vermeidung sog. Feuchtarbeit in nicht atmungsaktiven Handschuhen
- Hitzebeständige Handschuhe: bei Entnahme von heißem Sterilgut aus dem Sterilisator
Eine hygienische Händedesinfektion reduziert die Keimanzahl um das 10- bis 100-fache im Vergleich zum o.g. Händewaschen. Mikroorganismen werden dadurch abgetötet, sodass diese Händedesinfektion dem medizinischen Personal und den Patienten größere Sicherheit bietet. Auch gilt die Händedesinfektion als hautfreundlicher im Vergleich zu häufigem Händewaschen, bei dem die Haut dauerhaft ausgetrocknet wird.
Berufskleidung
Die bei der Arbeit getragene Kleidung muss sauber, frei von Krankheitserregern und keimarm sein. Das bring Anforderungen an die Aufbereitung und Lagerung mit sich, weshalb die Arbeitskleidung gemäß Manteltarifvertrag für MFA von der Praxis unentgeltlich zur Verfügung gestellt werden muss. Dabei werden bevorzugt:
- T-Shirts mit kurzen Ärmeln, Kasaks und Hosen
- Helle Farben, um Kontaminationen sichtbar zu machen
Zur Vermeidung von Keimverschleppung zwischen verschiedenen Bereichen (z.B. OP oder Endoskopie), ist teilweise Bereichskleidung unerlässlich, was auch die Schuhe einschließt.
Schutzkleidung (Schutzstufe 2) dient dem Schutz vor Krankheitserregern. Ein Beispiel ist ein umfangreicher Verbandwechsel oder die Versorgung von Patienten mit multiresistenten Erregern. Die Schutzkleidung muss dabei mindestens die Vorderseite des Rumpfes bedecken, dicht und beständig sein. Es sollte sich entweder um Einmalprodukte handeln oder solche, die desinfizierend aufbereitet werden können. Schutzkleidung ist nach Beendigung der gefährdenden Tätigkeit abzulegen.
Arbeits-, Bereichs- und Schutzkleidung darf nicht zur Reinigung nach Hause mitgenommen werden. Der Grund ist das mögliche Einschleppen von Krankheitserregern in den häuslichen Bereich. Der Arbeitgeber ist verpflichtet, die Kleidung in einer Waschmaschine der Praxis oder einer externen Wäscherei angemessen hygienisch aufzubereiten (60 Grad Celcius mit Desinfektionswaschmittelverfahren). Ausschließlich nicht kontaminierte Arbeitskleidung darf durch Mitarbeitende zu Hause gewaschen werden (meist Mitarbeitende der Anmeldung oder im Schreibservice ohne Tätigkeiten am Patienten).
Flächendesinfektion
Die Desinfektion hat zum Ziel, Krankheitserreger mittels Desinfektionsmittellösung abzutöten oder zu inaktivieren, sodass vom desinfizierten Bereich keine Infektionsgefährdung mehr ausgehen kann.
In einer medizinischen Praxis sollte es daher selbstverständlich sein, dass Reinigung (Beseitigen von Schmutz und Staub) und Desinfektion hygienisch einwandfrei durchgeführt werden. Die Flächenhygiene dient daher der Sauberkeit aber auch Infektionsprävention. Verglichen mit der Flächenreinigung werden an die Flächendesinfektion höhere Anforderungen gestellt.
Zunächst sind sichtbare Verschmutzungen zu beseitigen, um anschließend eine wirksame Flächendesinfektion erzielen zu können. Eine routinemäßige Desinfektion erfolgt grundsätzlich auf Flächen, bei denen auch ohne sichtbare Verschmutzung vermutet oder angenommen wird, dass sie mit Krankheitserregern infiziert sein kann (Schutzstufe 2):
- Medizinische Geräte (z.B. Monitore, Tastaturen, Infusionsständer)
- Stühle für die Blutentnahme
- Arbeitsflächen von Verbandwagen
- Arbeitsflächen zur Zubereitung von Infusionslösungen, Spritzen etc.
- Flächen für die Aufbereitung von Medizinprodukten
Eine gezielte Desinfektion erfolgt, wenn eine erkennbare Kontamination beispielsweise durch Verschmutzung von Blut oder Sekreten vorliegt, eine Schlussdesinfektion erforderlich ist, nachdem ein Raum oder Bereich zur Behandlung eines infizierten Patienten diente oder nach einer Ausbruchssituation mit Auftreten von beispielsweise multiresistenten oder hochinfektiösen Krankheitserregern. Vor anschließender Nutzung der desinfizierten Fläche sollte diese getrocknet sein.
Für die Desinfektion sind die Herstellerangaben zu beachten im Hinblick auf:
- Konzentration des Desinfektionsmittels und
- Einwirkzeit
Die anzuwendenden Desinfektionsmittel, die in der Arztpraxis verwendet werden, müssen vom Verbund für Angewandte Hygiene (VAH-) gelistet bzw., wenn eine Desinfektion behördlich angeordnet wird, RKI-gelistet sein.
Hier wird die Reinigung und Aufbereitung von Medizinprodukten und Instrumenten in der Arztpraxis näher erläutert.