IAD - Inkontinenz-assoziierte Dermatitis
Die Inkontinenz-assoziierte Dermatitis, kurz IAD, umfasst oberflächliche, lokale Entzündung und Läsionen, die durch den ständigen Kontakt der Haut mit Stuhl bzw. Harn entstehen.
Eine Herausforderung in der Praxis stellt die Differenzierung zwischen IAD und Dekubitus dar. Die Schwierigkeit liegt darin, dass das Erscheinungsbild der beginnenden bis mäßigen IAD stark dem ersten Grad des Dekubitus ähnelt. Um eine gute Prävention und Intervention in den pflegerischen Maßnahmen leisten zu können, ist es wichtig, eine IAD korrekt einschätzen zu können. (Quelle: Müller et al, 2016.)
Was ist eine IAD?
Eine IAD ist eine irritativ toxische Kontaktdermatitis. Es werden darunter lokale, oberflächliche Entzündungen und Läsionen verstanden, die durch den ständigen Kontakt der Haut mit Stuhl und/oder Harn entstehen. Diese Faktoren führen zur Schädigung der Hautbarriere und Irritation der Haut.
Wie behandele ich eine IAD?
Grundlagen der Behandlung
Die Behandlung einer Inkontinenzassoziierten Dermatitis (IAD) ähnelt in vielen Aspekten den IAD-Präventionsmaßnahmen. Liegt jedoch bereits eine offene Wunde vor, muss diese spezifisch behandelt werden. Bei keimbesiedelten Wunden steht eine antiseptische Wundbehandlung im Vordergrund, um Infektionen zu kontrollieren.
- Medikamentöse Unterstützung:
- Bei stark entzündeten Hautarealen kann nach ärztlicher Anordnung eine Therapie mit Glukokortikoiden in Form von Cremes oder Lotionen erfolgen.
- Eine weiche Zinkcreme kann zusätzlich verwendet werden, um die geschädigte Haut zu schützen und eine Barriere gegen Feuchtigkeit zu schaffen.
- Hautschutz auf nässender Haut:
- Viele transparente Hautschutzfilme haften nicht auf nässender oder offener Haut. In solchen Fällen können spezialisierte Produkte wie Cavilon™ Advanced eingesetzt werden, die speziell für derartige Situationen entwickelt wurden.
Vermeidung von Kontakt mit Stuhl und Urin
Der Schutz der Haut vor direktem Kontakt mit Ausscheidungen ist ein zentraler Bestandteil des IAD-Managements. Hierbei sind folgende Maßnahmen entscheidend:
- Geeignete Inkontinenzprodukte:
- Geschlossene Inkontinenzhosen oder Netzhosen mit Einlagen bieten zuverlässigen Schutz und sollten individuell angepasst werden.
- Für immobile oder schwerkranke Patient*innen können Fäkalkollektoren eine sinnvolle Alternative darstellen, da sie den Hautkontakt mit Stuhl effektiv verhindern.
- In schweren Fällen von Harninkontinenz können Urinal-Kondome oder transurethrale Katheter zum Einsatz kommen. Diese müssen jedoch unter strenger Indikation und ärztlicher Überwachung verwendet werden, um Komplikationen zu vermeiden.
IAD – Inkontinenz-assoziierte Dermatitis
Auch bekannt als:
- Irritative Dermatitis
- Feuchtigkeitsläsionen
- Perineale Dermatitis
- Perinealer Ausschlag
Reinigung der Haut
Eine schonende Reinigung der Haut ist ein essenzieller Bestandteil der Behandlung, um die geschädigte Haut zu entlasten und die natürliche Schutzbarriere wiederherzustellen.
- Sanfte Reinigung:
- Die Reinigung sollte stets behutsam erfolgen, um mechanische Reizungen zu vermeiden. Verwenden Sie klares Wasser oder milde pH-hautneutrale Reinigungsprodukte.
- Waschlappen aus Frottee oder anderen rauen Materialien sind ungeeignet, da sie die empfindliche Haut zusätzlich strapazieren können. Stattdessen sollten weiche Einmal-Waschlappen verwendet werden.
- Spezielle Produkte:
- Der Einsatz von Inkontinenz-Hautpflegetüchern, die rückfettende und hautschützende Substanzen enthalten, ist empfehlenswert. Diese Produkte unterstützen die Reinigung, während sie gleichzeitig die Haut pflegen.
- Nach der Reinigung sollte die Haut gründlich abgetrocknet werden, da Feuchtigkeit die Hautschädigung verstärken kann.
- Reinigungsprozess in drei Schritten:
- Entfernung von Verschmutzungen und Gerüchen.
- Schonende Reinigung der Haut.
- Aufbau einer Schutzbarriere mit geeigneten Produkten.
Individuelle Bedürfnisse und Präferenzen der betroffenen Person sollten bei der Auswahl der Reinigungsprodukte berücksichtigt werden.
Schutz und Pflege der Haut
Der Aufbau und die Pflege der Hautbarriere sind essenziell, um die geschädigte Haut zu regenerieren und vor weiteren Schäden zu schützen.
- Hautschutzprodukte:
- Auf dem Markt sind verschiedene Hautschutzprodukte erhältlich, darunter Acrylat-Terpolymer-Barrierecremes, Langzeit-Hautschutzcremes und silikonbasierte Dimeticon-Produkte. Diese bieten zuverlässigen Schutz vor Feuchtigkeit und Reizstoffen.
- Keine Anwendung von Zinksalben:
- Dicke Zinksalben oder Vaseline-Produkte sollten nicht mehr verwendet werden. Sie sorgen für eine Okklusion (Versiegelung der Haut) der Haut und können eine Infektion begünstigen.
Wie kann der Entstehung einer IAD vorgebeugt werden?
Tägliche Hautbeobachtung und sorgfältige Hygiene
Die Prävention einer IAD erfordert eine konsequente Hautpflege und regelmäßige Kontrolle der Haut, insbesondere bei gefährdeten Personen.
- Regelmäßiges Wechseln von Inkontinenzprodukten:
- Inkontinenzprodukte sollten nach Stuhlausscheidungen oder starker Durchfeuchtung so zeitnah wie möglich gewechselt werden, um den Hautkontakt mit Reizstoffen zu minimieren.
- Sorgfältige Intimhygiene:
- Die Reinigung des Intimbereichs sollte sanft und gründlich erfolgen, um Rückstände von Ausscheidungen zu entfernen. Dabei sollten pH-neutrale und hautschonende Produkte bevorzugt werden.
- Hautschutz:
- Das regelmäßige Auftragen von Hautschutzcremes oder Barriereprodukten hilft, die Haut vor Feuchtigkeit und Reizstoffen zu schützen. Hierbei sollte ein Produkt gewählt werden, das den individuellen Bedürfnissen der betroffenen Person entspricht.
Menschen mit IAD neigen häufig dazu, ihre Trinkmenge bewusst zu reduzieren. Oftmals geschieht dies aus Scham oder in dem Versuch, ungewollten ‚Unfällen‘ vorzubeugen. Es ist jedoch essenziell, darauf hinzuweisen, dass eine ausreichende Flüssigkeitszufuhr für die Gesundheit unverzichtbar ist. Gegebenenfalls sollte das verwendete Inkontinenzprodukt individuell angepasst werden, um den Komfort und das Wohlbefinden der betroffenen Person zu verbessern.
Wie entsteht eine IAD?
Eine IAD entsteht, wenn der Haut dauerhaft Feuchtigkeit zugeführt wird, was zu einem Aufquellen der oberen Hautschicht (Stratum corneum) und zur Störung der Hautbarriere führt. Zusätzlich wird die Haut im Alter immer empfindlicher gegenüber solchen Einflüssen. Sie verliert zunehmend ihre Elastizität und der Säureschutzmantel nimmt ab (i.d.R. liegt der pH-Wert bei 4,0 – 6,8). Außerdem wird die Haut trockener und das Unterhautfettgewebe wird dünner, was die Barrierefunktion ebenfalls stark beeinflusst.
Welche Risikofaktoren begünstigen eine IAD?
Eine IAD wird durch verschiedene Risikofaktoren begünstigt. Darunter:
- Eingeschränkte sowie komplette Harn- und/oder Stuhlinkontinenz
- Höheres Lebensalter
- Pflegebedürftige Personen mit eingeschränkter Mobilität
- Menschen mit eingeschränkter eigener Körperhygiene
- Ernährungszustand (z.B. Dehydration)
- Hautprobleme durch Medikation, z.B. unter Kortisontherapie
- Menschen mit multimorbiden Grunderkrankungen, wie z.B. Diabetes mellitus, immunsupressive Patienten etc.
Bezeichnungen wie ‚Windeldermatitis‘ oder ‚Windelausschlag‘, die aus der Säuglingspflege stammen, sollten im Kontext von IAD-Betroffenen vermieden werden. Derartige Begriffe können das Schamempfinden der Betroffenen verstärken und sind daher unangebracht. Ein sensibler und respektvoller Sprachgebrauch ist essenziell, um das Wohlbefinden und die Würde der Betroffenen zu wahren. Aus diesem Grund wird von Inkontinenzassoziierter Dermatitis gesprochen.
Welche Ursachen und Einflussfaktoren einer IAD gibt es?
Die Entstehung einer IAD wird durch verschiedene Einflussfaktoren begünstigt, darunter Verdauungsenzyme und Bakterien aus dem Stuhl, Feuchtigkeit sowie chemische Reizstoffe aus dem Urin und wiederholte mechanische Belastungen der Haut, beispielsweise durch Reinigungsmaßnahmen.
Die obere Hautschicht quillt durch die dauerhaft zugeführte Feuchtigkeit aus Stuhl und/oder Urin auf (Hyperhydration). Die natürliche Hautbarriere wird in ihrem pH-Wert gestört, der in den alkalischen Bereich rutscht. Die Permeabilität wird erhöht, wodurch die Haut angreifbarer wird. Bakterien und Hefepilze können sich durch die geschädigte Hautbarriere besser ansiedeln und eine Inkontinenz-assoziierte Dermatitis (IAD) kann sich entwickeln.
Auch unter einer Okklusionstherapie in der Inkontinenz-Versorgung hat die IAD ein leichtes Spiel, sich auszubreiten.
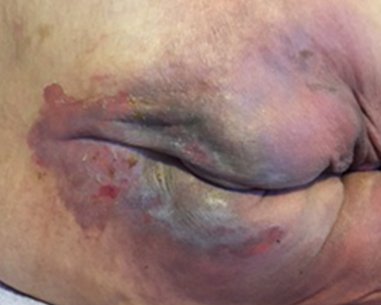
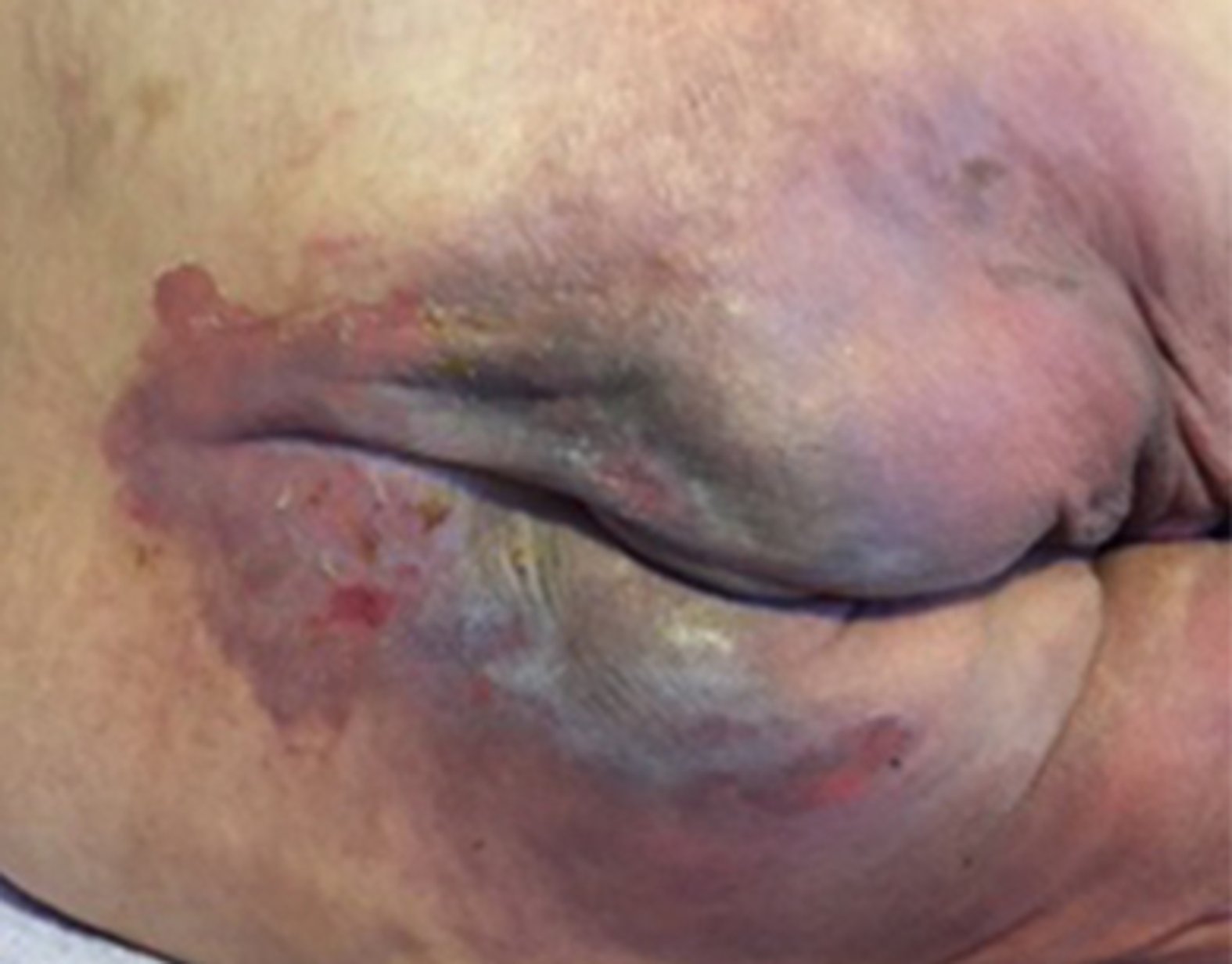
Wie unterscheide ich eine IAD von einem Dekubitus?
Ein wichtiges Instrument in der Differenzierung der beiden Krankheitsbilder ist die Rötung. Beim Dekubitus der Kategorie I ist diese nicht wegdrückbar. Ein weiterer Aspekt ist die Ausprägung der Wunde. Diese zeigt sich beim Dekubitus lokal begrenzt, beim Krankheitsbild der IAD diffus und oberflächlich.
Klassifikation der IAD
Die IAD kann international mit mehr als 10 standardisierten Instrumenten zur Einschätzung des Schweregrads kategorisiert werden. Eine stark vereinfachte Einordnung einer IAD kann mit dem GLOBIAD (Ghent Global Incontinence-Associated Dermatitis Categorisation Tool) Instrument vorgenommen werden. Es liegt in 15 Sprachen vor und kann somit die internationale Kommunikation vereinfachen. Unterschieden werden 4 Kategorien nach GLOBIAD:
| Kategorie | 1 - Anhaltende Rötung | 2 - Hautverlust |
|---|---|---|
| A | Verschiedene Rottöne können vorliegen. Dunklere Haut erscheint zum Teil heller, dunkler oder violett. Keine Anzeichen einer klinischen Infektion. | (Teil-) Verlust der Epidermis. Hautverlust kann zum Teil bis in die Dermis reichen. Keine Anzeichen einer klinischen Infektion. |
| B | Anhaltende Rötung. Haut kann glänzend und/oder mazeriert erscheinen. Infektanzeichen vorhanden. Weiße Schuppen bei Pilzinfektion. | (Teil-) Verlust der Epidermis. Hautverlust kann zum Teil bis in die Dermis reichen. Infektanzeichen vorhanden. Weiße Schuppen bei Pilzinfektion. Sichtbare Beläge, starke Exsudation und/oder eitriges Exsudat. |
Unterscheidungskriterien IAD und Dekubitus
| IAD | Dekubitus | |
|---|---|---|
| Ursache | Harn- und/oder Stuhlinkontinenz | Druck und/oder Scherkräfte |
| Lokalisation | Genital- und Analbereich | Über Knochenvorsprüngen |
| Form | Diffuse bis unregelmäßige Ränder | Ausgeprägte Ränder und Begrenzung |
| Tiefe | Oberflächlich | Oberflächlich bis tief |
| Nekrose | Keine Nekrose | Nekrose möglich |
| Farbe | Diffuse Rötung | Abgegrenzte Rötung |
Video: Inkontinenz assoziierte Dermatitis
Bei Start des Videos werden Informationen an YouTube/Google übermittelt. Mehr hierzu unter: Google Datenschutzerklärung.