Fallbeispiel: Nahtdehiszenz und Sekundärheilung nach Oberschenkelamputation
Bei der 43-jährigen Frau B. entwickelt sich nach einer Nachamputation eine Nahtdehiszenz, die sie zunächst ignoriert. Als die Exsudation massiv wird und Wundgeruch entsteht, veranlasst ihre Betreuerin die Vorstellung beim spezialisierten Wundversorger.
Lesedauer: ca. 9 Minuten
Geschlecht
weiblich
Alter
43 Jahre
Wundursache
Nahtdehiszenz nach Oberschenkelamputation
Diabetes mellitus
ja (Typ 2, HbA1c 7,4 %)
Risikofaktoren
Diabetes mellitus Typ 2, Adipositas Grad II (BMI 36,8), pAVK, Raucherin
Lokalisation der Wunde
linker Oberschenkel
Wundinfektion
ja
Wundart
chronisch
Wundgrund
nicht einsehbar
Wundumgebung
stellenweise gerötet, eingezogenes Narbengewebe
Wundrand
mazeriert, Fibrinbeläge
Exsudation
viel, schleimig-zäh, gelblich
Ausgangssituation
Frau B. lebt nach einer Vorgeschichte mit sexuellem Missbrauch, Alkoholabhängigkeit und Obdachlosigkeit inzwischen in einer eigenen Wohnung. Sie ist nicht erwerbsfähig, kognitiv eingeschränkt und aktuell auf einen Rollstuhl angewiesen. Nach ihrer Vorgeschichte hat sie keine familiären Kontakte, die Wohnung teilt sie sich mit ihrem alkoholkranken Lebensgefährten. Unterstützung erhält sie durch eine gesetzliche Betreuerin und einen psychosozialen Dienst.
Vor vier Jahren musste ihr linkes Bein aufgrund eines akuten arteriellen Verschlusses am Oberschenkel amputiert werden. Vor zwei Monaten erfolgte eine Nachamputation, nachdem ein knöcherner Aufbau im Bereich des Stumpfes festgestellt worden war. Bei der stationären Aufnahme wurde eine Besiedlung mit MRSA festgestellt und noch im Krankenhaus vollständig saniert. Etwa eine Woche nach der Entlassung entwickelte sich am Stumpf eine Nahtdehiszenz, die Frau B. jedoch zunächst ignorierte. Als die Exsudation stärker wurde und sich Wundgeruch entwickelte, veranlasste ihre Betreuerin die Vorstellung beim spezialisierten Wundversorger.
Anamnese
Diagnose
Der Wundverlauf auf einen Blick
Behandlungs- und Heilungsverlauf
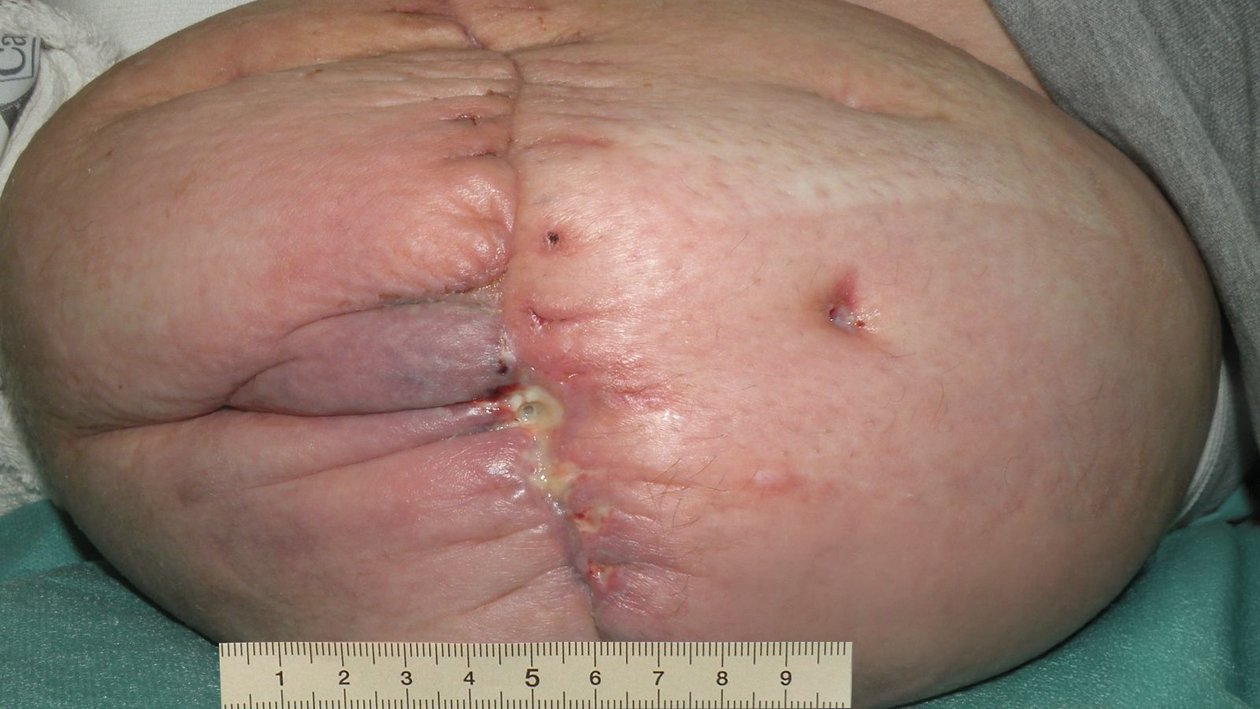
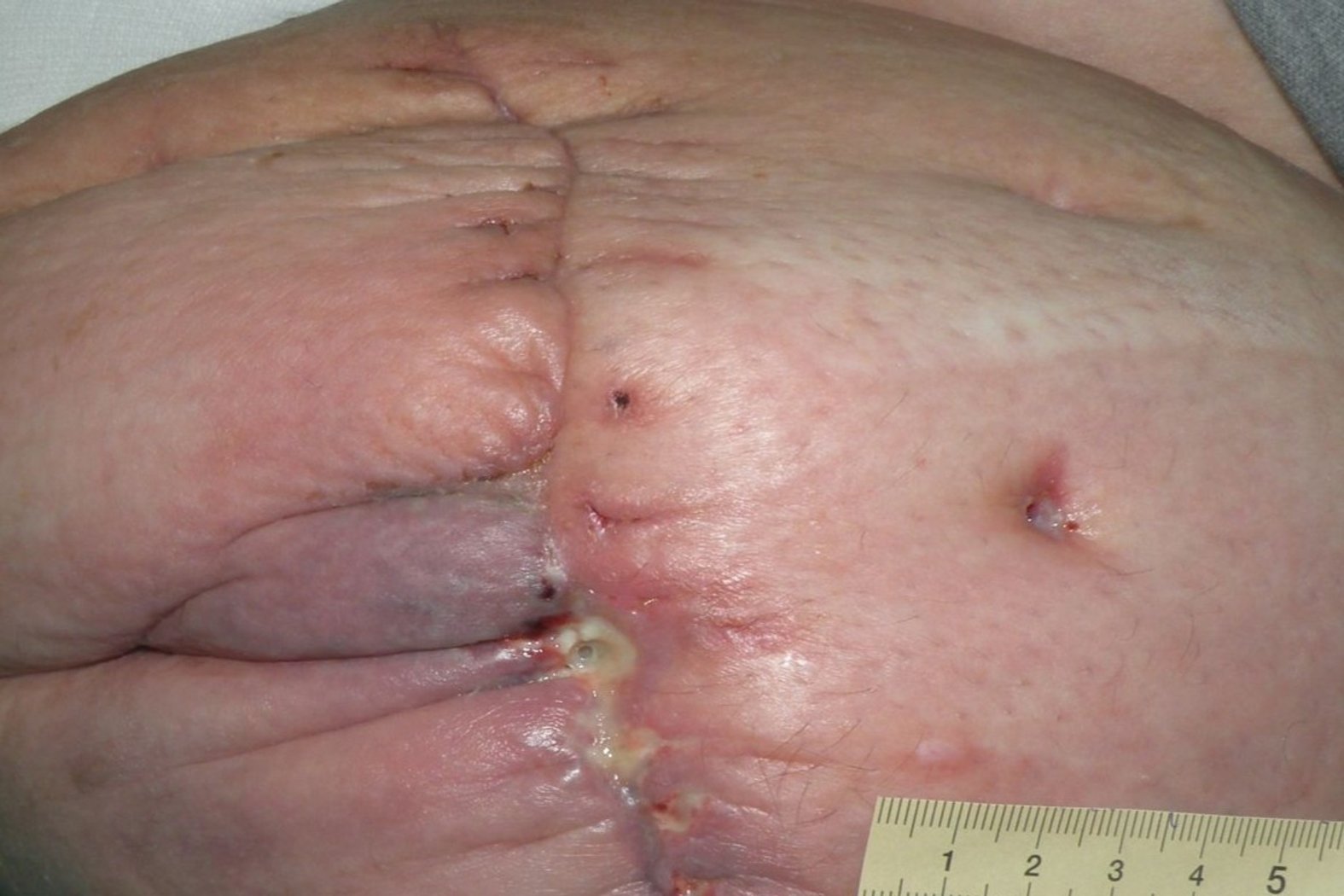
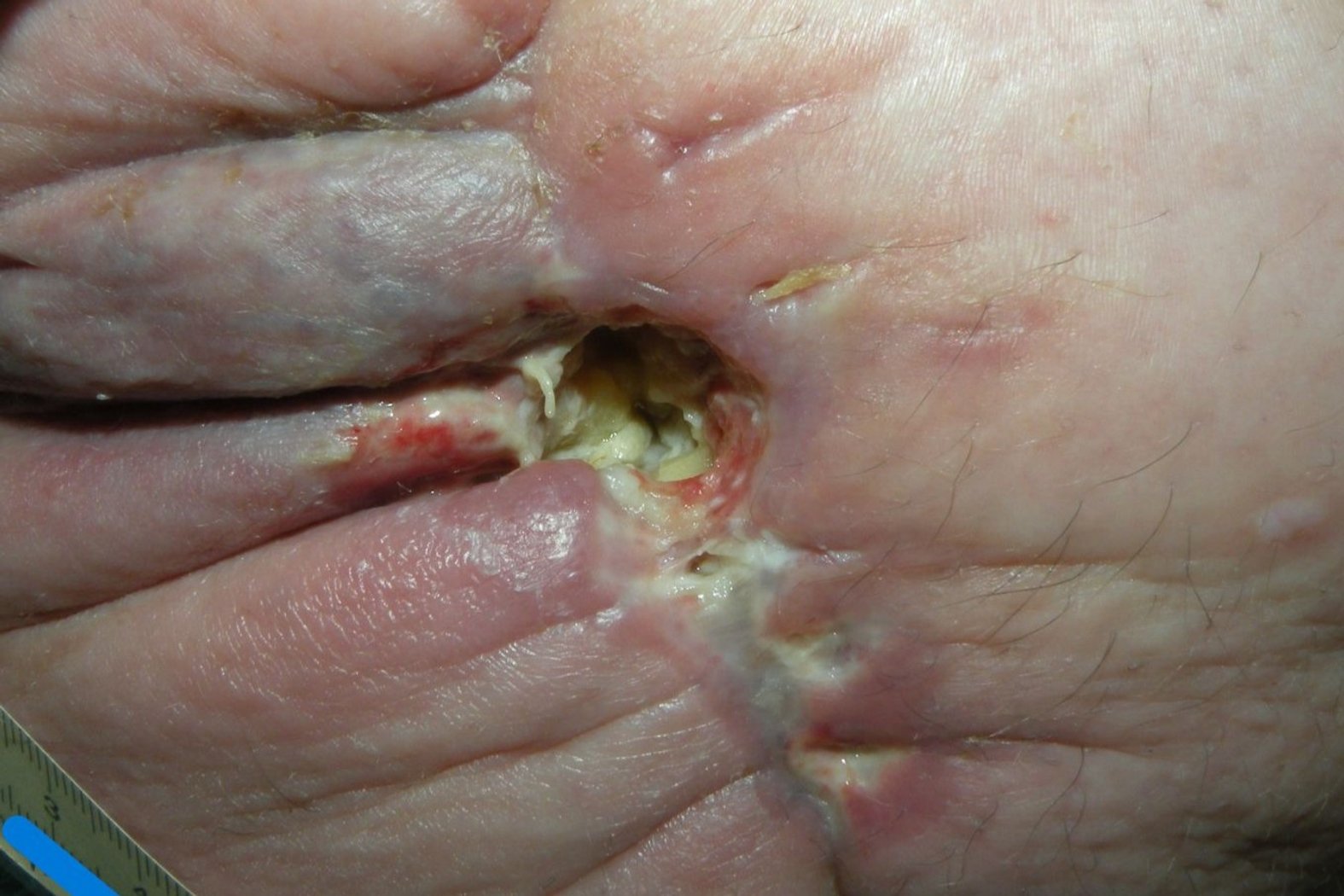
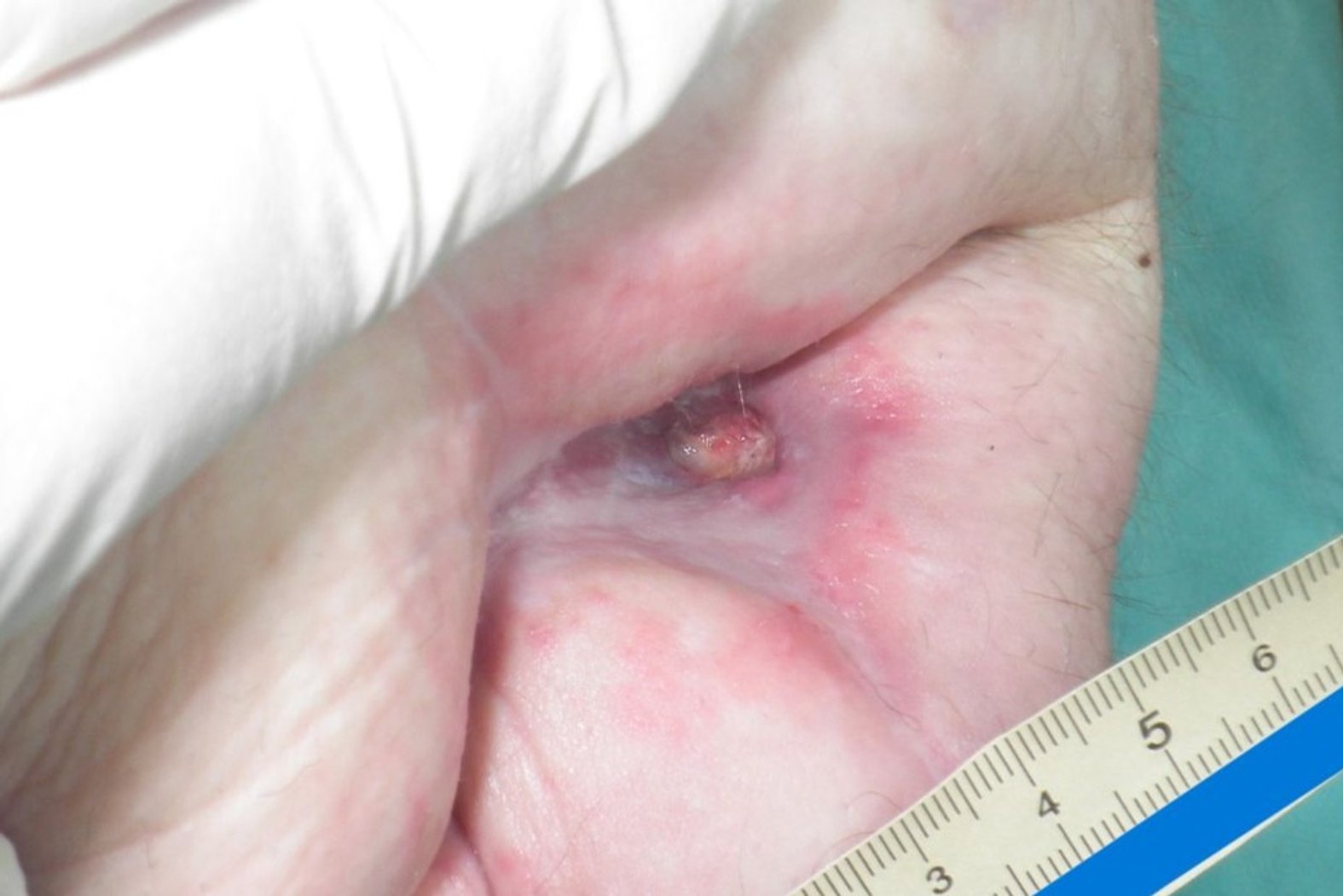
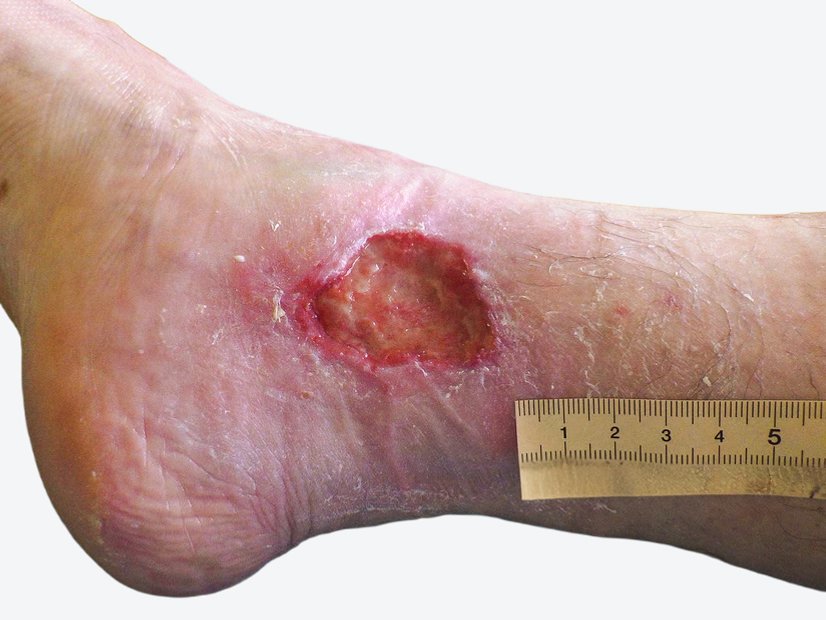
Die Wunde ist 1 cm lang, 1 cm breit und ca. 3 cm tief (Foto 1). Der Wundgrund ist nicht einsehbar auf Grund starker Fibrinbeläge und der Wundrand ist mazeriert. Die Umgebungshaut ist stellenweise gerötet und das Narbengewebe eingezogen. Die Wunde exsudiert stark, das Exsudat ist dabei gelblich, schleimig bis zäh und es hat sich bereits Wundgeruch entwickelt. Frau B. berichtet von leichten (Numerische Rating-Skala (NRS) 3) und bei der anschließenden Wundreinigung von mittleren Schmerzen (NRS 5).
Wundversorgung:
- Die Wundreinigung erfolgt mit Octenidin.
- Die Umgebungshaut wird mit einer ureahaltigen Creme gepflegt.
- Auf den Wundgrund wird Polyhexanid-Macrogolsalbe 0,04 % aufgetragen.
- Abgedeckt wird mit einem Superabsorber, der mit einem Fixiervlies am proximalen Rand fixiert wird.
- Der Verbandwechsel soll alle zwei Tage stattfinden.
Nach einer Woche (Foto 2) hat sich die Wunde auf 1,6 cm Länge und 1,9 cm Breite vergrößert, wohingegen die Tiefe mit 2,5 cm geringer geworden ist. Auf dem Wundgrund haben sich Biofilm und eine feuchte Nekrose gebildet. Der Wundrand ist mazeriert, stellenweise gerötet und leicht geschwollen. Die Umgebungshaut ist ausgetrocknet und zum eingezogenen Narbengewebe sind Läsionen und Rötungen hinzugekommen. Die Exsudation ist unverändert.
Wundversorgung:
- Die Wunde wird zunächst mit octenidingetränkten Kompressen ca. 15 Minuten lang befeuchtet. Im Anschluss erfolgt eine gründliche Wundreinigung mechanisch und mit Kürette, bei der die Nekrose vor Ort durch den behandelnden Arzt abgetragen wird. Auf den Wundgrund wird danach Polyhexanid-Macrogolsalbe aufgetragen.
- Als Wundfüller wird ein PU-Schaum mit Tensid verwendet, die Abdeckung mit Superabsorber und Fixiervlies bleibt bestehen.
- Das Verbandwechselintervall bleibt bei 2 Tagen.
- Da Frau B. von mäßig starken Schmerzen in Ruhe (NRS 4–5) und starken Schmerzen bei der Wundreinigung (NRS 8) berichtet, wird in Absprache mit einem Schmerztherapeuten von nun an vor der Wundreinigung ein analgetisches Bedarfsmedikament verabreicht.
Diese DRACO Produkte hätten hier zur Anwendung kommen können
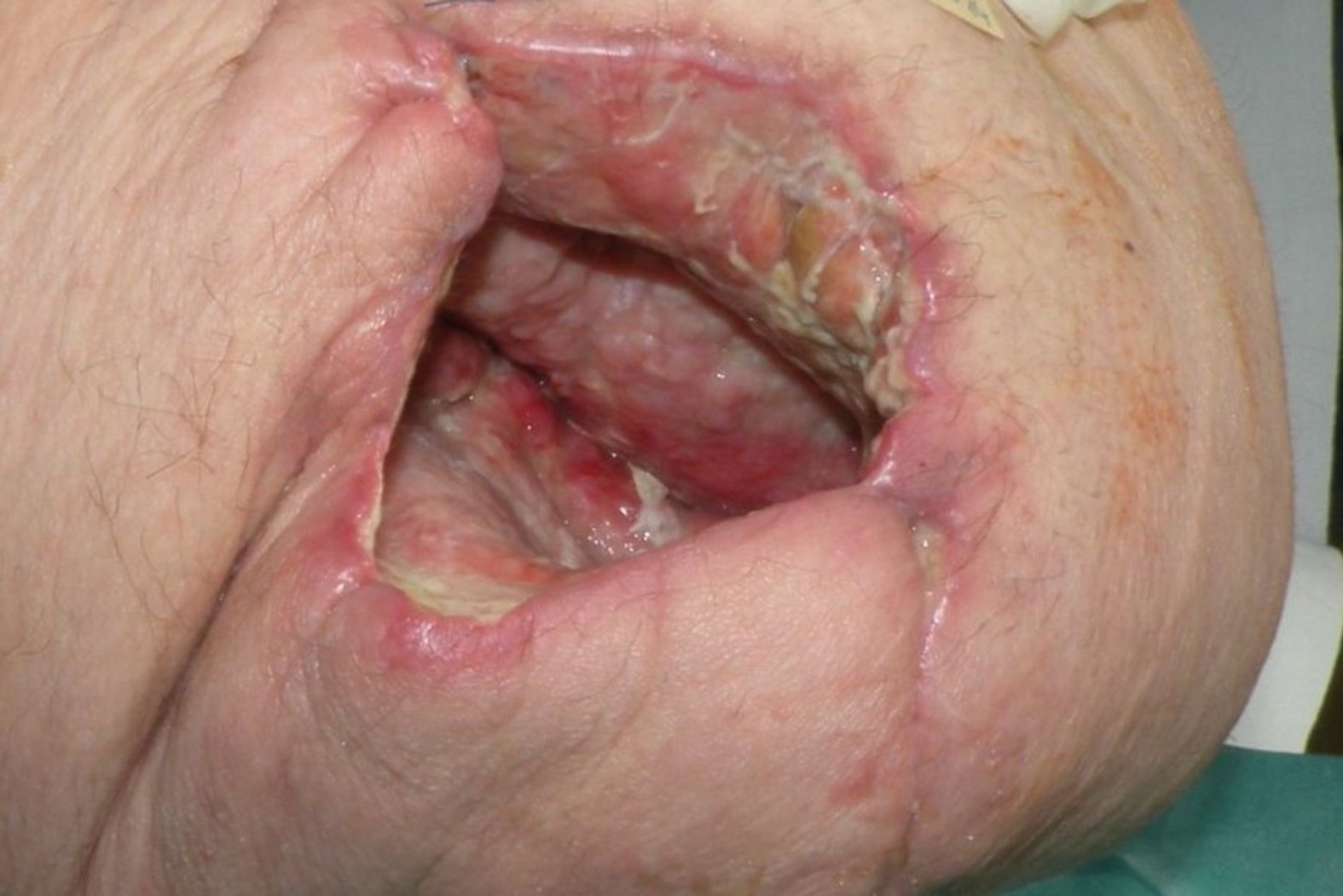
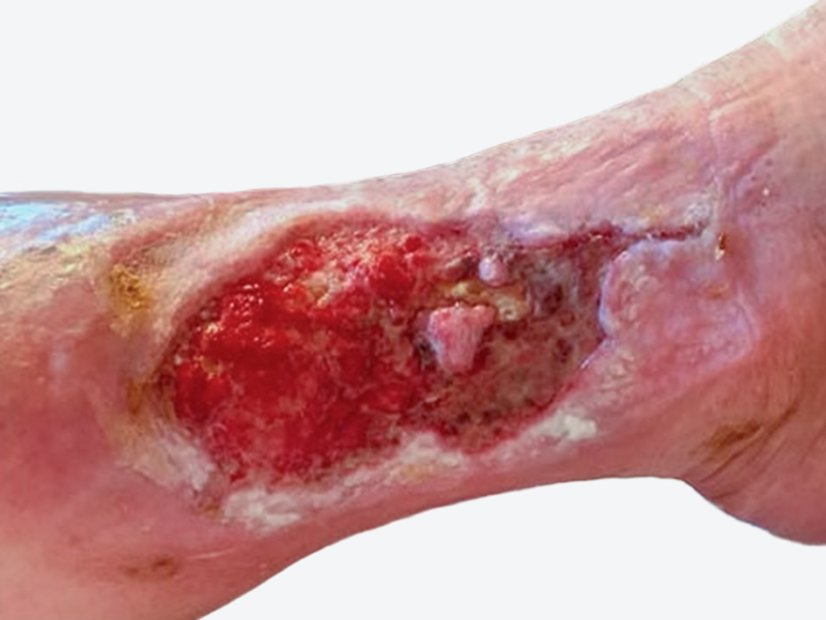
Sechs Wochen später (Foto 3) ist die Wunde erneut größer und tiefer geworden (Länge: 6,5 cm, Breite: 7,8 cm Breite, Tiefe: 7,5 cm). Wundrand und Wundumgebung haben sich nicht verändert und obwohl die Wunde weiterhin viel exsudiert, geht kein Wundgeruch mehr von ihr aus. Frau B. leidet weiterhin unter Ruheschmerz (NRS 2–3) und mittleren Schmerzen (NRS 5) bei der Wundreinigung.
Wundversorgung:
- Die Wundreinigung erfolgt mit sterilem Wasser und mechanisch mit Kompressen.
- Zum Schutz des Wundrandes wird Zinkcreme mit sterilen Handschuhen dünn einmassiert und die Umgebungshaut mit einer ureahaltigen Creme versorgt.
- Die Wunde wird weiterhin mit Polyhexanid-Macrogolsalbe 0,04 % versorgt und einem PU-Schaum mit Tensid ausgelegt sowie mit Superabsorber und Fixiervlies abgedeckt.
- Das Verbandwechselintervall wird auf alle 3 Tage verringert.
Vier Wochen später (Foto 4) ist die Wunde wieder etwas kleiner geworden (Länge: 6,3 cm, Breite: 7,8 cm, Tiefe: 6,5 cm) und zum Wundbelag bestehend aus Fibrin und Biofilm gesellt sich nun blasses Granulationsgewebe dazu. Der Wundrand ist stellenweise noch gerötet und weiterhin mazeriert, die Umgebungshaut zeigt allerdings keine Läsionen mehr. Die Exsudation ist gleichbleibend stark. Frau B.s Schmerzen haben sowohl in Ruhe als auch bei der Wundreinigung nachgelassen (NRS 1–2), das Bedarfsmedikament wird jedoch weiterhin vor der Wundversorgung verabreicht.
Wundversorgung:
- Wundreinigung und -versorgung werden wie zuvor weitergeführt.
- Das Versorgungsintervall wird auf alle 4 Tage verlängert.
Zu diesem Zeitpunkt beschließt der Lebensgefährte von Frau B. auszuziehen, weshalb ihre Betreuerin einen Platz in einer stationären Einrichtung für sie organisiert. Bis Frau B. dort einziehen kann, bleibt der Lebensgefährte noch in der Wohnung und hilft Frau B. bei der Körperpflege, da sie einen ambulanten Pflegedienst ablehnt.
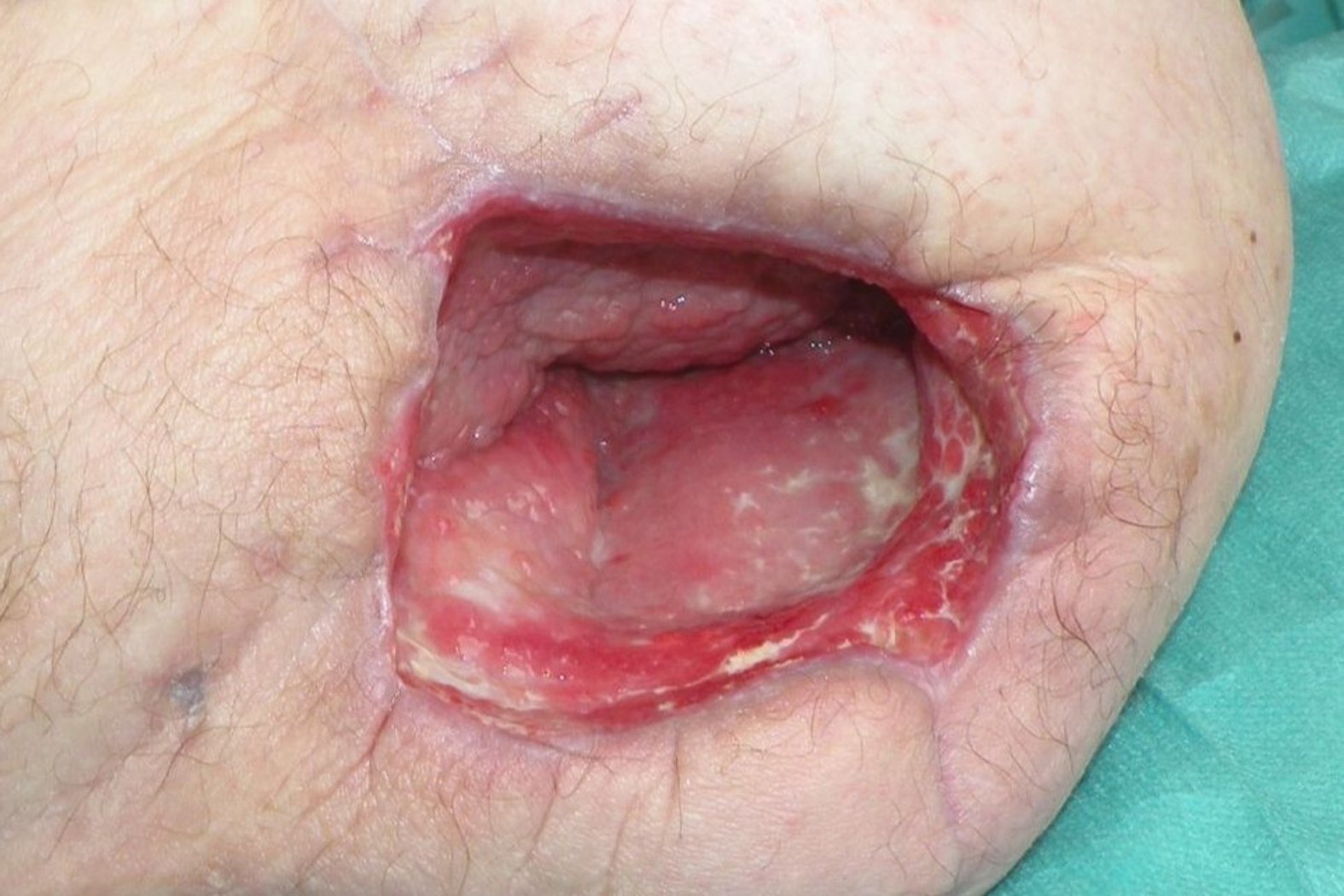
Nach ungefähr 6,5 Wochen (Foto 5) zeigen sich deutliche Verbesserungen: die Wunde ist erneut kleiner geworden (Länge: 2,2 cm, Breite: 4,1 cm, Tiefe: 3,9 cm) und der Wundgrund ist belagfrei und granuliert. Die Wunde exsudiert nun nur noch mäßig, serös und trüb und bleibt ohne Wundgeruch. Der Wundrand ist stellenweise noch mazeriert und die Wundumgebung unverändert. Frau B.s Schmerzen bleiben in Ruhe weiterhin leicht und sind nun auch während der Wundreinigung gut aushaltbar, die Verabreichung des Bedarfsmedikamentes wird weiter beibehalten.
Wundversorgung:
- Wundreinigung und -versorgung werden wie zuvor weitergeführt, statt des PU-Schaums wird nun jedoch eine Hydrofaser verwendet (DracoHydrofaser 10x10).
- Das Versorgungsintervall bleibt bei 4 Tagen.
Frau B. befindet sich zu diesem Zeitpunkt in Kurzzeitpflege, bis sie in ein Seniorenheim umziehen kann. In Absprache mit dem behandelnden Arzt vereinbart die pflegerische Fachexpertin mit Frau B. Kontrollbesuche in größeren Abständen.
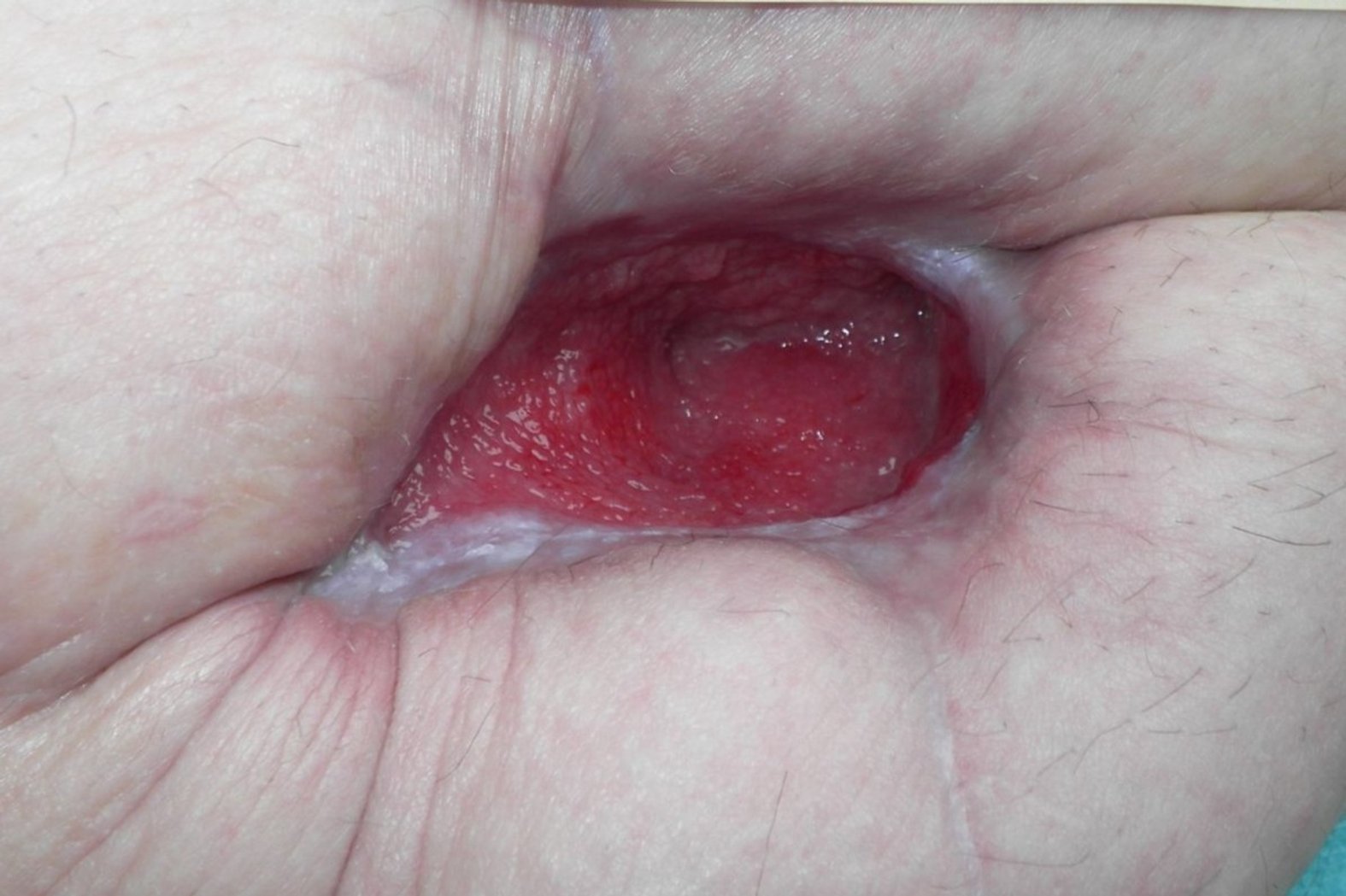
Nach weiteren zwei Monaten (Foto 6) hat sich die Wunde erneut deutlich verkleinert (Länge: 0,8 cm, Breite: 0,9 cm, Tiefe: 0,5 cm). Auf dem Wundgrund ist kein Granulationsgewebe mehr zu sehen, sondern Fibrin und Biofilm. Der Wundrand ist stellenweise noch mazeriert und gerötet. Auch die Wundumgebung weist nun Mazeration auf, die Exsudatmenge und -konsistenz bleiben unverändert. Frau B. gibt leichte Verbesserung der Schmerzen an (NRS 2), das Bedarfsmedikament muss nicht mehr verabreicht werden.
Wundversorgung:
- Wundreinigung und -versorgung werden wie zuvor weitergeführt, wobei kein Wundfüller mehr genutzt wird, sondern nur noch Polyhexanid-Macrogolsalbe 0,04 % aufgetragen wird.
- Das Versorgungsintervall wird auf Grund der Wundbeläge auf alle zwei Tage hochgesetzt.
Nach weiteren zwei Wochen ist auf dem Wundgrund wieder Granulationsgewebe sichtbar, der Wundrand ist intakt und die Exsudation geht zurück.
Wundversorgung:
- Die Wundreinigung erfolgt mit sterilem Wasser.
- Der Wundrandschutz ist nicht mehr notwendig, die Umgebungshaut wird weiterhin mit ureahaltiger Creme gepflegt.
- Die Wundabdeckung erfolgt mit einer Saugkompresse (DracoSaugkompressen 10x10) und Fixiervlies.
- Das Versorgungsintervall wird wieder auf vier Tage reduziert.
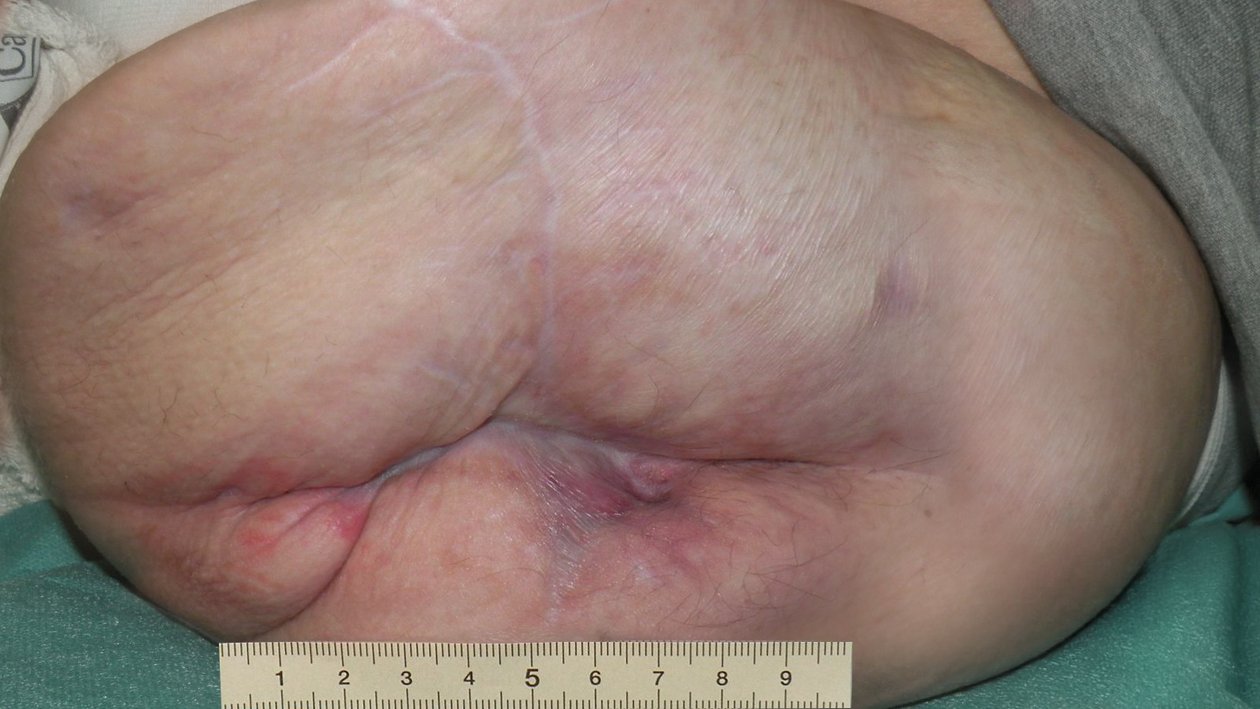
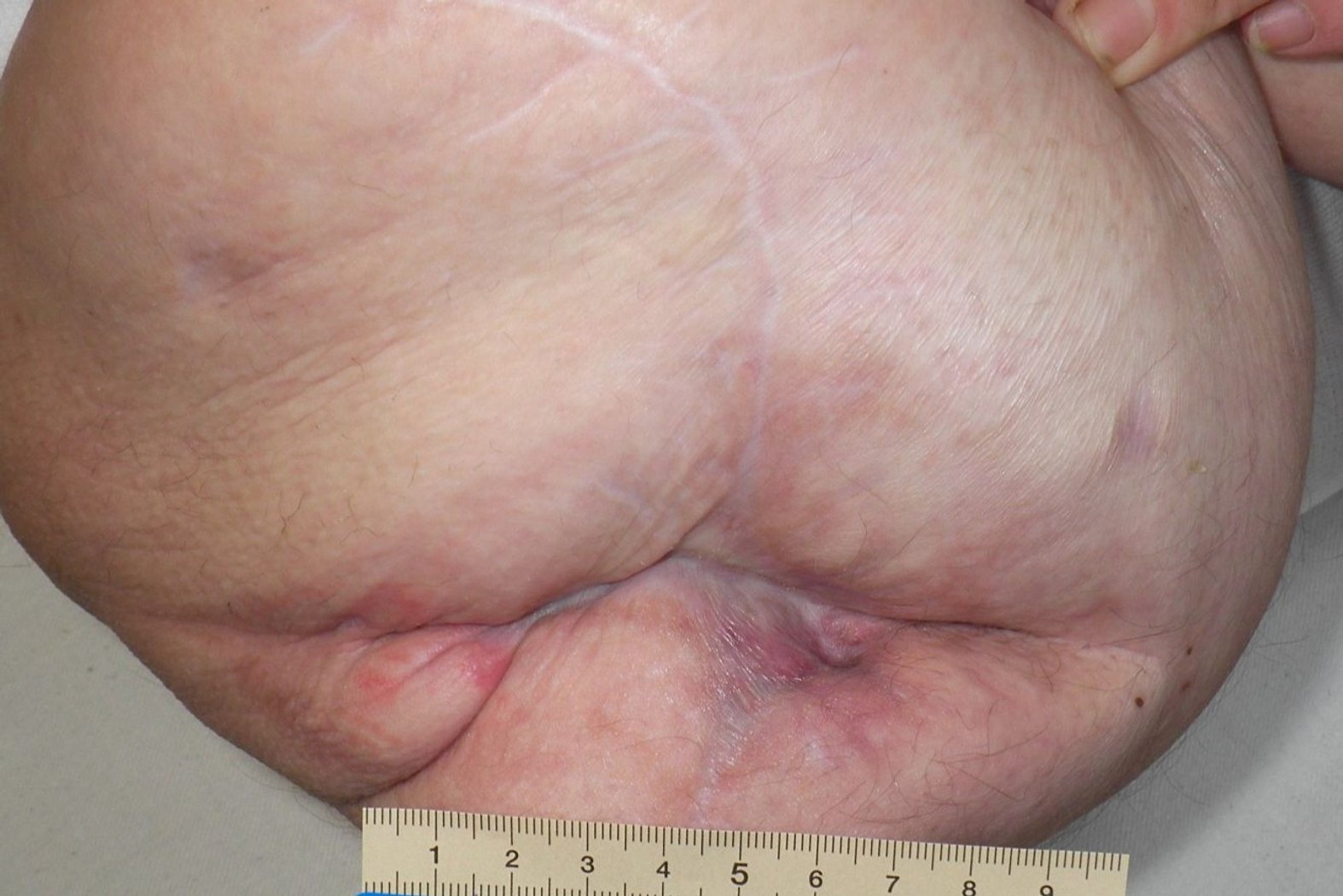
Nach zweieinhalb Monaten ist die Wunde abgeheilt (Foto 7). Die Umgebungshaut ist weiterhin eher trocken, in den Falten des Narbengewebes stellenweise auch feucht und gerötet.
Frau B. fühlt sich inzwischen recht wohl in ihrem neuen Zuhause. Sie ist aktiv mit ihrem Rollstuhl im Haus unterwegs und beteiligt sich viel an den Angeboten der betreuenden Sozialarbeiterinnen und Sozialarbeiter. Die Versorgung wird seitens des spezialisierten Wundversorgers abgeschlossen.
Bitte beachten Sie, dass es sich hier um ein konkretes Fallbeispiel handelt, das nur eine mögliche Behandlungsoption darstellt. Beachten Sie zudem, dass wir nicht gewährleisten können, dass in den von uns dargestellten Fallbeispielen ausschließlich Produkte von DRACO® zur Anwendung gekommen sind.

Jetzt neu: Fallbeispiel-Videos jederzeit auf Abruf
Sie haben ein Fallbeispiel-Online-Seminar verpasst? Kein Problem: mit DRACO WUNDE+ gibt es jetzt alle Seminar-Aufzeichnungen unserer Fallbeispiele auf Abruf.
Zu den Videos